Fonseca-Anamnese-Index zur Screening von Kiefergelenkserkrankungen - Zuverlässigkeit zur Unterscheidung zwischen muskulären und intraartikulären Störungen.
Maschinenübersetzung
Der Originalartikel ist in EN Sprache (Link zum Lesen) geschrieben.
Zusammenfassung
Hintergrund/Ziel: Der Fonseca-Anamnese-Index (FAI) ist eine einfache und schnelle Umfrage zur Screening der Präsenz und Schwere von Kiefergelenksstörungen (TMD). Die vorliegende Studie hatte zum Ziel, die Genauigkeit des FAI zu überprüfen, um verschiedene Arten von TMD zu unterscheiden: intraartikulär (AD), kausale Muskelstörung (MMD) oder das Vorhandensein beider Typologien.
Methoden: Die Existenz eines Musters im FAI basierend auf der Häufigkeit der Antworten wurde bewertet und durch andere Variablen unterstützt: Geschlecht, Alter, medizinische Diagnose und visuelle Analogskala der gesundheitsbezogenen Lebensqualität (VASLife). Der nichtparametrische Chi-Quadrat-Test (𝜒2) oder der exakte Test von Fisher wurden verwendet, um die Existenz von Assoziationen zwischen diesen Variablen zu bewerten. In den Variablenpaaren, in denen eine solche Assoziation identifiziert wurde, wurde ihre Intensität durch den Cramérs V-Koeffizienten gemessen. Die Vorhersage, ob der FAI ein gutes Entscheidungstool zur Unterscheidung des Typs von TMD sein könnte, wurde durch logistische Regressionsmodelle (ordinal und multinomial) bewertet.
Ergebnisse: Der höhere FAI-Score war mit Fragen zu Schmerzen im Kiefergelenk (TMJ), Kiefergelenk-Klicks und Angstzuständen der Person verbunden. Schwere Fälle, die durch FAI klassifiziert wurden, korrelieren mit der Typologie von Both (AD+MMD). Darüber hinaus wiesen die weiblichen Patienten mehr moderate und schwere Fälle im FAI auf und korrelierten ebenfalls mit der Anwesenheit von AD+MMD. Das logistische Modell zeigte eine geringe Genauigkeit, um die TMD-Typologie zu unterscheiden (~70%).
Fazit: FAI ist eine gute initiale Methodik in der TMD-Diagnose, jedoch hat sich gezeigt, dass die Integration in ein logistisches Regressionsmodell zur Unterscheidung der TMD-Typologie unzureichend ist. Es wird erwartet, dass die Kombination dieser Umfrage mit anderen Ergebnissen das Modell genauer macht.
Einleitung
Kiefergelenksstörungen (TMD) sind eine Reihe von musculoskeletalen und/oder artikulären Erkrankungen, die jeweils die Kaumuskulatur und/oder das Kiefergelenk (TMJ) betreffen. TMD ist die häufigste nicht-zahnmedizinische Ursache für orofaziale Schmerzen und hat einen negativen Einfluss auf das tägliche Leben des Patienten.
Epidemiologisch ist bekannt, dass diese Krankheit hauptsächlich Frauen betrifft (70-85%) [2]. TMD hat eine multifaktorielle Ätiologie und stellt aufgrund ihrer Komplexität eine echte Herausforderung für Kliniker in Bezug auf eine korrekte Diagnose dar. Die beiden Hauptursprünge des Schmerzes in diesem Bereich sind mit intraartikulären oder kaumuskulären Veränderungen verbunden. Tatsächlich basiert die Diagnose von TMD weitgehend auf den Symptomen des Patienten, wie Schmerzen im Kiefergelenk und den umgebenden Muskeln, Schwierigkeiten beim Öffnen des Mundes und anderen Beschwerden wie dem Auftreten von Klickgeräuschen im Gelenk, Fehlbiss und Kopfschmerzen. Die klinische Beobachtung bewertet verschiedene Parameter wie das Vorhandensein von Gelenkentzündungen (Synovitis), die Messung der Mundöffnung und die Lateralisierung der Kieferbewegungen, die zahnärztliche Okklusion, das Vorhandensein von Klicks und Knacken im Gelenk sowie die Druckempfindlichkeit der Muskeln. Die definitive Diagnose erfolgt normalerweise mit Unterstützung bildgebender Verfahren, unter Verwendung von Computertomographie (CT), Magnetresonanztomographie (MRT) oder minimalinvasiven diagnostischen Interventionen.
Der Fonseca Anamnestic Index (FAI) ist ein von TMD-Patienten berichteter Fragebogen, der schnell und einfach zu administrieren ist, basierend auf Zeichen und Symptomen mit 10 Fragen, der in den letzten Jahren verwendet wurde, um die Schwere von TMD zu klassifizieren.
Der endgültige Punktestand kann mithilfe einer Klassifikationstabelle interpretiert werden, die jedem Einzelnen eine von vier möglichen Schweregraden zuweist: keine TMD (0≤FAI≤15 Punkte); leichte TMD (20≤FAI≤40 Punkte); moderate TMD (45≤FAI≤65 Punkte) und schwere TMD (70≤FAI≤100 Punkte). Es ist jedoch unbekannt, ob der durch diese Umfrage erhaltene Punktestand zu einer korrekten TMD-Diagnose hinsichtlich dreier möglicher Typologien beitragen kann: Gelenkstörung (AD), Kaumuskeldisorder (MMD) oder beides. Ziel dieser Studie ist es, Muster im FAI zu identifizieren, zusammen mit den Eigenschaften der Patienten, die es uns ermöglichen, die Robustheit dieses Fragebogens als Unterstützung bei der klinischen Diagnose von TMD zu bewerten.
Methoden
Studienaufbau
Eine retrospektive Studie wurde in einer privaten Gesundheitseinrichtung in Portugal (Instituto Português da Face) durchgeführt, die Patienten umfasste, die von Januar 2019 bis März 2022 mit TMD diagnostiziert wurden. Diese Studie wurde vom Ethikkomitee des Instituto Português da Face genehmigt (IPF/08/22). Alle eingeschlossenen Patienten gaben ihr schriftliches Einverständnis, gemäß der geltenden Gesetzgebung. Die Einschlusskriterien waren: (1) Alter >18 Jahre; (2) vollständige Antwort auf den FAI; (3) klinische Diagnose von TMD. Die Ausschlusskriterien umfassten: (1) eine Vorgeschichte von Gesichtsverletzungen oder anderen orofazialen Störungen; (2) schwere medizinische Probleme oder beeinträchtigte kognitive Fähigkeiten; (3) schwangere oder stillende Frauen. Alle Patienten wurden von demselben Arzt untersucht. Die Informationen wurden in einer Datenbank (EUROTMJ) aufgezeichnet und gespeichert. Die Vertraulichkeit der Informationen wird durch Anonymität gewährleistet. Demografische Daten aller Patienten wie: Geschlecht und Alter wurden erfasst. Als erste Diagnose der Anwesenheit einer TMD wurden die Patienten angewiesen, den FAI zu beantworten. Die Umfrage wurde auf Portugiesisch durchgeführt, was bereits in der Literatur validiert ist, und wurde anschließend ins Englische übersetzt. Der FAI ist ein Likert-Skalenfragebogen, der auf 10 Fragen mit drei Punkten/Ebenen basiert ("Nein", "Manchmal", "Ja") (Tabelle S1). Im FAI werden die Antworten wie folgt bewertet: nein - 0 Punkte, manchmal - 5 Punkte, ja - 10 Punkte. Die Endpunktzahl (0-100) wurde in die folgenden Kategorien eingeteilt: keine TMD (0≤FAI≤15 Punkte); milde TMD (20≤FAI≤40 Punkte); moderate TMD (45≤FAI≤65 Punkte) und schwere TMD (70≤FAI≤100 Punkte). Darüber hinaus wurde die visuelle Analogskala (VAS) zur Bewertung der gesundheitsbezogenen Lebensqualität (VASLife) mit der Frage verwendet: „Wenn Sie Ihrer Kiefergelenkproblematik auf einer Skala von 0 bis 10 einen Lebensauswirkungswert geben könnten, wobei 0 keinen Einfluss und 10 den maximalen möglichen Einfluss bedeutet, wie wäre Ihre Bewertung?“. Die Identifizierung des Typs der Kiefergelenkerkrankung (MMD, AD, Beide) erfolgte durch den Kliniker mittels medizinischer Bewertung und MRT zur Beurteilung intraartikulärer Störungen. Um die MMD-Störungen zu bewerten, wurde die Muskelempfindlichkeit anhand einer Klassifikation von 0-3 gemessen, wie sie in den Forschungsdiagnosekriterien für Kiefergelenkstörungen (RDC/TMD) definiert ist.
Statistische Analyse
Die ursprüngliche Methodik bestand darin, das Vorhandensein eines Musters im FAI basierend auf der Häufigkeit der Antworten in jedem der drei Level (Nein; Manchmal; Ja) in den zehn Fragen (Tabelle S1) zu identifizieren. Diese Analyse wurde durch eine deskriptive Studie der folgenden Variablen unterstützt: Geschlecht, Alter, medizinische Diagnose und Punktzahl in VASLife. Der Mittelwert wurde als Lagemaß präsentiert, begleitet von seiner Standardabweichung (SD) in der Form Mittelwert±SD. Die Normalität in den Verteilungen des FAI und VASLife (BevilaquaGrossi et al, 2006) wurde bestimmt. Angesichts der Abwesenheit von Normalität wurde der Spearman-Korrelationskoeffizient (𝒓𝒔) verwendet, um die Korrelation
zwischen den FAI- und VASLife-Skalen zu bestimmen. Die Klassifizierung der Korrelation wurde entsprechend Davis bestimmt. Anschließend wurden basierend auf dem FAI-Wert jedes Patienten bivariate Kontingenztafeln erstellt, die die absolute Häufigkeit in jeder der möglichen Kombinationen von Kategorien in den folgenden Variablenpaaren enthielten: TMD-Schweregrad vs Geschlecht/Diagnose; Diagnose vs FAI-Niveaus für jedes der Items. Der nichtparametrische Chi-Quadrat-Test (𝝌𝟐) und der exakte Test von Fisher wurden verwendet, um das Vorhandensein von Assoziationen zwischen diesen Variablen zu bewerten. In den Variablenpaaren, in denen eine solche Assoziation identifiziert wurde, wurde ihre Intensität durch den Cramér's V-Koeffizienten (𝝋𝑪) gemessen. Um mehr als zwei Gruppen zu vergleichen, wurde der nichtparametrische Kruskal-Wallis-Test verwendet, und wenn statistische Signifikanz vorlag, wurde der Mann-Whitney (W)-Test für paarweise Vergleiche verwendet.
Schließlich wurde der Umfang, in dem der FAI ein gutes Entscheidungstool zur Unterscheidung des Typs von TMD sein könnte, durch logistische Regressionsmodelle (ordinal und multinomial) bewertet. Um Verzerrungen zu vermeiden, wurde die endgültige Stichprobe (171 Patienten) in zwei Datensätze unterteilt: einen für das Training (Anpassung) mit 70% der Informationen und einen anderen für das Testen (Validierung und Vorhersage) mit dem Rest. Die in den logistischen Regressionsmodellen (ordinal und multinomial) betrachtete Antwortvariable war der Typ von TMD, der aus mutually exclusive Klassen bestand (jeder Patient wird nur einer Klasse zugewiesen), mit folgender Reihenfolge basierend auf der Komplexität der TMD-Typologie: MMD<AD<Beide. Darüber hinaus waren die unabhängigen Variablen der Regressionsmodelle: FAI, Geschlecht, Alter und VASLife. Die folgenden Modelle wurden berücksichtigt: Modell 1: TMD ~ 𝜷𝟏𝑭𝑨𝑰 + 𝜺; Modell 2: TMD ~ 𝜷𝟏𝑭𝑨𝑰 + 𝜷𝟐𝑮𝑬𝑆𝑪𝑯𝑬𝑳𝑳 + 𝜺; Modell 3: TMD ~ 𝜷𝟏𝑭𝑨𝑰 + 𝜷𝟐𝑮𝑬𝑆𝑪𝑯𝑬𝑳𝑳 + 𝜷𝟑𝑨𝒈𝒆 + 𝜺; Modell 4: TMD ~ 𝜷𝟏𝑭𝑨𝑰 + 𝜷𝟐𝑮𝑬𝑆𝑪𝑯𝑬𝑳𝑳 + 𝜷𝟑𝑨𝒈𝒆+𝜷𝟒𝑽𝑨𝑺𝑳𝒊𝒇𝒆 + 𝜺. Für die betrachteten Modelle wurde die Präsenz von Multikollinearität der Prädiktoren durch den Variance Inflation Factor (VIF) getestet. In einem ersten Ansatz wurden ordinale logistische Regressionsmodelle in Betracht gezogen. Wenn die Annahme der proportionalen Gefahren von Brant nicht verletzt wird, wurde die Wahl auf ordinale logistische Regressionsmodelle getroffen, andernfalls wurden die multinomialen logistischen Regressionsmodelle angenommen. Für diese letzte Modellklasse wurde die Unabhängigkeit irrelevanter Alternativen durch den Hausman-McFadden-Test getestet (p-Werte≈1). Das Modell, das den niedrigsten Akaike-Informationskriterium (AIC)-Wert und den höchsten Nagelkerke's pseudo R2-Wert aufwies, wurde als Auswahlkriterium angenommen. Die Genauigkeit des Modells wurde ebenfalls präsentiert, ebenso wie sein Grad der Übereinstimmung, ausgedrückt durch den Kappa-Koeffizienten (Schlecht<0.00; Gering:0.00-0.20; Fair:0.21-0.40; Mäßig:0.41-0.60; Substantial:0.61-0.80; Fast Perfekt:0.81-1.00) und klassifiziert nach Landis und Koch.
Das festgelegte Signifikanzniveau betrug 5 % und alle statistischen Behandlungen sowie die grafische Darstellung wurden in der Programmiersprache R durchgeführt.
Ergebnisse
In die Studie wurden insgesamt 541 Patienten (80 % weiblich) mit einem Durchschnittsalter von 39,543±15,951 Jahren einbezogen, die den Fonseca-Fragebogen beantworteten. Der FAI-Score betrug 58,822±21,313. Zunächst wurde eine Bewertung der Häufigkeit der Antworten und des Durchschnittsscores der verschiedenen FAI-Fragen durchgeführt. Die Items 7, 6, 10 hatten den höchsten Durchschnittsscore im FAI, was eine höhere Konzentration der Antworten auf der letzten Ebene der Skala (Ja) widerspiegelt (Abbildung 1). Im Gegensatz dazu hatten die Items mit dem niedrigsten Durchschnittsscore die Nummern 1, 9 und 2, was sich in den selteneren Antworten auf dem höchsten Score (Ja) widerspiegelt (Abbildung 1).
Im zweiten Teil der Studie wurden 171 Patienten mit klinischer Diagnose (im Alter zwischen 18 und 90 Jahren) einbezogen. 30 Patienten wurden mit MMD und 33 mit AD und 108 mit beiden diagnostiziert. Die Patienten hatten ein Durchschnittsalter von 38,444±16,172 Jahren, von denen 140 weiblich waren (82 %). Weibliche Patienten hatten ein höheres Durchschnittsalter (39,200) als männliche Patienten (35,032), jedoch ohne statistische Signifikanz (Mann-Whitney (W) = 2513,500; p= 0,169).
Der durchschnittliche Schmerzimpact auf das Leben der Patienten (VASLife) betrug 6.525 ±2.423, wobei Frauen höhere Durchschnittswerte als Männer hatten (6.781 vs 5.433, W=2579.500, p= 0.003). Der globale FAI-Mittelwert lag bei 60.380 ± 21.337 und wurde zwischen Frauen und Männern unterschiedlich ausgedrückt (62.071 vs 52.742, jeweils, W=2744.500, p= 0.021).
Zunächst wurde eine Analyse zwischen den beiden Skalen, VASLife und FAI, durchgeführt. Eine moderate positive Korrelation zwischen den beiden Skalen wurde festgestellt (𝑟𝑠=0.358; p<0.001), d.h. eine Erhöhung des FAI-Wertes geht mit einer Erhöhung der VASLife-Skala einher.
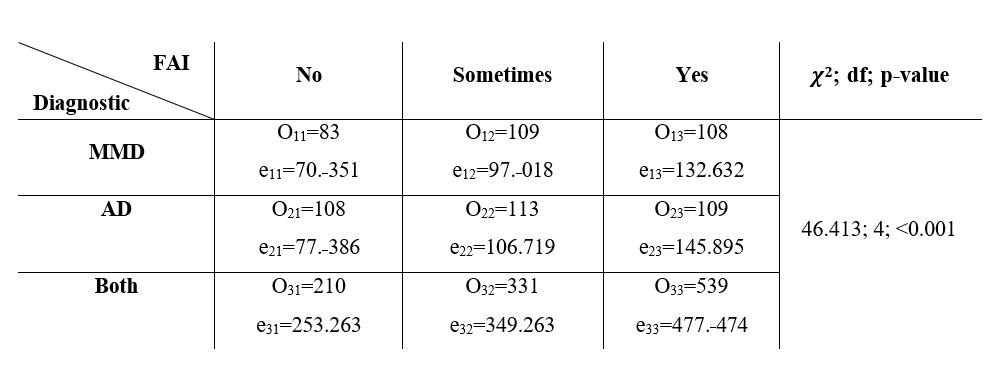
Anschließend wurde die Existenz einer Assoziation zwischen der Art der Diagnose (MMD, AD, Beide) und dem Niveau des FAI (Nein, Manchmal, Ja) bewertet. Nachdem die Bedingungen für die Anwendbarkeit des Chi-Quadrat-Tests (𝜒2) überprüft wurden, d.h. „erwartete Werte eij > 1 und 80% eij > 5“, wurde festgestellt, dass es eine statistisch signifikante Beziehung zwischen diesen Variablen gab (𝜒2 =46.413, df=4, p<0.001) (Tabelle 1). Der Cramér's V-Koeffizient nahm einen Wert von 0.116 an und wird als moderat klassifiziert (𝐶𝐼𝜑𝐶95% :[0.078;0.147]). Die relative Häufigkeit der Diagnosen pro Item des FAI auf jedem Niveau wurde dann analysiert (Tabelle S2). Diese Ergebnisse scheinen darauf hinzudeuten, dass: a) bei der MMD-Diagnose die Items mit der höheren relativen Häufigkeit die Items 4, 5, 6 und 8 waren; b) die AD- und beide Diagnosen die höhere relative Häufigkeit in den Items 6 und 7 aufwiesen. Darüber hinaus wiesen beide (MMD+AD) Diagnosen die höchsten FAI-Werte im Vergleich zu MMD und AD auf (Kruskal-Wallis Chi-Quadrat = 16.734, df = 2, p<0.001; Beide vs AD, p=0.001; und Beide vs MMD, p=0.019) (Abbildung 2).
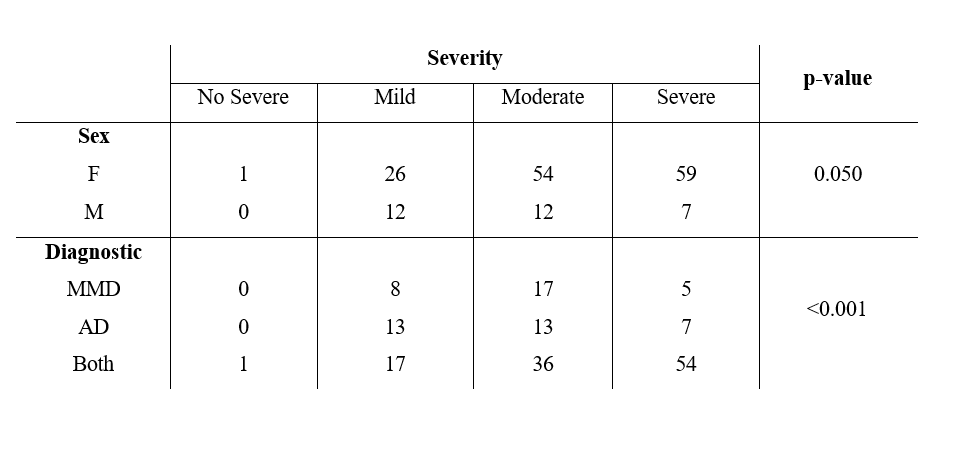
Analog dazu wurde die Analyse unter Berücksichtigung des Geschlechts und der Diagnose des Patienten in Bezug auf die Schwere des FAI (keine schwere, mild, moderat, schwer) durchgeführt. Da die Bedingungen für die Anwendbarkeit des 𝜒2 verletzt wurden, verwendeten wir den exakten Test von Fisher, der zu zeigen scheint, dass es statistisch signifikante Beziehungen zwischen diesen Variablenpaaren gab (p=0.050; p<0.001 jeweils, Tabelle 2). Der Cramér's V-Koeffizient nahm die Werte von 0.208 ((𝐶𝐼𝜑𝐶95% :[0.009;0.335])] und 0.245 ((𝐶𝐼𝜑𝐶95% : [0.092;0.325])) an und klassifizierte die Intensität als stark und sehr stark.
Die Häufigkeitsverteilung der diagnostizierten Fälle und des FAI-Scores nach Art der TMD gemäß Geschlecht wurde dann überprüft (Abbildung 3A und B). Bei weiblichen Patienten gibt es eine Prävalenz der Diagnose MMD+AD (Beide) (69%), während bei dem anderen Geschlecht AD (52%) am häufigsten vorkommt. In Abbildung 3B war der FAI-Score bei Frauen bei der Diagnose Beide signifikant höher im Vergleich zu MMD (Kruskal-Wallis Chi-Quadrat = 7.337, df = 2, p= 0.026; Beide vs MMD, p=0.046), während bei Männern dieses Profil nicht verifiziert wurde und es nicht möglich ist, die gleiche Schlussfolgerung zu ziehen. Schließlich wollten wir bewerten, inwieweit der FAI ein guter Prädiktor für die Art der TMD-Diagnose sein könnte, indem wir das ordinale logistische Regressionsmodell verwendeten. Nachdem die Abwesenheit von Multikollinearität in den Prädiktoren durch den VIF bestätigt wurde (FAI:1.174;SEX:1.070;AGE:1.028;VASLife:1.208), wurde die Nullhypothese der Proportionalität der Risiken in den Modellen 1 bis 4 verworfen (p-Werte 0.051; 0.000; 0.011; 0.010, jeweils), was zu dem Ansatz der multinomialen logistischen Regression führte. Die Prädiktoren AGE und VASLife zeigten keine statistische Signifikanz (Modell 3: AD:AGE p-Wert=0.307; Beide:AGE p-Wert=0.357; Modell 4: AD:AGE p-Wert=0.305; Beide:AGE p-Wert=0.337;AD:VASLife p-Wert=0.783;
Sowohl: VASLife p-Wert=0.125) als auch die Wahl zwischen Modell 1 und 2 wurde getroffen. Die Analyse der Deviance-Tabelle ergab, dass beide Prädiktoren in den Modellen 1 und 2 statistisch signifikant sind (Modell 1: FAI, Likelihood-Ratio 𝜒2=15.764, df=2, p-Wert=<0.001; Modell 2: FAI, Likelihood-Ratio 𝜒2 =12.132, df=2, p-Wert<0.001, SEX Likelihood-Ratio 𝜒2 =17.694, df=2, p-Wert=<0.001). Da Modell 2 einen niedrigeren AIC-Wert im Vergleich zu Modell 1 hat (196.732 vs 204.601) und ein höheres Nagelkerke-Pseudo 𝑅2 (0.301 vs 0.213), wurde dieses Modell gewählt. Die Genauigkeit des Modells beträgt 0.667 (𝐶𝐼95%:[0.580, 0.754]) und das Maß der Übereinstimmung, ausgedrückt durch den Kappa-Koeffizienten, beträgt 0.230 und wird als fair eingestuft [14]. Im Modultest betrug der Genauigkeitswert 0.629 (𝐶𝐼95% :[0.449, 0.785]) mit einem Kappa-Übereinstimmungsgrad von 0.187. Die Abbildung 3C stellt das angepasste logistische Modell dar.
Das angepasste Modell 2 kann durch die folgende Gleichungssatz ausgedrückt werden:

Diskussion
TMD stellen weiterhin eine klinische Herausforderung bei der Diagnose dar, aufgrund der komplexen Muskel- und intraartikulären Beteiligung. Daher ist eine präzise Diagnose von TMD entscheidend und war Gegenstand einer Vielzahl von Studien.
Die RDC/TMD-Klassifikation bleibt die am häufigsten verwendete in der klinischen Praxis und trägt erheblich zur Standardisierung der Diagnose bei. Auf praktischer Ebene hat sie jedoch Implementierungsnachteile, da sie zeitaufwendig ist, Schwierigkeiten bei der Datenerhebung mit sich bringt und umfangreiche klinische Erfahrung erfordert. Andererseits ist FAI ein einfach umzusetzender Fragebogen und ein nützliches erstes Werkzeug, um das Vorhandensein eines TMD und den Schweregrad zu unterscheiden. Dieses Werkzeug war Gegenstand verschiedener wissenschaftlicher Studien. Die Genauigkeit von FAI zur Unterscheidung des möglichen Ursprungs von TMD, muskulär oder intraartikulär, ist jedoch noch unbekannt. Daher hatte diese Studie zum Ziel, das Verhalten des FAI bei einer Gruppe von Patienten zu identifizieren, die mit verschiedenen TMD diagnostiziert wurden.
Primär haben wir festgestellt, dass die Punkte in Bezug auf Klicks im Kiefergelenk (Punkt 7), Schmerzen im Kiefergelenksbereich (Punkt 6) und die umgebenden Muskeln (Punkt 3) zu den größten Beiträgen zu höheren Werten auf dem FAI gehören. Tatsächlich scheint Schmerz einen starken Einfluss auf den FAI zu haben, was durch die moderate Korrelation des FAI mit der VASLife-Skala bestätigt wird.
Interessanterweise kann es auch entscheidend sein, eine ängstliche Person zu sein, um hohe FAI-Werte zu erzielen (Punkt 10). Andererseits waren die Schwierigkeiten bei den Punkten, die mit mandibulären Bewegungen, entweder seitlich oder vertikal, sowie die Schwierigkeiten beim Berühren der Zähne verbunden sind, die am wenigsten bestimmenden Faktoren (Punkte 2, 9 und 1). Wichtig ist auch, dass gezeigt wurde, dass höhere FAI-Werte mit einer komplexeren Diagnose korreliert sind, bei der gleichzeitig Muskel- und intraartikuläre Veränderungen vorhanden sind (beides). Tatsächlich ist es möglich, eine größere Anzahl von moderaten und schweren Fällen des FAI zu verifizieren, wenn muskuläre Veränderungen gleichzeitig mit intraartikulären Veränderungen festgestellt werden.
Interessanterweise wurde bei der MMD-Diagnose ein Muster mit höherer relativer Häufigkeit in den Punkten festgestellt, die mit Schmerzen (Kopfschmerzen, Nackenschmerzen und Kiefergelenkschmerzen) und parafunktionalen Gewohnheiten (Zähneknirschen oder -pressen) zusammenhängen. Auf der anderen Seite wurde bei AD und beiden Diagnosen eine höhere überwiegende Anzahl positiver Antworten in den Punkten festgestellt, die mit Schmerzen und Geräuschen im Kiefergelenksbereich zusammenhängen. Diese Ergebnisse zeigten eine Veränderung in der höheren relativen Häufigkeit der FAI-Punkte, wenn intraartikuläre Störungen vorhanden sind. Gleichzeitig wurde eine unterschiedliche Verteilung der Schwere der Fälle bei Frauen und Männern nachgewiesen. Bei Frauen waren MMD und MMD+AD die TMD-Typen mit den niedrigsten bzw. höchsten FAI-Werten. Darüber hinaus gab es eine höhere Verteilung von Fällen mit beiden Diagnosen bei Frauen. Dieser Trend wurde bei Männern nicht in gleichem Maße festgestellt. Frühere Studien haben darauf hingewiesen, dass das weibliche Geschlecht eine höhere Prävalenz von TMD aufweist, etwa 80 %. Obwohl nicht ganz sicher, könnte ein hormonelles Ungleichgewicht bei Frauen mit einer erhöhten Anfälligkeit für TMD in Verbindung stehen. Über diese Daten hinaus zeigte diese Studie auch, dass es einen wachsenden Trend zu schwereren Fällen bei Frauen gibt. Ein logistisches Modell wurde durchgeführt und folgende Schlussfolgerungen wurden gezogen: (i) es gibt eine höhere Wahrscheinlichkeit, dass ein Patient mit MMD diagnostiziert wird, obwohl niedrig, niedrigere FAI-Endwerte hat; (ii) die Wahrscheinlichkeit, dass ein Patient mit AD und niedrigen FAI-Werten diagnostiziert wird, ist bei Männern im Vergleich zu Frauen viel höher, ein Unterschied, der sich verringert, wenn die FAI-Werte steigen; (iii) wenn ein Patient gleichzeitig mit AD und MMD diagnostiziert wird, zeigen die FAI-Werte ein zunehmendes Verhalten, das in beiden Geschlechtern identisch ist (parallele Linien).
Das aktuelle Modell mit FAI als Prädiktor zeigte jedoch eine Genauigkeit von <70%, was bedeutet, dass von 100 Diagnosen höchstens 70 korrekt klassifiziert werden. In klinischen Begriffen ist eine höhere Genauigkeit wünschenswert. Darüber hinaus haben die Diagnosen zwischen den drei Gruppen unterschiedliche Werte, wobei die MMD+AD (107) dreimal höher ist im Vergleich zu den anderen Diagnosen (~30). Zudem repräsentiert die Anzahl der endgültigen Diagnosen (171) etwa 32% der Gesamtzahl der Datensätze (539). Die Autoren sind der Ansicht, dass eine höhere Anzahl von Fällen mit endgültiger Diagnose eine bessere Veranschaulichung der Rolle von FAI bei der Unterscheidung der Krankheits typologie ermöglichen könnte.
Zusammenfassend ist FAI ein wichtiges Werkzeug bei der Diagnose von TMD, jedoch ist ein komplexeres Modell erforderlich, um den Typ von TMD genauer zu unterscheiden. In Zukunft wird erwartet, dass weitere ergänzende Maßnahmen und Skalen integriert werden, um das Modell zu stärken. Diese Studie zeigte auch ein unterschiedliches Verhalten des FAI zwischen den beiden Geschlechtern. Daher sollten Kliniker das Geschlecht bei der Verwendung dieses Werkzeugs berücksichtigen.
Autoren: Ricardo S. João, Henrique J. Cardoso, David Sanz, David F. Ângelo
Literaturverzeichnis:
- Li DTS und Leung YY. Temporomandibuläre Störungen: Aktuelle Konzepte und Kontroversen in Diagnose und Management. Diagnostics (Basel, Schweiz), 2021; 11(3): 459.10.3390/diagnostics11030459
- Bueno CH, Pereira DD, Pattussi MP, et al. Geschlechterunterschiede bei temporomandibulären Störungen in bevölkerungsbasierten Studien bei Erwachsenen: Eine systematische Übersicht und Meta-Analyse. J Oral Rehabil, 2018; 45(9): 720-729.10.1111/joor.12661
- Sharma S, Gupta DS, Pal US, et al. Ätiologische Faktoren von Störungen des Kiefergelenks. National journal of maxillofacial surgery, 2011; 2(2): 116-119. 10.4103/0975-5950.94463
- Schiffman E, Ohrbach R, Truelove E, et al. Diagnostische Kriterien für temporomandibuläre Störungen (DC/TMD) für klinische und Forschungsanwendungen: Empfehlungen des Internationalen RDC/TMD Konsortiums* und der Orofacial Pain Special Interest Group†. J Oral Facial Pain Headache, 2014; 28(1): 6-27. 10.11607/jop.1151
- Bevilaqua-Grossi D, Chaves TC, de Oliveira AS, et al. Anamneseindex-Schweregrad und Zeichen sowie Symptome von TMD. Cranio, 2006; 24(2): 112-8. 10.1179/crn.2006.018
- Berni KC, Dibai-Filho AV und Rodrigues-Bigaton D. Genauigkeit des Fonseca-Anamneseindex zur Identifizierung von myogenen temporomandibulären Störungen bei weiblichen Fällen aus der Gemeinschaft. J Bodyw Mov Ther, 2015; 19(3): 404-9. 10.1016/j.jbmt.2014.08.001
- Stasiak G, Maracci LM, de Oliveira Chami V, et al. TMD-Diagnose: Sensitivität und Spezifität des Fonseca-Anamneseindex. CRANIO®, 2020: 1-5. 10.1080/08869634.2020.1839724
- Sánchez-Torrelo CM, Zagalaz-Anula N, Alonso-Royo R, et al. Transkulturelle Anpassung und Validierung des Fonseca-Anamneseindex in einer spanischen Bevölkerung mit temporomandibulären Störungen. Journal of Clinical Medicine, 2020; 9(10): 3230.
- Campos JA, Carrascosa AC, Bonafé FS, et al. Schweregrad der temporomandibulären Störungen bei Frauen: Validität und Zuverlässigkeit des Fonseca-Anamneseindex. Braz Oral Res, 2014; 28: 16-21.10.1590/s1806-83242013005000026
- Institute of Medicine (US) Council on Health Care Technology; Mosteller F, Falotico-Taylor J, Herausgeber. Lebensqualität und Technologiebewertung: Monographie des Rates für Gesundheitstechnologie. Washington (DC): National Academies Press (US); 1989. 6, Bewertung der Lebensqualität: Maße und Nutzen. Verfügbar unter: https://www.ncbi.nlm.nih.gov/books/NBK235120/.
- Schiffman EL, Ohrbach R, Truelove EL, et al. Die Forschungsdiagnosekriterien für temporomandibuläre Störungen. V: Methoden zur Festlegung und Validierung überarbeiteter diagnostischer Algorithmen der Achse I. J Orofac Pain, 2010; 24(1): 63-78.
- Davis JA, Elementary survey analysis. 1971, Englewood Cliffs, N.J.: Prentice-Hall. Hosmer DW und Lemeshow S, Angewandte logistische Regression. 2004: Wiley.
- Landis JR und Koch GG. Die Messung der Übereinstimmung von Beobachtern für kategoriale Daten. Biometrics, 1977; 33(1): 159-74.
- R Core Team (2018). R: Eine Sprache und Umgebung für statistische Berechnungen. R Foundation for Statistical Computing V, Österreich. Online verfügbar unter https://www.R-project.org/.
- Akoglu H. Benutzerhandbuch für Korrelationskoeffizienten. Türkische Zeitschrift für Notfallmedizin, 2018; 18(3): 91-93. 10.1016/j.tjem.2018.08.001
- Schmitter M, Ohlmann B, John MT, et al. Forschungsdiagnosekriterien für temporomandibuläre Störungen: Eine Kalibrierungs- und Zuverlässigkeitsstudie. CRANIO®, 2005; 23(3): 212-218.10.1179/crn.2005.030
- Look JO, Schiffman EL, Truelove EL, et al. Zuverlässigkeit und Validität der Achse I der Forschungsdiagnosekriterien für temporomandibuläre Störungen (RDC/TMD) mit vorgeschlagenen Änderungen*. Journal of Oral Rehabilitation, 2010; 37(10): 744-759. https://doi.org/10.1111/j.1365-2842.2010.02121.x
- Hasanain F, Durham J, Moufti A, et al. Anpassung der diagnostischen Definitionen der RDC/TMD an die routinemäßige klinische Praxis: Eine Machbarkeitsstudie. Journal of Dentistry, 2009; 37(12): 955-962. https://doi.org/10.1016/j.jdent.2009.08.001
- Anderson GC, Gonzalez YM, Ohrbach R, et al. Die Forschungsdiagnosekriterien für temporomandibuläre Störungen. VI: Zukünftige Richtungen. Journal of orofacial pain, 2010; 24(1): 79-88.
- Janal MN, Raphael KG, Nayak S, et al. Prävalenz von myofaszialen temporomandibulären Störungen bei Frauen in der US-Gemeinschaft. J Oral Rehabil, 2008; 35(11): 801-9. 10.1111/j.1365-2842.2008.01854.x
- Berger M, Szalewski L, Bakalczuk M, et al. Zusammenhang zwischen Östrogenspiegeln und temporomandibulären Störungen: Eine systematische Literaturübersicht. Przeglad menopauzalny = Menopause review, 2015; 14(4): 260-270. 10.5114/pm.2015.56538