Zahnstruktur und Bruchfestigkeit von Kavitäten
Maschinenübersetzung
Der Originalartikel ist in EN Sprache (Link zum Lesen) geschrieben.
Diese Studie bewertete, in vitro, den Verlust von Zahnsubstanz nach der Kavitätenpräparation für direkte und indirekte Restaurationen und deren Beziehung zur Bruchfestigkeit der präparierten Zähne. Sechzig gesunde menschliche obere erste Prämolaren wurden in 6 Gruppen (n=10) eingeteilt. MOD direkte Kompositkavitäten (Gruppen I, II und III) und indirekte Inlay-Kavitäten (Gruppen IV, V und VI) wurden mit standardisierten Abmessungen vorbereitet: 2 mm tiefe pulpa Böden, 1,5 mm breite gingivale Wände und 2 mm hohe axiale Wände. Die buccolinguale Breite der okklusalen Box wurde auf 1/4 (Gruppen I und IV), 1/3 (Gruppen II und V) oder 1/2 (Gruppen III und VI) der Interkuspidaldistanz festgelegt. Die Zähne wurden vor und nach der Präparation gewogen (digitale Waage genau auf 0,001 g), um die verlorene Zahnsubstanzmasse während der Kavitätenpräparation zu erfassen. Die präparierten Zähne wurden einer okklusalen Belastung unterzogen, um ihre Bruchfestigkeit mit einer universellen Prüfmaschine bei einer Querkraftgeschwindigkeit von 0,5 mm/min zu bestimmen. Die Daten wurden mit einer zweifaktoriellen ANOVA und dem Tukey-Test (α = 0,05) analysiert. 1/4-Inlay-Kavitäten hatten einen höheren prozentualen mittleren Masseverlust (9,71%) als Kompositharzkavitäten mit der gleichen Breite (7,07%). 1/3-Inlay-Präparationen führten ebenfalls zu einem höheren prozentualen mittleren Masseverlust (13,91%) als Kompositharzpräparationen mit der gleichen Breite (10,02%). 1/2-Inlay-Kavitäten hatten 21,34% Masseverlust gegenüber 16,19% für die 1/2-Kompositharzkavitäten. Die mittleren Bruchfestigkeiten (in kgf) waren: GI = 187,65; GII = 143,62; GIII = 74,10; GIV = 164,22; GV = 101,92; GVI = 50,35. Statistisch signifikante Unterschiede (p<0,05) wurden zwischen den Gruppen I und IV, II und V, III und VI beobachtet. Höherer Verlust an Zahnstruktur und geringere Bruchfestigkeit wurden nach der Präparation von Inlay-Kavitäten festgestellt, unabhängig von der Breite der okklusalen Box, im Vergleich zu den direkten Kompositharzkavitäten.
Einführung
Die operative Zahnheilkunde hat traditionell die Entfernung von kariösem Gewebe mit der gleichzeitigen Präparation von Kavitäten kombiniert, während sie eventuelle mangelhafte Eigenschaften von Restaurationsmaterialien kompensiert. Folglich ist die Reduktion von gesundem Zahngewebe zu Restaurationszwecken in der klinischen Praxis nicht ungewöhnlich.
In den 60er und frühen 70er Jahren wurden neue Konzepte für die Kavitätenpräparation, Instrumente, Materialien und Restaurations-Techniken eingeführt, die die Bereiche erweiterten und die Grundpfeiler der modernen operativen Zahnheilkunde festlegten. Die Entwicklung von Säure-Ätz- und Zahnschmelz-Bonding-Techniken redefinierte Blacks Prinzipien und ermöglichte die Präparation weniger invasiver Kavitäten. Ein neuer Ansatz, der als „konservative Erweiterung“ bezeichnet wird, gilt als wichtiger Faktor für die Erhaltung von Zahngewebe.
Der Verlust von Zahngewebe aufgrund von Kariesläsionen oder Kavitätenpräparation verringert die Bruchfestigkeit der verbleibenden Zahnstruktur. In mehreren klinischen Situationen erfordern umfangreiche Kariesläsionen weniger konservative Kavitäten, was zu weiterem Verlust von Zahngewebe führt. Schwer geschädigte Zähne, die ohne Berücksichtigung schützender Prinzipien restauriert werden, sind einem höheren Risiko des Brechens ausgesetzt, mit unvorhersehbaren Konsequenzen. Dies ist von besonderer Bedeutung für die hinteren Zähne, wie die oberen Prämolaren, da ihre Anatomie die Kuppelabweichung und das Brechen unter kausalen Belastungen begünstigt.
Es ist gut dokumentiert, dass Kavitäten mit größeren buccolingualen Dimensionen, ob restauriert oder nicht, eine geringere Bruchfestigkeit aufweisen als gesunde Zähne. Die Tiefe der Kavität beeinflusst ebenfalls die Bruchfestigkeit der Zähne, da sie mit der Flexibilität und Abweichung der Höcker zusammenhängt. Darüber hinaus wird in den bucco- und linguopulpalen Winkeln tieferer Kavitäten ein erhöhter Stress erwartet. Mehrere Studien haben gezeigt, dass die Entfernung von gesundem Zahnhartgewebe während der Kavitätenpräparation die Zahnfestigkeit verringert, da die Breite und Tiefe der Kavität zunimmt.
Es ist auch erwähnenswert, dass aktuelle ästhetische Restaurationsmaterialien kaum von dem Zahn zu unterscheiden sind, was zu einer übermäßigen Entfernung von gesundem Zah Gewebe und überdimensionierten Kavitäten beim Austausch alter oder fehlgeschlagener Füllungen führen kann. Dieses Problem wird während der Entfernung von Amalgamrestaurationen minimiert, da es einfacher ist, metallische Materialien vom Zahn zu unterscheiden. Allerdings erhöht der Austausch einer Restauration normalerweise die Kavitätsdimensionen. Das Glätten der Kavitätenwände und das Abrunden der inneren Winkel werden ebenfalls erwartet, um eine zusätzliche Reduzierung des gesunden Gewebes zu fördern.
Es ist nicht ungewöhnlich, beim Austausch einer unzufriedenstellenden oder fehlgeschlagenen Restauration den therapeutischen Ansatz zu ändern. Manchmal treten direkte Füllungen an die Stelle von indirekten Restsystemen, die eine größere Entfernung von Zahnsubstanz erfordern, um die inneren Wände so ausladend zu gestalten, wie es notwendig ist, um eine korrekte Passform der indirekten Restauration zu ermöglichen. Im Gegensatz zu direkten Techniken erfordern Inlays und Onlays im Allgemeinen eine größere Reduktion von gesundem Zahngewebe, um einen angemessenen Einschubweg zu schaffen. Dietschi stellte fest, dass der Austausch einer direkten durch eine indirekte Restauration zu einer größeren Zahnreduktion führt, da ein keramisches Inlay/Onlay einen 10º Konus und 15º Konus für indirekte Komposite erfordert. Es gibt jedoch tatsächlich keine forschungsbasierte Evidenz, die bestimmt, welcher Typ oder welche Präparation, entweder direkt (selbsthaltend) oder indirekt (ausladend), eine größere Entfernung von Zahngewebe erfordert. Auch die Beziehung zwischen diesen Arten von Kavitäten und der Bruchfestigkeit der verbleibenden Zahnstruktur wurde nicht bestimmt.
Das Ziel dieser Studie war es, in vitro den Verlust von Zahnsubstanz nach der Kavitätenpräparation für direkte oder indirekte Restaurationen zu bewerten und dessen Einfluss auf die Bruchlast der verbleibenden Struktur zu untersuchen.
Material und Methoden
Sechzig gesunde maxilläre erste Prämolaren ähnlicher Dimensionen (≅ 6 mm buccolingual; ≅ 5 mm mesiodistal) wurden in einer Kochsalzlösung mit 0,1% Thymolkristallen aufbewahrt. Die Zähne wurden zuvor bei 4-facher Vergrößerung untersucht, um solche mit Rissen und strukturellen Defekten auszuschließen. Sechs Gruppen (n=10) wurden gebildet, wie folgt: Gruppen I, II und III erhielten direkte Kompositpräparationen und Gruppen IV, V und VI erhielten indirekte Inlay-Präparationen.
Direkte mesiooklusodistale (MOD) und indirekte Inlay-Kavitäten wurden mit luft-/wassergekühlten Hochgeschwindigkeitsfräsern #245 Hartmetall und #2136 Diamantfräsern (KG Sorensen, Barueri, SP, Brasilien) vorbereitet. Standardkavitätsdimensionen wurden für direkte und indirekte Präparationen mit 2 mm tiefen pulpalen Wänden, 2 mm hohen axialen Wänden und 1,5 mm breiten gingivalen Wänden mit runden Innenwinkeln festgelegt (Abb. 1). Diese Dimensionen wurden aufgrund der minimalen Dicke definiert, die für eine indirekte keramische oder komposite Inlay-Restauration erforderlich ist. Buccolinguale Breiten wurden auf der Ebene des axiopulpalen Winkels standardisiert, definiert als 1/4 (Gruppen I und IV), 1/3 (Gruppen II und V) und 1/2 (Gruppen III und VI) der Interkuspendistanz. Der axiopulpale Winkel war gleichmäßig von der gingivalen Wand und dem Kavitätenoberflächenwinkel entfernt (Abb. 1). Alle Messungen wurden mit einem digitalen Messschieber (Mettler Toledo Inc., Columbus, OH, USA) aufgezeichnet.
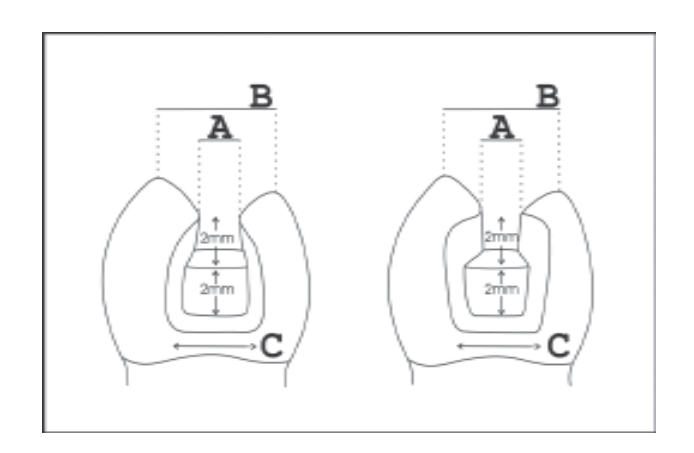
Alle Zähne wurden vor und nach der Präparation mit einer analytischen Waage gewogen, die auf 0,001 g genau ist (Mettler-Toledo International Inc., Greifensee, Schweiz). Der Unterschied zwischen der Anfangs- und Endmasse bestimmte die Menge des entfernten Zahnhartgewebes.
Die Proben zur Bruchfestigkeit wurden vorbereitet, indem die Zähne in PVC-Ringen platziert und die Wurzeln in orthophytalischem Harz (Redefibra Ltda., São Paulo, SP, Brasilien) eingebettet wurden. Die Kronen wurden etwa 1 mm über der Zement-Schmelz-Grenze exponiert und es wurden Nischen an den Höckern vorbereitet, um die Anpassung der Spitze der Prüfmaschine zu erleichtern. Dies verhinderte das Verrutschen des Stahlzylinders und lenkte die Kraftanwendung axial. Der Zylinder, der für den okklusalen Belastungstest verwendet wurde, war mit der universellen Prüfmaschine verbunden. Die Proben wurden in einem Spannvorrichtung positioniert, sodass der Zylinder beide Höcker gleichzeitig berührte. Die Last bis zum Bruch wurde mit einer universellen Prüfmaschine (Kratos K2000MP, M970201, Kratos Industrial Machinery Division, Wharfside, Manchester, UK) mit einer Lastzelle von 2000 kg bei einer Quervorschubgeschwindigkeit von 0,5 mm/min angewendet. Die Daten wurden statistisch durch eine zweifaktorielle Varianzanalyse und den Tukey-Multiple-Vergleichstest auf einem Signifikanzniveau von 5 % analysiert.
Ergebnisse
Zähne, die für 1/4-Inlay-Hohlräume vorbereitet wurden, wiesen einen höheren durchschnittlichen Massverlust von 9,71% auf als ¼-Kompositharzhöhlungen (7,07%). Ebenso war der durchschnittliche Massverlust für 1/3-Inlay-Hohlräume (13,91%) höher als der von Kompositharzhöhlungen mit der gleichen Breite (10,02%). Die 1/2-Inlay-Hohlräume und 1/2-Kompositharzhöhlungen wiesen jeweils eine Zahnreduktion von 21,34% und 16,19% auf. In Bezug auf den Massverlust (Tabelle 1) stellte die zweifaktorielle ANOVA signifikante Unterschiede zwischen den Gruppen hinsichtlich der buccolingualen Hohlraumbreite (F=186,16; p=0,001), des Hohlraumtyps (F=88,68; p=0,001) und des Interaktionseffekts (F=4,80; p=0,012) fest. Der Tukey-Test zeigte einen statistisch signifikanten Unterschied im Verlust von Zahnhartsubstanz zwischen den Gruppen I und IV, II und V, III und VI.
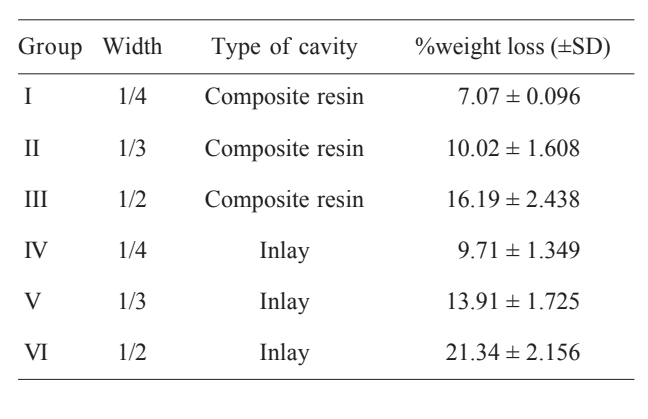
Die Bruchfestigkeitsmittelwerte sind in Tabelle 2 dargestellt. Indirekte 1/4-Inlay-Hohlräume wiesen eine um 12,5 % niedrigere Bruchfestigkeit auf als Hohlräume für direkte Restaurationen mit derselben Breite. 1/3-Inlay-Hohlräume führten zu einem Rückgang der Bruchfestigkeit um 29,0 % im Vergleich zu 1/3-Kompositharzhohlräumen. Schließlich wiesen 1/2-Inlay-Hohlräume eine um 32,1 % niedrigere Bruchfestigkeit auf als 1/2-Kompositharzhohlräume.
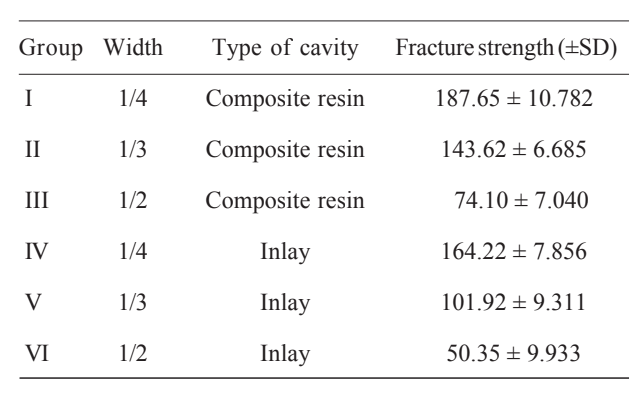
Die Zwei-Wege-ANOVA hat statistisch signifikante Unterschiede zwischen den Gruppen hinsichtlich der Kavitätenbreite (F=795.39; p=0.001), des Kavitätstyps (F=161.73; p=0.001) und des Interaktionseffekts (F=6.72; p=0.002) festgestellt. Der Tukey-Test identifizierte statistisch signifikante Unterschiede in Bezug auf die Bruchfestigkeit zwischen den Gruppen I und IV, II und V, III und VI.
Bei direkten Präparationen traten 52% der Brüche im bukkalen Höcker auf, 20% im lingualen Höcker und 28% waren longitudinal. Bei Inlay-Präparationen traten 70% der Brüche im bukkalen Höcker auf, 14% im lingualen Höcker und 16% waren longitudinal.
Diskussion
Wenige Studien haben den Verlust von Zahnsubstanz während der Kavitätenpräparation oder den Austausch unzureichender Restaurationen behandelt. Trotz der Annahme, dass indirekte Kavitätenpräparationen mehr Zahnsubstanz entfernen als direkte Präparationen, wurden bisher keine Beweise gefunden. Diese Studie hat bewiesen, dass diese Annahme zutrifft. Ein höherer prozentualer Masseverlust von Zähnen, die für indirekte Restaurationen präpariert wurden, wurde im Vergleich zu direkten Kavitätenpräparationen aufgezeichnet. Es wird angenommen, dass die erforderliche Divergenz von 10º für indirekte Präparationen zu einer weiteren Reduktion der Zahnsubstanz führt im Vergleich zur leichten Konvergenz, die durch die konischen Hartmetallfräser für direkte Präparationen bestimmt wird (Abb. 2).
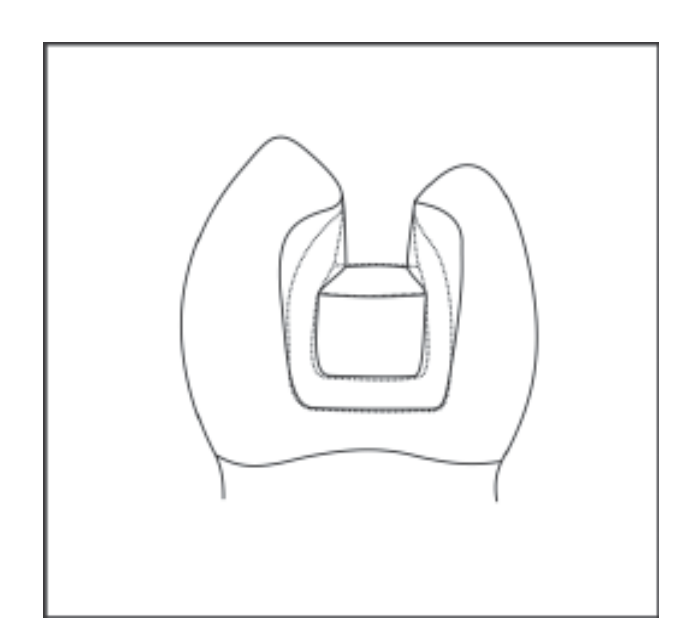
Zusätzlicher Verlust von Zahnsubstanz wird in proximalen Kavitäten erwartet, während Untercuts entfernt werden, um den richtigen Einführungsweg der indirekten Restauration zu ermöglichen. Wenn man den Ersatz einer Amalgam- oder Kompositharzrestauration durch ein adhäsives Inlay in Betracht zieht, wird die Entfernung des kariösen Gewebes und das Finish der Kavitätenwände gleichzeitig eine Veränderung des Kavitäten Designs bestimmen. Die Entfernung von Untercuts und das Abrunden interner Winkel für indirekte Präparationen kann zu einem zusätzlichen Verlust von gesunder Zahnhartsubstanz führen. Moscovich et al. schätzten, dass zur Umwandlung einer Amalgamkavität in eine indirekte Inlaykavität 4,6% mehr Zahnsubstanz entfernt werden könnte. Allerdings wurde 1,7 bis 3 Mal zusätzliche Zahnsubstanz entfernt. Hunter et al. bestätigten ebenfalls, dass der Ersatz von Klasse II Kompositharzrestaurationen die Kavitätsdimensionen um 50% im Volumen erhöhte.
Technische Probleme bei der Kavitätenpräparation und der Entfernung von kariösem Gewebe und Unterkanten können zur Vergrößerung der Kavität beitragen. In diesen Fällen wäre die Verwendung von Kompositharz oder Glasionomerzement eine gute Alternative, um Retentionen zu beseitigen, ohne gesunde Zahnsubstanz zu entfernen.
In klinischen Situationen wird erwartet, dass divergierende Wände eine zusätzliche Entfernung von Zahngewebe fördern, da dies der Ausbreitung der kariösen Läsion in okklusalen Fissuren entgegenwirkt. Die Entfernung von proximalen Läsionen erfolgt ebenfalls senkrecht zur Ausbreitung der Karies.
In der vorliegenden Studie wurde eine geringere Bruchfestigkeit für alle indirekten Kavitätenpräparationen beobachtet. Mondelli et al. verglichen die Bruchlast von gesunden menschlichen oberen Prämolaren mit unterschiedlichen Kavitätenbreiten und bewiesen, dass die Entfernung von Zahngewebe die Bruchlast der Zähne erheblich beeinflusst. Spätere Studien haben dies ebenfalls gezeigt. Obwohl die methodologischen Unterschiede zuverlässige Vergleiche beeinträchtigen können, sind die Ergebnisse der vorliegenden Studie konsistent mit früheren Studien ähnlicher Designs und bestätigen die Prämisse, dass je größer die buccolinguale Kavitätenbreite ist, desto geringer die Bruchfestigkeit des Zahns ist.
Die Ergebnisse einer früheren Arbeit widersprechen teilweise denen der vorliegenden Studie und anderer, die anderswo veröffentlicht wurden, da laut ihnen die Breite der Kavität nicht so wichtig sein kann wie die Tiefe der Kavität, was die Bruchfestigkeit betrifft.
Was die Art des in allen Gruppen beobachteten Bruchs betrifft, so war der Bruch der bukkalen Höcker häufiger als der linguale Bruch, obwohl frühere klinische Studien eine ähnliche Inzidenz von bukkalen und lingualen Höckerbrüchen bei posterioren Zähnen beobachtet haben. Die Ergebnisse dieser Studie stimmen mit denen von Cavel et al. (20) überein, die verifiziert haben, dass 67 % der Brüche in den oberen Prämolaren in den nicht-funktionalen Höckern auftraten.
Zusammenfassend führten Inlay-Kavitätenpräparationen zu einem höheren Verlust von Zahnsubstanz im Vergleich zu direkten Kompositkavitäten, wahrscheinlich aufgrund der proximalen Ausweitung, die erforderlich ist, um die Untercuts während der indirekten Präparationen zu entfernen. Die Bruchfestigkeit war umgekehrt proportional zur Menge der entfernten Zahnstruktur, wobei direkte Kompositpräparationen eine höhere Widerstandsfähigkeit gegen okklusale Lastbrüche aufwiesen als indirekte Präparationen.
Autoren: José Mondelli, Fábio Sene, Renata Pereira Ramos, Ana Raquel Benetti
Referenzen:
- Hunter AR, Treasure ET, Hunter AJ. Zunahme des Kavitätenvolumens im Zusammenhang mit der Entfernung von Klasse 2 Amalgam- und Kompositrestaurationen. Oper Dent 1995;20:2-6.
- Larson TD, Douglas WH, Geistfeld RE. Einfluss vorbereiteter Kavitäten auf die Festigkeit der Zähne. Oper Dent 1981;6:2-5.
- Millar BJ, Robinson PB, Davies BR. Auswirkungen der Entfernung von Kompositharzrestaurationen auf Klasse II Kavitäten. British Dental Journal 1992;173:210-212.
- Mondelli J, Steagall L, Ishikiriama A, de Lima Navarro MF, Soares FB. Bruchfestigkeit menschlicher Zähne mit Kavitätenvorbereitungen. J Prosthet Dent 1980;43:419-422.
- Mondelli RF, Barbosa WF, Mondelli J, Franco EB, Carvalho RM. Bruchfestigkeit geschwächter menschlicher Prämolaren, die mit Amalgam mit und ohne Höckerdeckung restauriert wurden. Amer J Dent 1998;11:181-84.
- Jagadish S, Yogesh BG. Bruchwiderstand von Zähnen mit Klasse 2 Silberamalgam, posterioren Komposit- und Glas-Cermet-Restaurationen. Oper Dent 1990;15:42-47.
- Blaser PK, Lund MR, Cochran MA, Potter RH. Einfluss der Designs von Klasse 2 Präparationen auf den Widerstand der Zähne gegen Brüche. Oper Dent 1983;8:6-10.
- El-Sherif MH, Halhoul MN, Kamar AA, Nour el-Din A. Bruchfestigkeit von Prämolaren mit Klasse 2 Silberamalgam-Restaurationen. Oper Dent 1988;13:50-53.
- Gelb MN, Barouch E, Simonsen RJ. Widerstand gegen Höckerbrüche in Klasse II vorbereiteten und restaurierten Prämolaren. J Prosthet Dent 1986;55:184-185.
- Stampalia LL, Nicholls JI, Brudvik JS, Jones DW. Bruchwiderstand von Zähnen mit harzgebundenen Restaurationen. J Prosthet Dent 1986;55:694-698.
- Krejci I, Lieber CM, Lutz F. Zeitaufwand für die Entfernung von vollständig gebundenen zahnfarbenen posterioren Restaurationen und damit verbundener Zahnsubstanzverlust. Dent Mater 1995;11:34-40.
- Moscovich H, Creugers NH, De Kanter RJ, Roeters FJ. Verlust von gesundem Zahnmaterial beim Ersetzen von Amalgamrestaurationen durch adhäsive Einlagen. Oper Dent 1998;23:327-331.
- Roulet JF, Spreafico R. Ästhetische indirekte Restaurationen im posterioren Bereich. Fortschritte in der operativen Zahnheilkunde: zeitgemäße klinische Praxis. Berlin: Quintessenz Verlag; 2001.
- Dietschi D, Spreafico R. Adhäsive metallfreie Restauration: aktuelle Konzepte für die ästhetische Behandlung posteriorer Zähne. Berlin: Quintessenz Verlag; 1997.
- Basset RW, Ingraham R, Koser JR. Ein Atlas der Gussgoldverfahren. Buena Park: West Orange County Publishing Company; 1964.
- Shillingburg HT, Jacobi R, Brackett SE. Grundlagen der Zahnpräparation für Gussmetall- und Porzellanrestaurationen. Berlin: Quintessenz Verlag; 1988.
- Camacho GB, Goncalves M, Nonaka T, Osorio AB. Bruchfestigkeit restaurierter Prämolaren. Amer J Dent 2007;20:121-124.
- Franca FM, Worschech CC, Paulillo LA, Martins LR, Lovadino JR. Bruchwiderstand von Prämolaren, die mit verschiedenen Fülltechniken restauriert wurden. J Contemp Dent Pract 2005;15:62-69.
- Santos MJ, Bezerra RB. Bruchwiderstand von maxillären Prämolaren, die mit direkten und indirekten adhäsiven Techniken restauriert wurden. J Canadian Dent Assoc 2005;71:585.
- Cavel WT, Kelsey WP, Blankenau RJ. Eine in vivo Studie über Höckerbrüche. J Prosthet Dent 1985;53:38-42.