Management von Kindern mit ungünstiger Prognose der ersten bleibenden Molaren: Ein interdisziplinärer Ansatz ist der Schlüssel
Maschinenübersetzung
Der Originalartikel ist in EN Sprache (Link zum Lesen) geschrieben.
Zusammenfassung
Obwohl es in den letzten Jahrzehnten kontinuierliche Verbesserungen der Mundgesundheit von Kindern gegeben hat, bleiben die ersten bleibenden Molaren (FPMs) anfällig für frühe Karies und können oft von Hypomineralisation betroffen sein. Wir heben das aktuelle Denken im Umgang mit Karies und der Restauration hypomineralisierter FPMs hervor und diskutieren auch den erzwungenen Verlust dieser Zähne im Kontext von interceptiven Extraktionen oder Extraktionen im Rahmen der kieferorthopädischen Behandlung.
Beeinträchtigte FPMs können die Lebensqualität eines Kindes negativ beeinflussen und stellen erhebliche Herausforderungen für das zahnärztliche Team dar. Obwohl eine hochwertige Evidenzbasis für die verschiedenen Behandlungsoptionen fehlt, sind frühe Diagnosen und multidisziplinäre Behandlungsplanung entscheidend, um die besten Ergebnisse zu erzielen.
Einleitung
Zahnpflege für jedes Kind, insbesondere für solche mit hohem Kariesrisiko, sollte auf personalisierter und evidenzbasierter Prävention basieren, die darauf abzielt, Krankheiten und eine Vielzahl potenzieller negativer Auswirkungen für das Kind, seine Familie und die Dienstleister zu vermeiden. Eine beträchtliche Menge an Beweisen unterstützt die Wirksamkeit verschiedener professionell angewandter und häuslicher präventiver Regime, um Karies zu reduzieren und die Mundgesundheitsergebnisse für Kinder zu verbessern.
Angesichts dieser präventiv orientierten Ethik könnte man fragen, warum Zahnmedizinische Fachkräfte immer noch so viele Kinder mit beeinträchtigten ersten bleibenden Molaren (FPMs) in ihrer täglichen Praxis sehen. Darüber hinaus, wie sollten diese Kinder behandelt werden, angesichts der Komplexität der Entscheidungsfindung in Bezug auf die langfristige Prognose, den kieferorthopädischen Status und relevante Faktoren von Kind/Eltern? Hier bieten wir einen pragmatischen Kommentar zu den allgemeinen Prinzipien der zahnärztlichen Versorgung von Kindern mit FPMs mit schlechter Prognose.
Warum sehen wir immer noch Kinder mit beeinträchtigten FPMs?
Allgemeine Zahnärzte (GDPs) im Vereinigten Königreich haben kürzlich berichtet, dass etwa 10% der Kinder, die sie sehen, beeinträchtigte FPMs haben. Daten des Office of National Statistics (2015) bestätigen diesen klinischen Eindruck, mit der Feststellung, dass 5% der Achtjährigen und alarmierende 25% der 15-Jährigen irgendeine Form von Karies in ihren FPMs haben. Es ist auch wichtig zu erkennen, dass kariöse FPMs einen zugrunde liegenden Schmelzdefekt haben können, der sie einem höheren Risiko für Karies aussetzt. Molar-Inzisiven-Hypomineralisation (MIH) ist eine zunehmend häufige systemische Erkrankung, die durch qualitative Schmelzdefekte gekennzeichnet ist, die vorwiegend in den FPMs und Schneidezähnen auftreten. Betroffene Molaren haben nicht nur eine höhere Wahrscheinlichkeit, Karies zu entwickeln (berichtet bis zu sechsmal), sondern sind auch anfällig für eine schnelle und umfangreiche post-eruptive Schmelzzerstörung, die extreme Dentinempfindlichkeit verursachen kann. Epidemiologische Daten deuten darauf hin, dass MIH weltweit etwa 13% der Kinder betrifft, sodass selbst in Gemeinschaften mit sinkenden Kariesraten die Kliniker weiterhin vor der Herausforderung stehen werden, Kinder mit FPMs mit schlechter Prognose zu behandeln.
Klinische Behandlung von Kindern mit einem oder mehreren beeinträchtigten FPMs
Die Behandlungsplanung für Kinder mit kariösen und/oder hypomineralisierten FPMs basiert auf der Berücksichtigung sozialer, verhaltensbezogener, medizinischer und zahnärztlicher Faktoren sowie der Präferenzen von Kind und Familie. Die Europäische Akademie für Kinderzahnheilkunde hat kürzlich Best clinical practice guidance veröffentlicht, die spezifisch für Kinder mit MIH ist und einen Konsens für die Behandlung sowie die Qualität der unterstützenden Evidenz für jede Option bietet. Es ist interessant, über die berichteten Unterschiede in den Behandlungsansätzen zwischen verschiedenen Klinikergruppen und zwischen verschiedenen Ländern nachzudenken. Ungeachtet dieser anerkannten Unterschiede ist eine frühzeitige Diagnose von Zahnschmelzhypomineralisation und/oder Karies entscheidend, um präventive (einfache) Behandlungen zu informieren und die besten klinischen und patientenberichteten Ergebnisse langfristig zu maximieren.
Die erste Bewertung
Es ist wichtig, eine umfassende und zeitnahe Anamnese und Untersuchung bei jedem Kind mit besorgniserregenden FPMs durchzuführen. Wie später besprochen wird, ist das Stadium der zahnärztlichen Entwicklung ein wichtiger Faktor bei der Planung des Zeitpunkts für Extraktionen. Darüber hinaus sollten Kliniker sich des Potenzials für angeboren fehlende zweite Prämolaren bei Kindern mit MIH bewusst sein, was eine Kontraindikation für die Extraktion von FPM darstellen würde. Tabelle 1 hebt einige der Faktoren hervor, die bei allen Kindern mit beeinträchtigten FPMs ermittelt und berücksichtigt werden sollten.
Kariesprävention und Management der Dentinempfindlichkeit
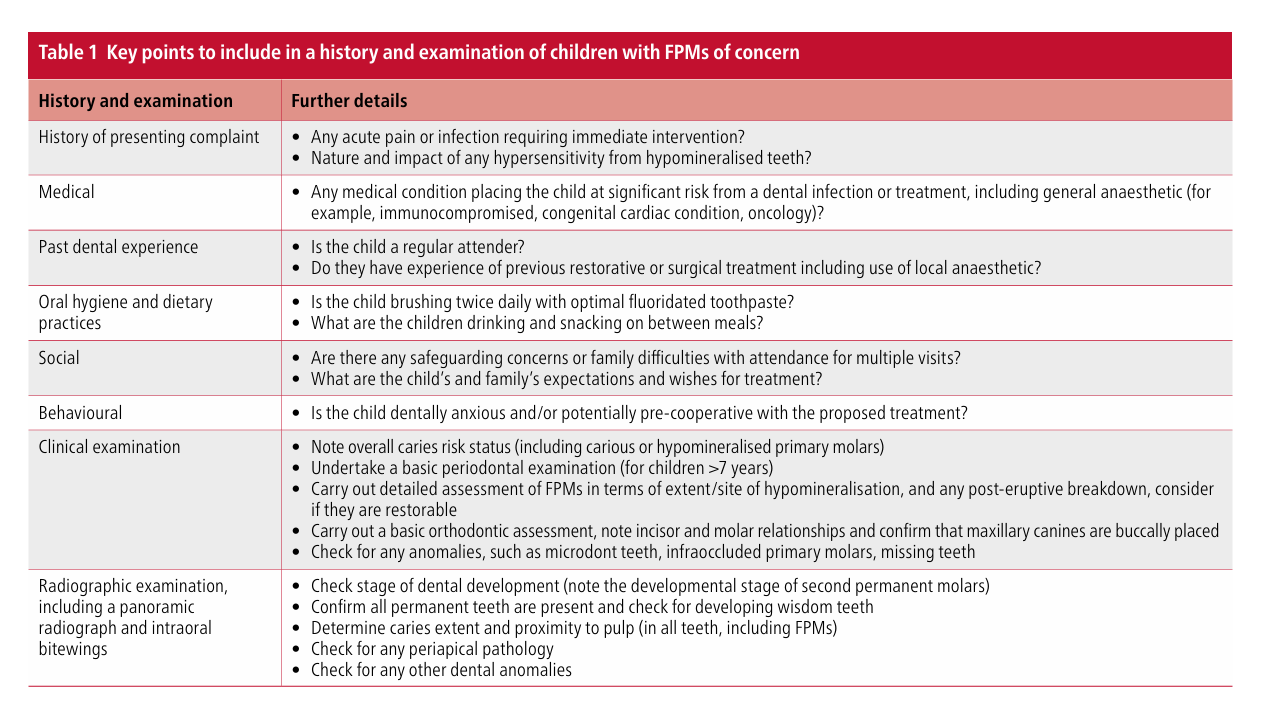
Nachdem akute Beschwerden behandelt wurden, besteht die erste Phase jedes Behandlungsplans darin, ein Präventionsprogramm zu etablieren. Kinder mit kariösen und/oder hypomineralisierten FPMs benötigen optimale topische Fluoridregime, einschließlich professionell aufgetragenem Fluoridlack mindestens zweimal im Jahr, 2800 ppm Fluorid-Zahnpasta (wenn älter als zehn Jahre) und idealerweise einer täglichen fluoridierten Mundspülung, zusammen mit Ernährungsberatung und Anweisungen zum Zähneputzen. Fissurenversiegelungen sollten auf allen bleibenden Molaren angewendet werden, die keine Restauration oder Extraktion benötigen, obwohl die Haftung an hypomineralisiertem Zahnschmelz unvorhersehbar sein kann. Dies, zusammen mit einer schlechten Feuchtigkeitskontrolle (die aus einer zugrunde liegenden Dentinempfindlichkeit und/oder Angst des Kindes resultiert), kann zu höheren Ausfallraten konventioneller, harzbasierten Fissurenversiegelungen führen. Ein alternativer und weniger technikempfindlicher Ansatz für sowohl das Kind als auch den Kliniker ist die vorübergehende Verwendung einer harzmodifizierten Glasionomer-Versiegelungsrestauration (Abb. 1). Obwohl einige Kliniker die Verwendung von remineralisierenden Produkten (Caseinphosphopeptid-amorphes Calciumphosphat), desensibilisierenden Zahnpasten oder Silberfluoridpräparaten für das Management der MIH-Empfindlichkeit befürworten, ist die Evidenzbasis nicht etabliert. Nach einer ersten klinischen und radiografischen Bewertung (idealerweise kurz nach dem Durchbruch der FPMs) zielt die erste Behandlungsphase darauf ab, Symptome oder Angst zu managen, eine personalisierte Präventionsstrategie zu etablieren und die Zähne vor weiterem post-eruptivem Abbau, Karies oder Erosion zu schützen. Die nächste Überlegung besteht darin, die voraussichtliche Langzeitprognose und den Behandlungsbedarf für jeden FPM zu bewerten, zusammen mit den in Tabelle 1 skizzierten Variablen. Eine definitive Entscheidung könnte jedoch bei der ersten Bewertung nicht angemessen sein, sodass das Kind regelmäßig überwacht werden sollte und die Familie darüber informiert wird, dass es mehrere zukünftige Behandlungsoptionen gibt.

Ein restaurativer Ansatz
Die aktuelle Denkweise zur Behandlung von Dentin- oder kavitierten Karies orientiert sich an minimalinvasiven Ansätzen, die selektive oder schrittweise Kariesentfernung bevorzugen, anstatt einer vollständigen Entfernung. Im Falle von tiefen Karies in asymptomatischen vitalen FPMs wurden partielle oder koronale Pulpotomie (unter Verwendung von Materialien wie Mineraltrioxidaggregat oder Biodentin) mit variablen Erfolgsraten von etwa 60–80% nach fünf Jahren berichtet. Entscheidend für den Erfolg dieser Techniken ist die optimale Feuchtigkeitskontrolle mit einem Kofferdam und die Verwendung von restaurativen Materialien, die einen hermetischen Verschluss bieten. Die Verwendung von Amalgam wird für Kinder unter 15 Jahren im Vereinigten Königreich nicht mehr unterstützt. Es ist nicht gängige Praxis, bei dieser Altersgruppe im Vereinigten Königreich mit einer Pulpektomie für FPMs zu beginnen, und während endodontische Behandlungen möglich (und manchmal angezeigt) sind, wird die Extraktion dieser Zähne (mit oder ohne orthodontische Platzschließung) wahrscheinlich langfristig bessere Ergebnisse für Patienten und Kosten erzielen.
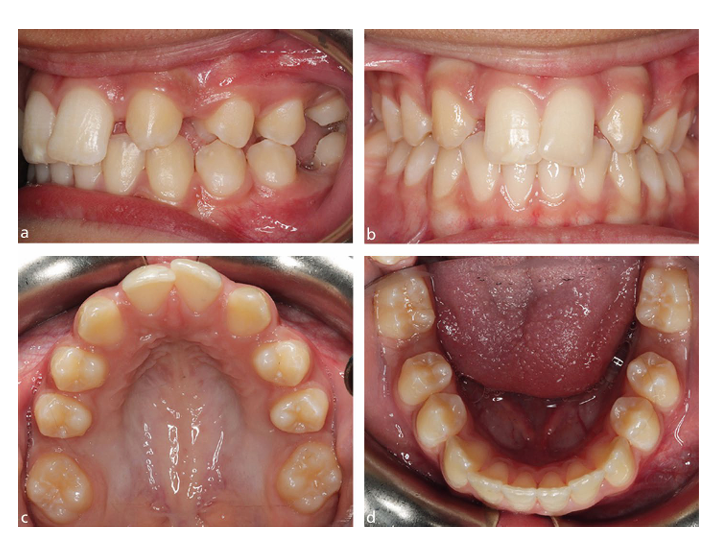
Herausfordernder als die einfache Kariesbehandlung ist die Restauration von hypomineralisierten FPMs. Eine aktuelle systematische Übersicht bietet eine umfassende Kritik der verschiedenen restaurativen Optionen für Kinder mit MIH. Für leicht betroffene FPMs (minimale post-eruptive Zerstörung) scheint eine Kompositharzrestauration, die über die sichtbar betroffene Zahnschmelztrübung hinausgeht, die beste Option zu sein. In Fällen, in denen die Trübungen mehrere Flächen betreffen, zusammen mit schneller post-eruptiver Zerstörung und Überempfindlichkeit, können direkte oder indirekte Kompositharzrestaurationen in Betracht gezogen werden. Expertenmeinungen scheinen die Entfernung von weichem hypomineralisiertem Zahnschmelz vor der Platzierung einer indirekten Restauration mit optimaler Gummidam-Feuchtigkeitskontrolle zu unterstützen. Für einige Kinder mit schwerer MIH kann eine vollständige koronale Abdeckung mit einer vorgeformten Metallkrone (PMC) eine einfache mittelfristige Restauration bieten. In solchen Fällen macht die nicht-invasive Hall-Technik für die Platzierung von PMCs in der Regel die Notwendigkeit für Lokalanästhetika und die Entfernung von Zahnhartgewebe überflüssig; vorteilhaft für junge und/oder ängstliche Kinder. Eine PMC wird nicht als definitive Restauration betrachtet (aufgrund möglicher Abnutzung und parodontaler Schäden), kann jedoch in Situationen vorteilhaft sein, in denen der FPM mehrere Jahre erhalten bleiben muss, bis der optimale Zeitpunkt für seine geplante Entfernung erreicht ist (Abb. 2).

Jede restaurative Intervention für ein kleines Kind mit kompromittierten FPMs wird eine langfristige Behandlungsbelastung für diesen Patienten mit sich bringen. Tatsächlich können Kinder im Alter von 9 bis 18 Jahren mit MIH viermal so viele Behandlungsepisoden (in der Regel Nachbehandlungen fehlgeschlagener Restaurationen) für diese Zähne durchlaufen im Vergleich zu einer Kontrollgruppe. Im Alter von 18 Jahren sah sich die MIH-Gruppe weiterhin einem fortlaufenden Zyklus restaurativer Interventionen gegenüber.
Indikationen für die Extraktion
Die Entfernung eines oder mehrerer kompromittierter FPMs ist außerhalb des Vereinigten Königreichs nicht gängige Praxis, und ein restaurativer Ansatz wird in Europa allgemein bevorzugt. Dies kann teilweise durch die höhere Kariesprävalenz im Vereinigten Königreich und die weit verbreitete gesellschaftliche Akzeptanz von Extraktionen unter Sedierung oder Vollnarkose erklärt werden. Dennoch wird argumentiert, dass Extraktionen die geeignetste Behandlung für einige Kinder mit umfangreicher Karies und/oder Hypomineralisation darstellen können, insbesondere für diejenigen, die Symptome aufweisen. Die Begründung für die 'interzeptive' Extraktion von FPMs besteht darin, dass sie die Notwendigkeit fortlaufender restaurativer und endodontischer Behandlungen beseitigt und den Durchbruch des zweiten bleibenden Molaren mit dem Schließen des Platzes zwischen diesem Zahn und dem zweiten Prämolaren fördert, insbesondere wenn sie im 'idealen' Stadium der Zahnentwicklung durchgeführt wird (d. h. im Alter von etwa 8–10 Jahren, während der zweite bleibende Molar sich noch im Alveolarknochen entwickelt). Es wurden variable Erfolgsraten in den maxillären und mandibulären Bögen berichtet, wobei die meisten Forscher eine 80–90%ige Wahrscheinlichkeit des Kontakts im maxillären Bogen und etwa 50–60% in der Mandibula angeben. Allerdings bleibt die Evidenzbasis für klinische und patientenbezogene Ergebnisse im Zusammenhang mit FPMs überraschend spärlich, mit einem Mangel an randomisierten klinischen Studien (RCTs) (Box 1). Im Allgemeinen gibt es einige anerkannte klinische und patientenbezogene Faktoren, die tendenziell die Extraktion eines oder mehrerer kompromittierter FPMs begünstigen (Tabelle 2).
Orthodontische Überlegungen
Die Rolle des Kieferorthopäden bei der Behandlung von Zähnen mit schlechter Prognose (FPMs) besteht darin, mit dem Kinderzahnarzt oder dem Allgemeinzahnarzt (GDP) zu kommunizieren und Ratschläge im Kontext möglicher interceptiver Extraktionen und des gesamten Managements von zugrunde liegenden Fehlstellungen zu geben. Es ist wichtig zu betonen, dass der Schlüssel zur kieferorthopädischen Entscheidungsfindung eine klare Richtung zur langfristigen Prognose jedes betroffenen Zahns ist, und dies sollte vom Kinderzahnarzt oder GDP kommen, insbesondere in Bezug auf Zähne, die von MIH betroffen sind (Abb. 3). Darüber hinaus wird das Vorhandensein akuter Symptome, die Fähigkeit eines Kindes, restaurative Behandlungen zu akzeptieren, und natürlich die Notwendigkeit einer Allgemeinanästhesie im Rahmen ihrer Behandlung einen erheblichen Einfluss auf grundlegende Entscheidungen zur Behandlungsplanung haben. Richtlinien der Fakultät für Zahnheilkunde des Royal College of Surgeons of England beschreiben bewährte Praktiken hinsichtlich des Zeitpunkts, der Kompensation und des Ausgleichs von FPM-Extraktionen; jedoch ist die Evidenzbasis im Allgemeinen von geringer Qualität, wobei eine Überzahl retrospektiver Untersuchungen derzeit die Literatur prägt.
In Bezug auf interceptive Extraktionen waren die Prädiktoren für das erfolgreiche Durchbrechen des zweiten bleibenden Molaren im Unterkiefer immer wichtiger. Klassischerweise sollte das Kind eine Klasse I Malokklusion haben und zwischen 8 und 10 Jahre alt sein, um minimale Störungen der okklusalen Entwicklung zu gewährleisten. Darüber hinaus stellt radiografischer Nachweis des im Alveolarknochen nicht durchgebrochenen zweiten bleibenden Molaren und eine frühe Mineralisation der Bifurkation einen optimalen Zeitpunkt für die Extraktion des FPM dar, um eine gute eruptive Position des zweiten Molaren zu gewährleisten. Neuere Beweise deuten darauf hin, dass das Zeitfenster in Bezug auf die radiografische Entwicklung des zweiten bleibenden Molaren in Bezug auf die Mineralisation der Bifurkation breiter ist und dass der mesiodistale Winkel dieser Zähne und das Vorhandensein eines dritten bleibenden Molaren weitere nützliche Vorhersagen für das günstige Durchbrechen des zweiten bleibenden Molaren bieten können. All diese prädiktiven Faktoren sind im Unterkiefer relevanter, da der obere zweite bleibende Molar im Allgemeinen eine gute eruptive Position über ein breiteres Spektrum von Extraktionszeitpunkten erreichen wird. In Bezug auf die interceptive Behandlung wird die routinemäßige ausgleichende Extraktion eines gesunden FPM zur Erhaltung einer zahnmedizinischen Mittellinie nicht empfohlen. Eine ausgleichende Extraktion eines gesunden oberen FPM wurde vorgeschlagen, um eine Übereruptierung dieses Zahns zu verhindern, wenn eine Extraktion des unteren FPM erforderlich ist. Bei einem oberen FPM, das für einige Zeit unopponiert bleibt, kann eine signifikante Übereruptierung zu Störungen mit dem durchbrechenden unteren zweiten bleibenden Molar führen, was die Schließung des Raums behindert und potenziell zu anderen okklusalen Störungen beiträgt. Aktuelle Beweise deuten darauf hin, dass das Risiko einer Übereruptierung des oberen FPM als Folge der Extraktion des unteren FPM gering ist und Entscheidungen fallweise getroffen werden sollten.
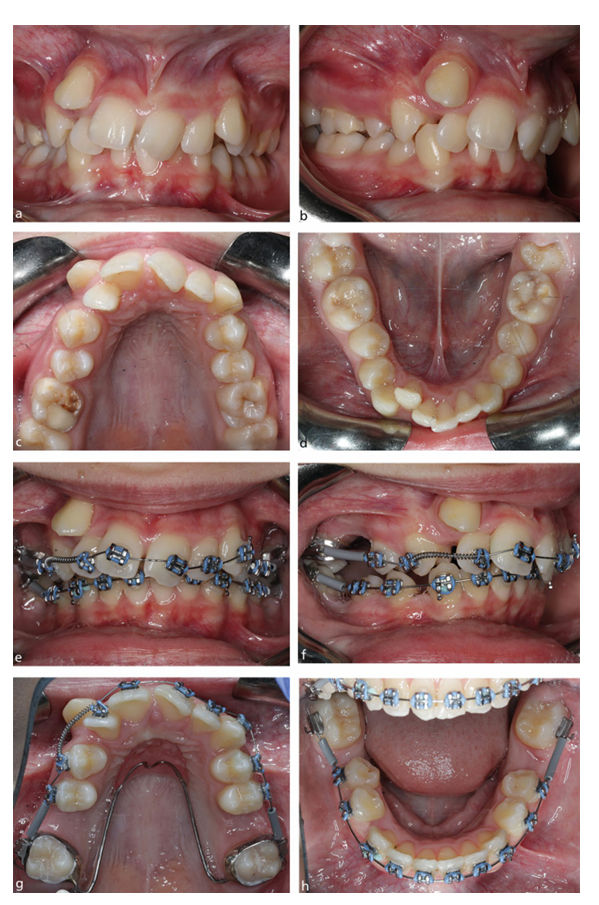
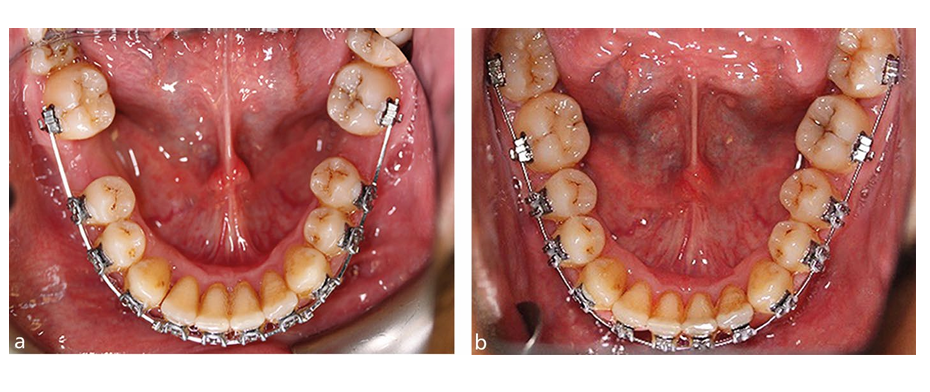
Die weitverbreitete Verwendung moderner fester Apparaturen und fester Verankerung in der Kieferorthopädie hat dazu geführt, dass die Einbeziehung von FPM-Extraktionen routinemäßiger im Umgang mit Malokklusionen geworden ist. Tatsächlich sollte das Vorhandensein von Karies, MIH oder einer Restauration in einem FPM bei radiographischen Nachweisen der Entwicklung des dritten bleibenden Molaren und der Notwendigkeit einer extraktionsbasierten Behandlung mit fester Apparatur ernsthaft in Betracht gezogen werden, um eine elektive Extraktion als Teil eines kieferorthopädischen Behandlungsplans, der feste Apparaturen umfasst, zu planen. Bei der Überlegung zur kieferorthopädischen Behandlung besteht kein Zweifel, dass die okklusalen Ergebnisse in Klasse I-Fällen im Allgemeinen leichter zu kontrollieren sind, sowie in Fällen, die mit einem gewissen Grad an sagittaler Diskrepanz verbunden sind, die am milderen Ende des Spektrums liegen. Im Allgemeinen gilt: Je höher die Verankerungsanforderungen, desto schwieriger werden die FPM-Extraktionsfälle mit festen Apparaturen zu handhaben, insbesondere solche, die mit dem Vorhandensein eines signifikanten Überbisses und/oder Überfüllung verbunden sind. Die Abhängigkeit von der Verstärkung der Verankerung mit Kopfgear, transpalatinen Bögen und Mini-Implantaten wird wichtiger, um ein erfolgreiches Ergebnis zu erzielen, insbesondere bei älteren Kindern (Abb. 4). Je nach Schwere der Malokklusion können sogar schlecht positionierte zweite bleibende Molaren relativ einfach mit festen Apparaturen behandelt werden (Abb. 5). Der Platzschluss kann verlängert werden, insbesondere im Unterkieferbogen, aber eine sorgfältige Verankerungsverwaltung und Patientenmechanik können gute okklusale Ergebnisse erzielen, selbst im Erwachsenen-Gebiss (Abb. 6).
Es sollte auch daran erinnert werden, dass für einige Kinder, die mit hohem Kariesrisiko und/oder schlechter Mundhygiene im etablierten bleibenden Gebiss auftreten, feste Apparaturen möglicherweise nicht geeignet sind und manchmal Kompromisse eingegangen werden müssen, wenn die FPMs nicht restauriert werden können.
Warum gibt es keine randomisierten klinischen Studien, die die Folgen der FPM-Extraktion untersuchen?
Angesichts der Anzahl von Kindern, die jedes Jahr sowohl im Vereinigten Königreich als auch international mit kompromittierten FPMs gesehen werden, wäre es überraschend, dass es an hochwertigen Daten mangelt, die die Behandlungsergebnisse untersuchen. Derzeit basiert vieles von dem, was wir wissen, auf retrospektiven Kohortendaten, die aus stark frequentierten Krankenhausabteilungen gesammelt wurden – insbesondere in Bezug auf okklusale Ergebnisse nach dem erzwungenen Verlust dieser Zähne. Wir benötigen nicht nur robustere Daten zu den langfristigen okklusalen und gesundheitsbezogenen Folgen von intervenierenden Extraktionen oder restaurativer Versorgung, sondern auch mehr Daten zu den Lebensqualitätsauswirkungen in Bezug auf Managemententscheidungen für Kinder, die von diesem häufigen Zustand betroffen sind, sowohl kurzfristig als auch langfristig. Es ist allgemein anerkannt, dass eine RCT die robusteste Methode zur Untersuchung der Auswirkungen einer Behandlungsintervention darstellt, aber es gibt erhebliche Herausforderungen bei der Anwendung dieser Methodik auf das Management von kompromittierten FPMs. Tatsächlich wurden zwar Versuche unternommen, diese Methodik auf die FPM-Extraktion anzuwenden, aber es wurden bisher keine Ergebnisse veröffentlicht. Ein wesentliches Problem ist die Ethik, Kinder randomisiert zu Extraktionen oder Restaurierungen zuzuweisen, was durch grundlegend unterschiedliche Behandlungsansätze in verschiedenen Teilen der Welt verschärft wird. Vielleicht könnte die Lösung ein internationales prospektives multizentrales Experiment mit guter Kontrolle der beteiligten Variablen sein, anstatt die ethisch herausforderndere Auferlegung einer RCT.
Patientenperspektiven und orale Lebensqualität
Innerhalb der zahnmedizinischen Literatur wird zunehmend betont, wie zahnmedizinische Zustände die orale und allgemeine gesundheitsbezogene Lebensqualität von Kindern beeinflussen können. Es ist mittlerweile allgemein anerkannt, dass sowohl unbehandelte Karies als auch MIH tiefgreifende negative Auswirkungen auf das soziale, emotionale und funktionale Wohlbefinden eines Kindes haben können. Weitere Forschungen sind erforderlich, um besser zu verstehen, wie Interventionen die patientenberichteten Ergebnisse und Erfahrungen für Kinder mit beeinträchtigten FPMs sowohl kurzfristig als auch langfristig verbessern können.
Fazit
Beeinträchtigte FPMs können sich negativ auf die Lebensqualität eines Kindes auswirken und stellen erhebliche Managementherausforderungen für das zahnärztliche Team dar. Obwohl eine qualitativ hochwertige Evidenzbasis zur Unterstützung aller verschiedenen Behandlungsoptionen noch fehlt, sind frühzeitige Diagnosen und multidisziplinäre Behandlungsplanung der Schlüssel, um die bestmöglichen Ergebnisse zu erzielen.
Autoren: Shrita Lakhani, Fiona Noble, Helen Rodd und Martyn T. Cobourne
Referenzen:
- Moghaddam L F, Vettore M V, Bayani A et al. Der Zusammenhang zwischen dem Gesundheitszustand der Zähne, demografischen Merkmalen und sozioökonomischen Determinanten mit der zahnmedizinisch bedingten Lebensqualität bei Kindern: eine systematische Übersicht und Metaanalyse. BMC Paediatr 2020; 20: 489.
- UK-Regierung. Bessere Mundgesundheit liefern: ein evidenzbasierter Werkzeugkasten zur Prävention. 2021. Verfügbar unter https://www.gov.uk/government/publications/ delivering-better-oral-health-an-evidence-based- toolkit-for-prevention (abgerufen Januar 2023).
- Taylor G D, Pearce K F, Vernazza C R. Management von kompromittierten ersten bleibenden Molaren bei Kindern: Querschnittsanalyse der Einstellungen von allgemeinen Zahnärzten und Spezialisten für Kinderzahnheilkunde im Vereinigten Königreich. Int J Paediatr Dent 2019; 29: 267–280.
- UK-Regierung. Zahngesundheitsumfrage bei Kindern: 2013. 2015. Verfügbar unter https://www.gov.uk/government/statistics/childrens-dental-health-survey-2013 (abgerufen Januar 2023).
- Rodd H D, Graham A, Tajmehr N, Timms L, Hasmun N. Hypomineralisation der Molaren-Inzisiven: Aktuelles Wissen und Praxis. Int Dent J 2021; 71: 285–291.
- Oreano M D, Santos P S, Borgatto A F, Bolan M, Cardoso M. Zusammenhang zwischen Karies und Hypomineralisation der Molaren-Inzisiven bei ersten bleibenden Molaren: Ein hierarchisches Modell. Community Dent Oral Epidemiol 2022; DOI: 10.1111/cdoe.12778.
- Schwendicke F, Elhennawy K, Reda S, Bekes K, Manton D J, Krois J. Globale Belastung durch Hypomineralisation der Molaren-Inzisiven. J Dent 2018; 68: 10–18.
- Lygidakis N A, Garot E, Somani C, Taylor G D, Rouas P, Wong F S L. Beste klinische Praxisleitlinien für Zahnärzte, die mit Kindern mit Hypomineralisation der Molaren-Inzisiven (MIH) zu tun haben: ein aktualisiertes Dokument der Europäischen Akademie für Kinderzahnheilkunde. Eur Arch Paediatr Dent 2021; 23: 3–21.
- Walshaw E G, Noble F, Conville R, Lawson J A, Hasmun N, Rodd H. Hypomineralisation der Molaren-Inzisiven und zahnmedizinische Anomalien: Eine zufällige oder echte Assoziation? Int J Paediatr Dent 2020; 30: 342–348.
- Somani C, Taylor G D, Garot E, Rouas P, Lygidakis N A, Wong F S L. Ein Update der Behandlungsmodalitäten bei Kindern und Jugendlichen mit Zähnen, die von Hypomineralisation der Molaren-Inzisiven (MIH) betroffen sind: Eine systematische Übersicht. Eur Arch Paediatr Dent 2022; 23: 39–64.
- Schwendicke F, Walsh T, Lamont T et al. Interventionen zur Behandlung von kavitierten oder dentin-kariösen Läsionen. Cochrane Database Syst Rev 2021; DOI: 10.1002/14651858. CD013039.pub2.
- Duncan H F, Galler K M, Tomson P L et al. Stellungnahme der Europäischen Gesellschaft für Endodontologie: Management von tiefen Karies und der exponierten Pulpa. Int Endod J 2019; 52: 923–934.
- Taylor G D, Vernazza C R, Abdulmohsen B. Erfolg des endodontischen Managements von kompromittierten ersten bleibenden Molaren bei Kindern: Eine systematische Übersicht. Int J Paediatr Dent 2019; 30: 370–380.
- Rodríguez-Farre E, Testai E, Bruzell E et al. Die Sicherheit von zahnärztlichem Amalgam und alternativen zahnärztlichen Restaurationsmaterialien für Patienten und Anwender. Regul Toxicol Pharmacol 2016; 79: 108–109.
- Elhennawy K, Jost-Brinkmann P-G, Manton D J, Paris S, Schwendicke F. Management von Molaren mit schwerer Hypomineralisation der Molaren-Inzisiven: Eine Kosten-Nutzen-Analyse im deutschen Gesundheitswesen. J Dent 2017; 63: 65–71.
- Jälevik B, Klingberg G. Behandlungsergebnisse und zahnmedizinische Angst bei 18-Jährigen mit MIH, Vergleiche mit gesunden Kontrollen – Eine longitudinale Studie. Int J Paediatr Dent 2011; 22: 85–91.
- Ashley P, Noar J. Interzeptive Extraktionen für erste bleibende Molaren: Ein klinisches Protokoll. Br Dent J 2019; 227: 192–195.
- Nordeen K A, Kharouf J G, Mabry T R, Dahlke W O, Beiraghi S, Tasca A W. Radiographische Bewertung der permanenten zweiten Molarenersatz nach Extraktion des permanenten ersten Molaren: Identifizierung von Prädiktoren für spontane Platzschließung. Paediatr Dent 2022; 44: 123–130.
- Teo T K, Ashley P F, Parekh S, Noar J. Die Bewertung der spontanen Platzschließung nach der Extraktion der ersten bleibenden Molaren. Eur Arch Paediatr Dent 2013; 14: 207–212.
- Patel S, Ashley P, Noar J. Radiographische prognostische Faktoren, die die spontane Platzschließung nach Verlust des permanenten ersten Molaren bestimmen. Am J Orthod Dentofacial Orthop 2017; 151: 718–726.
- Innes N, Borrie F, Bearn D et al. Soll ich jeden sechs zahnärztlichen Versuch (SIXES) extrahieren: Studienprotokoll für eine randomisierte kontrollierte Studie. Trials 2013; 14: 59.
- Royal College of Surgeons of England. Eine Richtlinie für die Extraktion von ersten bleibenden Molaren bei Kindern. 2023. Verfügbar unter https://www.rcseng.ac.uk/-/media/ fds/guidance-for-the-extraction-of-first-permanent- molars-in-children.pdf (abgerufen April 2023).
- Thilander B, Skagius S. Kieferorthopädische Folgen der Extraktion von permanenten ersten Molaren. Eine longitudinale Studie. Rep Congr Eur Orthod Soc 1970; 429–442.
- Normando A D, Maia F A, Ursi W J, Simone J L. Dentoalveoläre Veränderungen nach einseitigen Extraktionen der mandibulären ersten Molaren und deren Einfluss auf die Entwicklung und Position der dritten Molaren. World J Orthod 2010; 11: 55–60.
- Yavuz I, Baydaş B, Ikbal A, Dağsuyu I M, Ceylan I. Auswirkungen des frühen Verlusts der permanenten ersten Molaren auf die Entwicklung der dritten Molaren. Am J Orthod Dentofacial Orthop 2006; 130: 634–638.
- Jälevik B, Möller M. Bewertung der spontanen Platzschließung und Entwicklung der bleibenden Dentition nach der Extraktion von hypomineralisierten permanenten ersten Molaren. Int J Paediatr Dent 2007; 17: 328–335.
- Sandler P J, Atkinson R, Murray A M. Für vier Sechsen. Am J Orthod Dentofacial Orthop 2000; 117: 418–434.
- DiBiase A, Sandler C, Sandler P J. Für vier Sechsen, neu betrachtet. Am J Orthod Dentofacial Orthop 2021; DOI: 10.1016/j.ajodo.2020.11.035.
- Elhennawy K, Rajjoub O, Reissmann D R et al. Der Zusammenhang zwischen Hypomineralisation der Molaren-Inzisiven und der zahnmedizinisch bedingten Lebensqualität: Eine Querschnittsstudie. Clin Oral Investig 2022; 26: 4071–4077.