Horizontale Knochenregeneration im frontomaxillären Bereich mit resorbierbarer Membran: parodontaler, prothetischer und chirurgischer Ansatz
Maschinenübersetzung
Der Originalartikel ist in ES Sprache (Link zum Lesen) geschrieben.
Zusammenfassung
Die geführte Knochenregeneration wird heute als eine Therapie von großer Bedeutung in der Implantologie angesehen, um die Regeneration des Knochens bei Kieferknochendefekten zu fördern; das Ziel ist es, ein geeignetes Bett für die Positionierung von Implantaten zu schaffen. Die horizontale geführte Knochenregeneration basiert auf der Verwendung von resorbierbaren Membranen in Kombination mit Füllbiomaterialien, wie autologem, homologem oder heterologem Knochen, sowie alloplastischen Materialien mit mechanischen Barrierefunktionen, die darauf abzielen, die epithelialen und bindegeweblichen Zellen aus dem Reparaturbereich auszuschließen und die Besiedlung durch osteoprogenitorische Zellen zu fördern.
Die kombinierte Behandlung von parodontalen chirurgischen Techniken mit implantologischen Techniken, wie Transplantaten oder bestimmten Lappen, bestimmt den Erfolg der implantologischen Rehabilitationen.
Einführung
Nach einer Zahnextraktion treten verschiedene physiologische Phänomene auf, die den alveolären Knochen um den Extraktionsbereich betreffen. Es ist häufig, nach der Extraktion eine geringe Knochensubstanz zu finden, was die Platzierung von Zahnimplantaten erschweren kann. Ein entscheidendes Kriterium für ästhetische und vorhersehbare Ergebnisse über die Zeit ist ein angemessenes dreidimensionales Knochenvolumen, einschließlich einer vestibulären Knochenwand mit ausreichender Dicke und Höhe. Histologische Studien an Menschen und Tieren zeigen die Existenz von drei Phasen in der Knochenremodellierung: eine entzündliche Phase, eine proliferative Phase und eine Phase der Knochenremodellierung, in denen ein Blutgerinnsel gebildet wird, der spongiöse und lamelläre Knochen reift und die vollständige Remodellierung erfolgt, die bis zu 6 Monate dauern kann. Daher ist es äußerst wichtig, die Veränderung des Alveolars für den Erfolg des implantologischen Eingriffs und die Behandlungszeiten zu verstehen. Tan et al. überprüften die Veränderungen des Alveolarkamms bei Menschen bis zu 12 Monate nach der Zahnextraktion. Diese systematische Überprüfung zeigte, dass die horizontale Reduktion (3,79 mm) größer war als die vertikale Reduktion (1,24 mm vestibulär, 0,84 mm mesial und 0,8 mm an distalen Stellen) nach 6 Monaten. Der Prozentsatz der horizontalen Knochenresorption betrug 29 % bis 63 %, und der vertikale Prozentsatz lag bei 11 % bis 22 % nach 6 Monaten. Diese Studien zeigten schnelle Volumenreduktionen in den ersten 3-6 Monaten, gefolgt von einer allmählichen Knochenresorption.
Wenn wir uns in einer Situation mit Knochendefizit für die Platzierung von Implantaten befinden, ist die geführte Knochenregeneration (GKR) die am besten dokumentierte Methode zur Erhöhung des Knochens in lokalisierten alveolären Defekten.
Die Hauptidee der geführten Knochenregeneration ist die Verwendung von Membranen, um sich von den epithelialen Zellen, die einen hohen Austausch aufweisen, abzuschotten und die Migration der gewünschten Zellen (insbesondere der Osteoblasten) in den Wundbereich durch den Einsatz von Biomaterialien zu fördern. Die Verwendung von autologem Knochen wird als der Goldstandard für die Rekonstruktion von hartem Gewebe angesehen. Die gleichmäßige Kombination von autologem Knochen und Xenotransplantat hat in Bezug auf die horizontale Zunahme und langfristige Stabilität bessere Ergebnisse gezeigt.
Um eine Implantatrehabilitation gemäß den dreidimensionalen Parametern des Knochens durchzuführen, gibt es verschiedene Ansätze, die jedoch grob zusammengefasst werden können, indem man entweder eine Regeneration vor (6-12 Monate) der Implantatchirurgie oder während der Platzierung der Implantate (im selben Eingriff) durchführt. In diesem klinischen Fall wird eine Technik der geführten horizontalen Knochenregeneration gezeigt, die auf der Verwendung von partikulärem Knochen und einer resorbierbaren Kollagenmembran basiert.
Präsentation des klinischen Falls
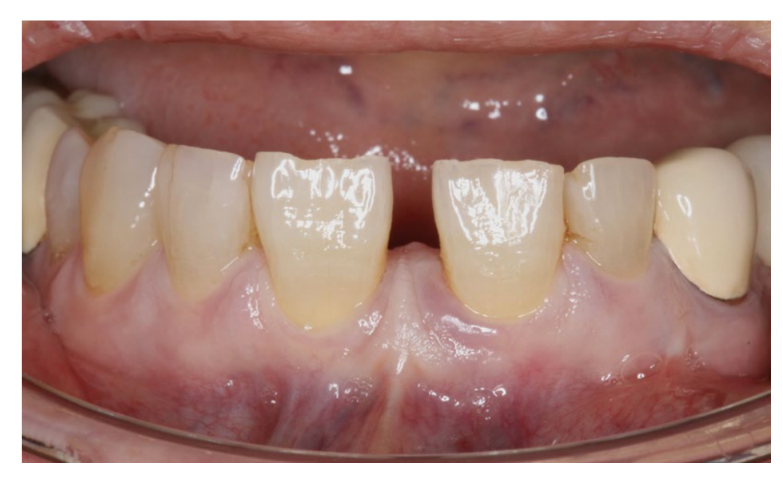
Es wird der Fall einer 73-jährigen Frau präsentiert, die als ASA I im präoperativen Risikoindex der American Society of Anesthesiologists (ASA) eingestuft wurde und eine Eiterung sowie erhöhtes Sondieren an den Zähnen 11 und 21 aufwies. Sie kam in die Praxis, weil sie Schmerzen in den genannten Zähnen und Mobilität bemerkte.
Die Patientin war Nichtraucherin und wies eine Mundhygiene mit einem Plaque-Index von unter 25 % und einem Blutungsindex von unter 10 % auf. Es wurde um die Unterschrift eines informierten Einverständnisses gebeten.
Diagnose und Behandlungsplan
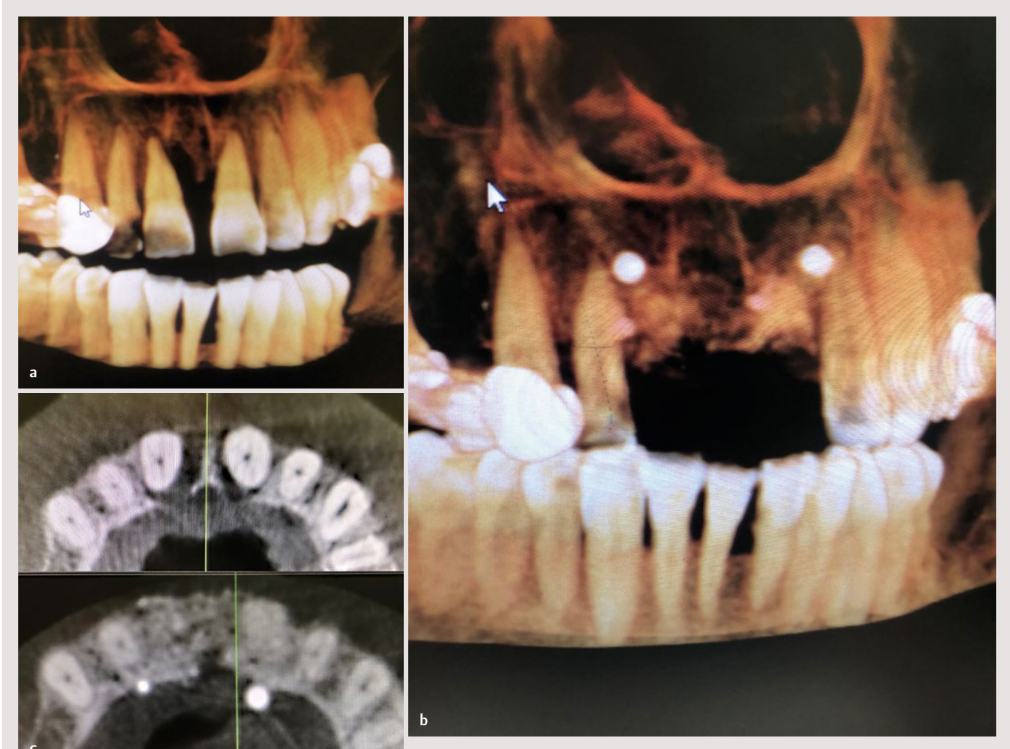
Bei der intraoralen Untersuchung wurde ein violetter Zahnfleischrand und eine Sondierungstiefe von 6 mm im Bereich des Zahnes 11 und von 5 mm im Bereich des Zahnes 21 festgestellt. Es wurde eine konische Computertomographie (CBCT) angefertigt, um den Knochendefekt zu untersuchen. Dabei wurde die ausgeprägte Präsenz eines lateralen parodontalen Zysten zwischen den Zähnen 11 und 21 sichtbar.
Das Ziel des Behandlungsplans war die Wiederherstellung der Funktion und Ästhetik der Zähne 11 und 21 sowie die Wiederherstellung der Zahnfleischharmonie durch Schließen der Diastema mit einer Prothese. Die Planung umfasste das diagnostische Wachsmodell, die Untersuchung mit CBCT und die horizontale Knochenregeneration des festgestellten Defekts. Besonderes Augenmerk wurde auf die Art des durchzuführenden Lappens, die Art der verwendeten Membran und die Durchführung aufeinanderfolgender gingivaler Transplantate gelegt.
Es wurde in den Wochen vor der Behandlung eine Prophylaxe mit Ultraschall durchgeführt.
Entwicklung des Eingriffs
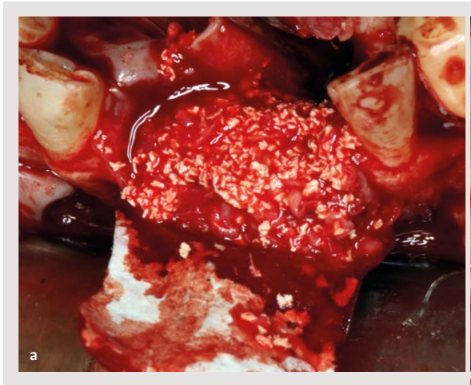
Die Patientin wurde mit der Technik der horizontalen geführten Knochenregeneration unter Verwendung einer OsteoBiol® Derma Membran von 20 × 30 mm (Tecnoss) und partikulärem Knochen behandelt, der zu gleichen Teilen aus autologem Knochen von der mandibulären Ramus und bovinem spongiösem Xenotransplantat (Cerabone®, Botiss) bestand.
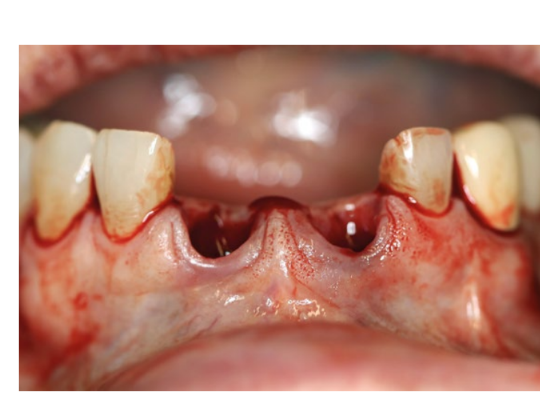
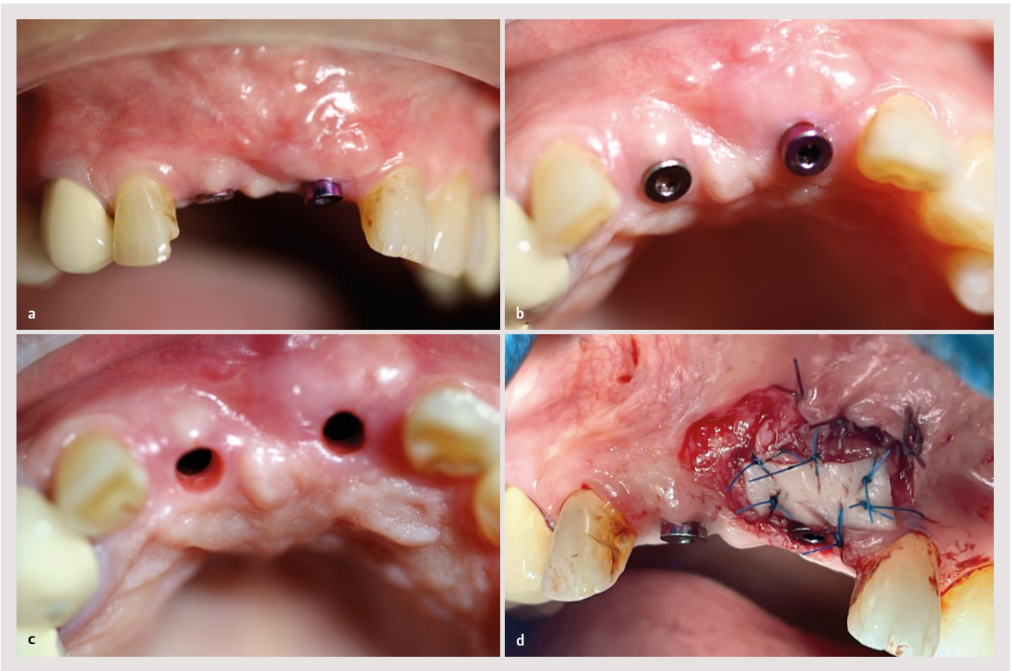
Nach der Anwendung von infiltrativer Anästhesie mit Articain im hinteren Bereich des Vestibüls wurden die Extraktionen durchgeführt. Diese begannen mit sorgfältigen intrasulcularen Inzisionen mit einem Mikrobisturi, gefolgt von einer interproximalen Luxation, und schließlich wurden die Zähne mit einer Zange für Schneidezähne so behutsam wie möglich extrahiert.
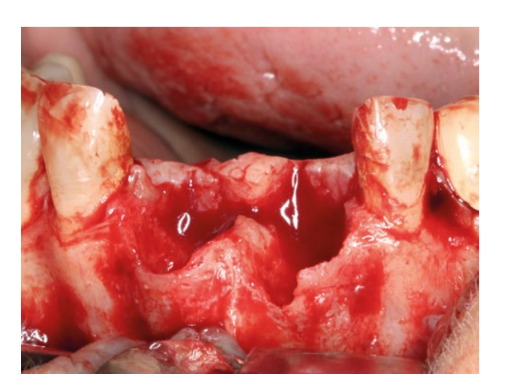
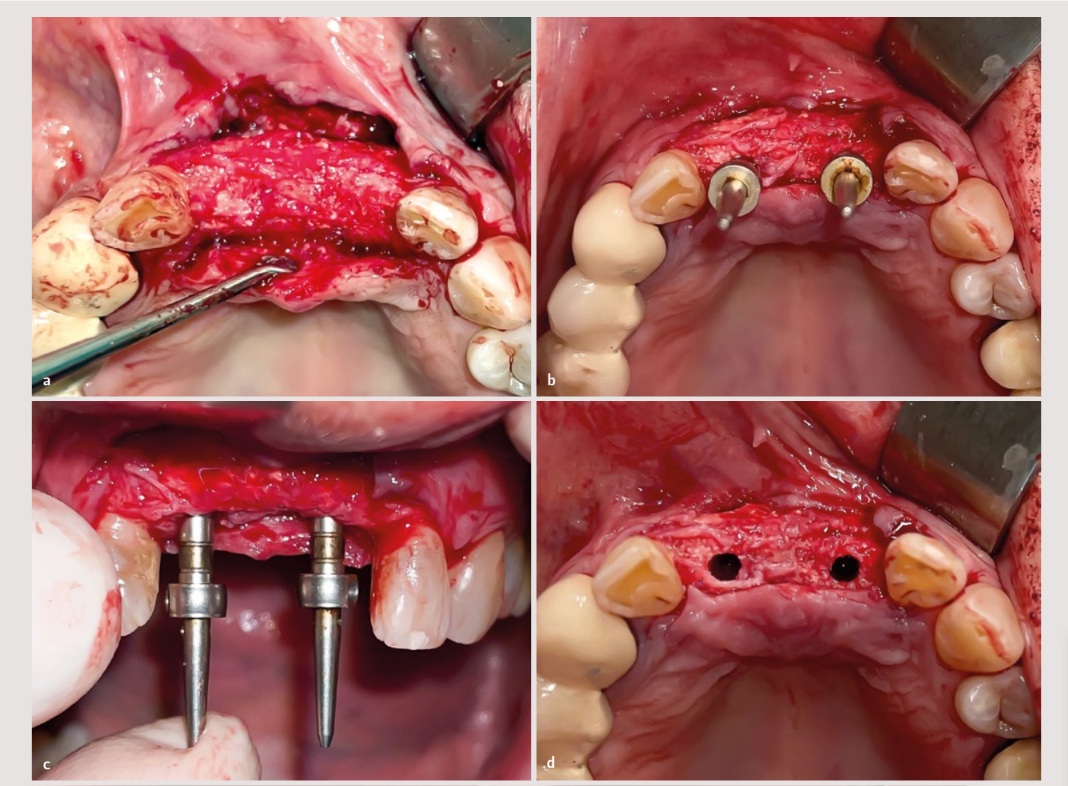
Es wurde ein trapezoidaler oder Newman-Typ Lappen mit vertikalen Inzisionen distal zu den Canini 13 und 23 angelegt, wobei in den Bereich der Papille mit der Form eines Hockey-Schlägers eingeschnitten wurde. Der Lappen wurde abgehoben und das Granulationsgewebe wurde entfernt.
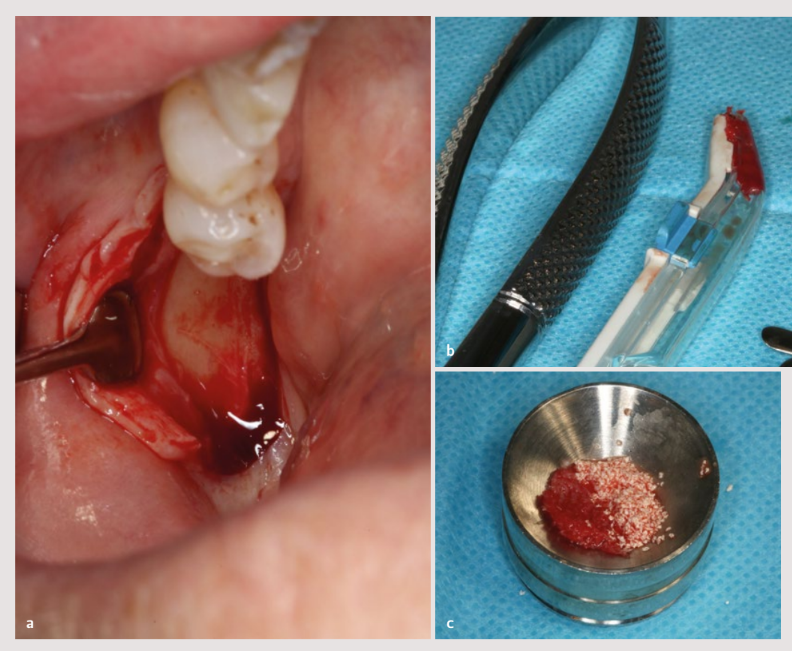
Anschließend begann die Entnahme von autologem Knochen von der Ramus mit einem Einweg-Knochenschaber, und das gewonnene Gewebe wurde zu 50 % mit partikulärem Xenograft von 0,5-1,0 mm (Cerabone®, Botiss) gemischt.
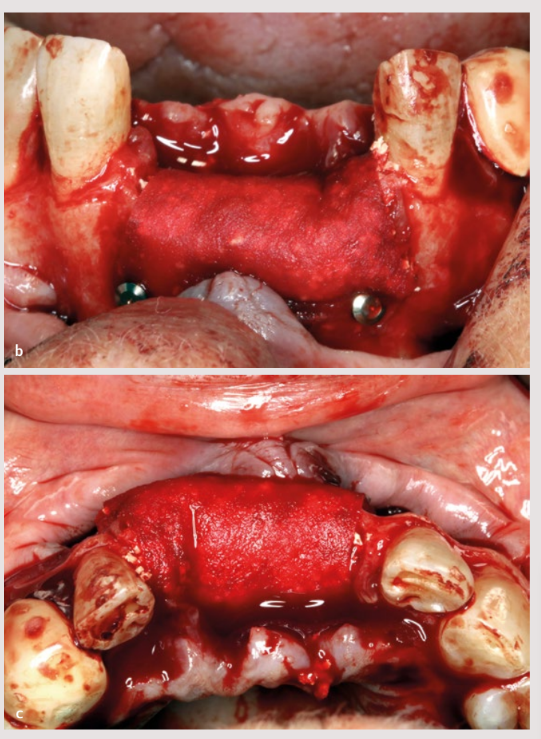
Die Membran wurde im vestibulären Bereich mit zwei apikalen Klammern an den Enden fixiert, und das Biomaterial wurde verpackt, um den Verschluss des transplantierten Inhalts mit einer einzigen Bewegung one piece und zwei palatinalen Klammern (oder 27.5) zu fördern. Anschließend wurde der Lappen freigegeben, um ihm Passivität mit einem einzigen Schnitt im Periost zu verleihen.
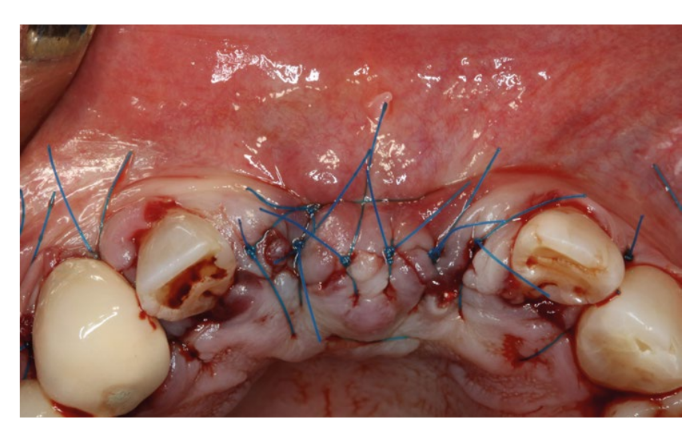
Es wurde eine 5-0 Naht aus Polyamid ohne jegliche Spannung angelegt, und nach zwei Wochen konnte der vollständige Verschluss durch erste Absicht festgestellt werden. Es wurden innere Entlastungsnähte angewendet, um die Spannung des Lappens 14 zu reduzieren, bevor die horizontalen Matratzenstiche und die einfachen Stiche gesetzt wurden, die die Wunde verschlossen.
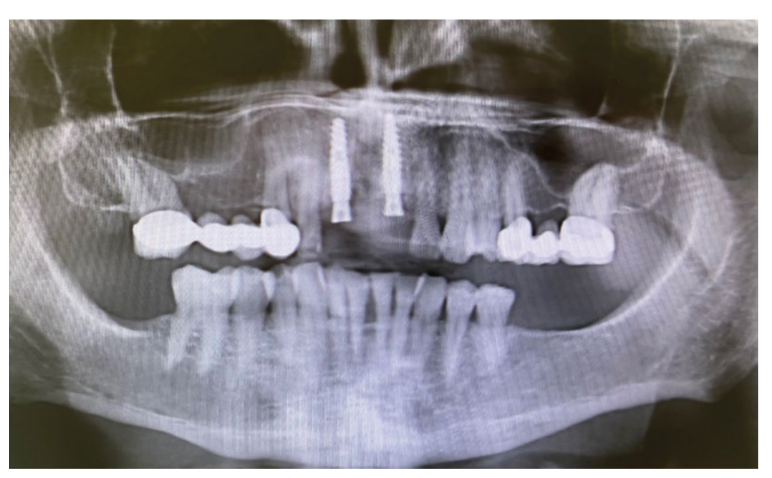
Die Röntgenaufnahmen vor und nach dem Eingriff zeigten die Stabilität und Homogenität des Transplantats.
Als postoperative Maßnahmen erhielt die Patientin ein Antibiotikum (Amoxicillin 750 mg mit 125 mg Clavulansäure), ein Schmerzmittel (Ibuprofen 600 mg) und Chlorhexidin 0,12 % für 14 Tage. Sie wurde angewiesen, sich nicht an der Lippe zu ziehen und den Bereich nicht zu putzen. Die Patientin kam eine Woche später zur Kontrolle; nach 15 Tagen wurde die Naht entfernt.
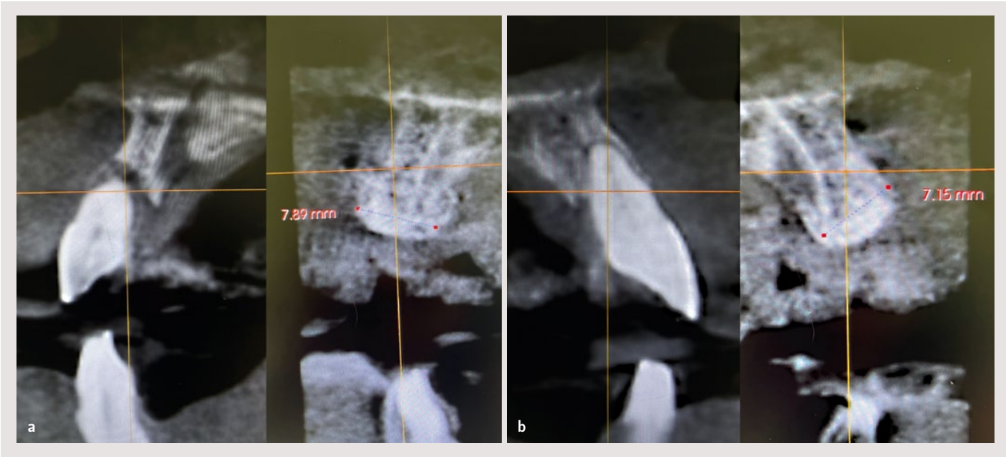
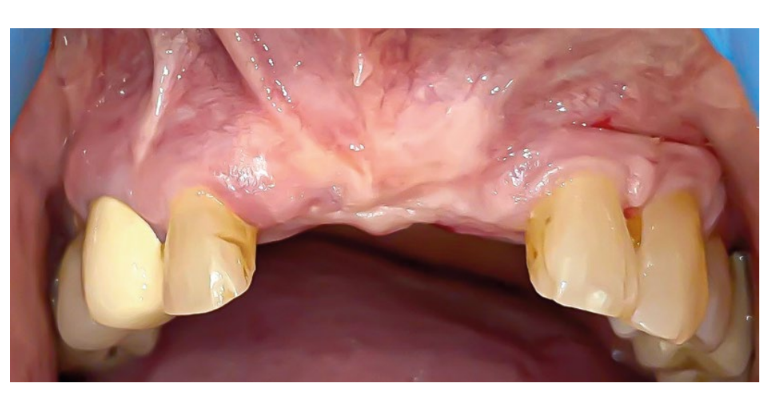
Nach 8 Monaten der geführten Knochenregeneration deuteten die axialen Schnitte der CBCT bereits auf eine gute Knochenbildung hin. Andererseits wurde ein gesundes, aber wenig keratinisiertes Weichgewebe mit wenig Vestibulum-Tiefe beobachtet.
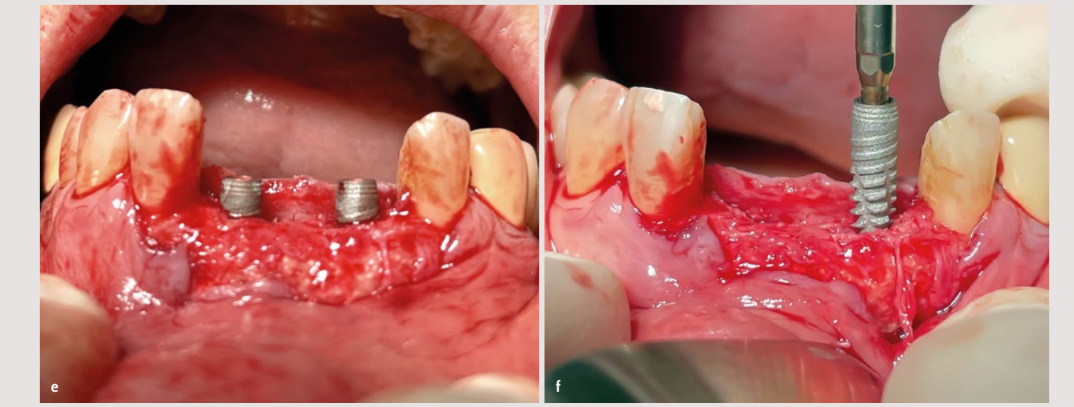
Zu diesem Zeitpunkt wurden zwei Implantate von 3,6 mm × 12 mm (Vega®+, Klockner) gemäß den Standardrichtlinien für bifasische Implantate eingesetzt.
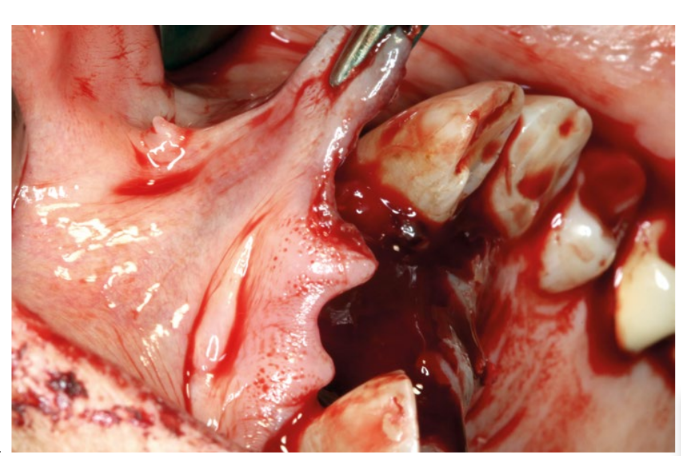
Nach 3 Monaten wurde die Integration überprüft und die zweite Phase mit einem freien Gingiva-Transplantat durchgeführt, um die Dicke des Weichgewebes und die Vestibulum-Tiefe zu erhöhen.
Anschließend wurde die Patientin an die Abteilung für Prothetik überwiesen, um nach einer Heilungszeit von 3 Wochen mit der Rehabilitation zu beginnen.
Es wurde eine digitale Registrierung der Situation der Patientin mittels des intraoralen Scanners Medit i500 (Medit) durchgeführt, gemäß dem vom Hersteller empfohlenen Verfahren. Die Kiefer wurden gescannt und anschließend wurde die digitale Registrierung der Okklusion durchgeführt.
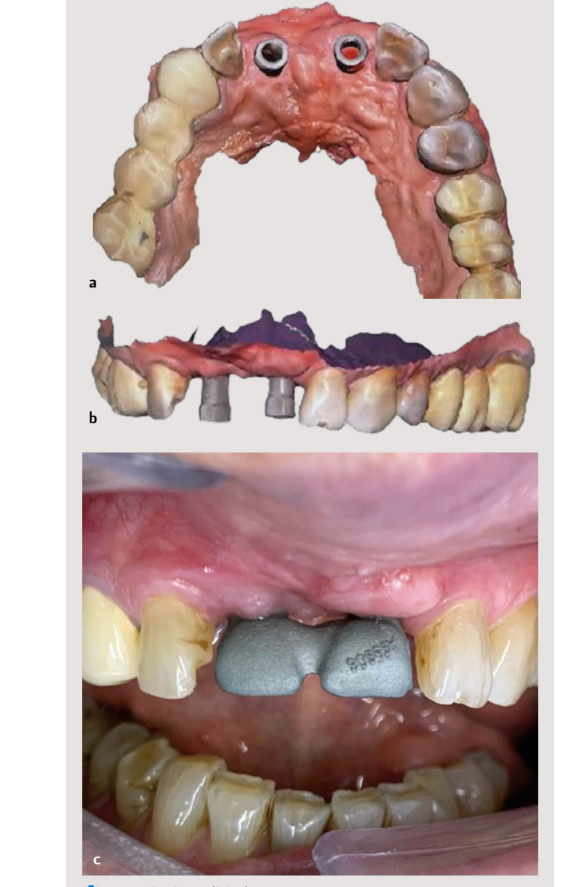
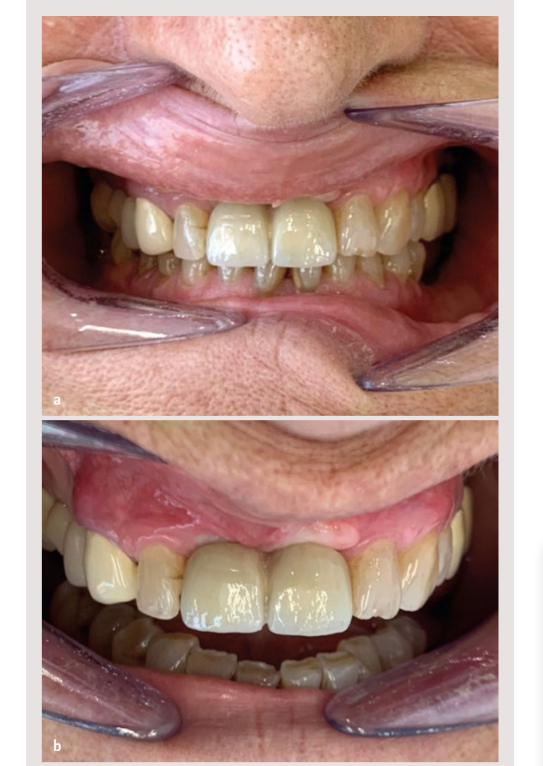
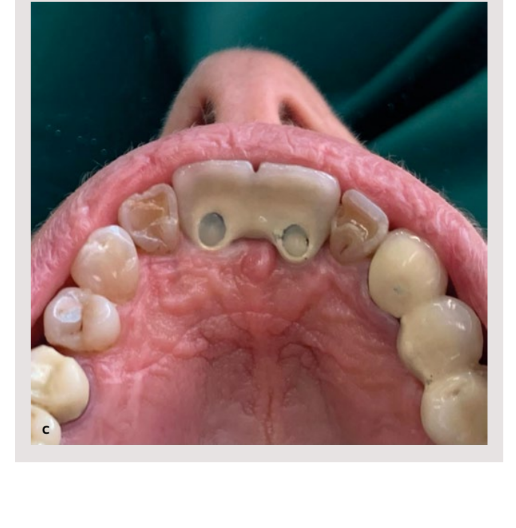
Zuletzt wurde das Scannen der Implantate mit scanbodies aus behandeltem Metall 15 und Originalen (Archimedes®) durchgeführt. Nachdem die Passivität der Struktur über den Implantaten sowohl durch radiografische Mittel als auch durch den Schraubentest (Sheffield-Test) 16 überprüft wurde, wurde das Labor gebeten, die Prothese mit einer Beschichtung aus Lithiumdisilikat abzuschließen, wobei der Schwerpunkt auf den Notfallprofilen der Rehabilitation 17,18 lag. Der Fall wurde abgeschlossen, indem die Prothese mit originalen Vega®+ Prothesenschrauben von 3,6 mm (Klockner) mit einem Drehmoment von 30 Ncm mittels eines kontrollierten Drehmomentschlüssels (oder 27.15) eingesetzt wurde. Es wurde ein periapikales Röntgenbild angefertigt, um die korrekte Positionierung und somit die Passivität der Restauration zu überprüfen. Vor der Entlassung der Patientin wurde die Okklusion in maximaler Interkuspidation und während der protrusiven Bewegungen mit 40 µm Artikulationspapier überprüft.
Diskussion
Die Ergebnisse des vorliegenden klinischen Falls stimmen mit denen in der Literatur überein, die die Verwendung von resorbierbaren Membranen als erfolgreichen therapeutischen Ansatz bei horizontalen Regenerationsverfahren präsentieren.
Bovine Xenotransplantate zeichnen sich durch osteokonduktive Eigenschaften aus, ohne unerwünschte Reaktionen auf das Empfängerbett hervorzurufen, und weisen eine hohe Erfolgsquote auf. Studien mit intraoralen Blocktransplantaten haben eine hohe Überlebensrate der Implantate berichtet; sie sind jedoch mit einer variablen Morbidität verbunden, abhängig von der Entnahmestelle. Intraorale Blockknochen-Transplantate aus dem Ramus bieten viele Vorteile, da sie die Knochendichte erhalten und eine minimale Resorption aufweisen. Ihr Einsatz kann jedoch eingeschränkt sein, wenn die Dicke des Ramus weniger als 1 cm beträgt oder wenn der Patient Einschränkungen bei der Öffnung hat oder an einer temporomandibulären Störung leidet, zusätzlich sind sie bei großen Knochendefekten kontraindiziert, wie es in unserem Fall der Fall war.
Die geführte Knochenregeneration für die horizontale Augmentation wurde mit hohen Erfolgsquoten und geringen Komplikationen dokumentiert, wenn sie mit autologem Knochen und Barrieremembranen verwendet wird.
In einer systematischen Überprüfung von Kuchler U et al. 2014 wurde festgestellt, dass bei horizontalen Augmentationen des Kieferkamms in der anterioren Zone mit gleichzeitiger oder verzögerter Platzierung von Implantaten eine vollständige Überlebensrate über einen Zeitraum von 4 Jahren erreicht wurde. Der Erfolg der Platzierung eines Implantats hängt direkt von einem angemessenen Knochenvolumen ab. Die Augmentation des Alveolarkamms erfolgt traditionell unter Verwendung von autogenem Knochen; jedoch verursacht es eine erhebliche Morbidität für den Patienten, wenn auf andere anatomische Bereiche zur Gewinnung von Knochen zurückgegriffen wird.
Schlussfolgerungen
Mit den eigenen Einschränkungen eines klinischen Falls haben wir gezeigt, dass mit der Verwendung von resorbierbaren Barrieren erfolgreich eine geführte Knochenregeneration erreicht wurde, sodass es möglich war, Implantate in dem behandelten Bereich zu platzieren und die Rehabilitation günstig ausfiel. Darüber hinaus wurde eine Augmentation des keratinisierten Gewebes mit einem freien Transplantat durchgeführt, das, wie in der Literatur hervorgehoben, eine bessere Kontrolle der Plaque und eine höhere Überlebensrate der Implantate begünstigt.
G. Perrone, J. Medina Moya
Bibliografie
- Sculean A, Stavropoulos A, Bosshardt DD. Selbstregenerative Fähigkeit von intraoralen Knochendefekten. J Clin Periodontol. 2019;23:34-36.
- Buser D, Martin W, Belser UC. Optimierung der Ästhetik für Implantatrestaurationen im anterioren Oberkiefer: anatomische und chirurgische Überlegungen. Int J Oral Maxillofac Implants. 2004;19 Suppl:43-61. PMID: 15635945.
- Grunder U, Gracis S, Capelli M. Einfluss der 3-D-Knochen-zu-Implantat-Beziehung auf die Ästhetik. Int J Periodontics Restorative Dent. 2005 Apr;25(2):113-119.
- Trombelli L, Farina R, Marzola A, Bozzi L, Liljenberg B, Lindhe J. Modellierung und Remodellierung menschlicher Extraktionssocket. J Clin Periodontol. 2008 Jul;35(7):630-9. Epub 2008 May 21. PMID: 18498382.
- Barone A, Aldini NN, Fini M, Giardino R, Calvo Guirado JL, Covani U. Xenotransplantat versus alleinige Extraktion zur Erhaltung des Knochens nach Zahnextraktion: eine klinische und histomorphometrische Studie. J Periodontol. 2008 Aug;79(8):1370-7. PMID: 18672985.
- Araújo MG, Lindhe J. Veränderungen des Knochens nach Zahnextraktion mit und ohne Lappenhebung: eine experimentelle Studie am Hund. Clin Oral Implants Res. 2009 Jun;20(6):545-9. PMID: 19515033.
- Cardaropoli G, Araújo M, Lindhe J. Dynamik der Knochengewebebildung in Zahnextraktionsstellen. Eine experimentelle Studie an Hunden. J Clin Periodontol. 2003 Sep;30(9):809-818.
- Tan WL, Wong TL, Wong MC, Lang NP. Eine systematische Übersicht über post-extraktionale dimensionale Veränderungen von alveolärem Hart- und Weichgewebe beim Menschen. Clin Oral Implants Res. 2012 Feb;23 Suppl 5:1-21.
- Sanz-Sánchez I, Ortiz-Vigón A, Sanz-Martín I, Figue- ro E, Sanz M. Wirksamkeit der lateralen Knochenaugmentation auf die Dimension des alveolären Kamms: Eine systematische Übersicht und Metaanalyse. J Dent Res. 2015 Sep;94(9 Suppl):128S-142S.
- Hämmerle CH, Jung RE, Yaman D, Lang NP. Kieferaugmentation durch Anwendung von bioresorbierbaren Membranen und deproteinisiertem bovinem Knochenmineral: Ein Bericht über zwölf aufeinanderfolgende Fälle. Clin Oral Impl Res. 2008;19:19-25.
- Cordaro L, Amadé DS, Cordaro M. Klinische Ergebnisse der alveolären Kieferaugmentation mit mandibulären Blockknochentransplantaten bei teilweise zahnlosen Patienten vor der Implantation. Clin Oral Implants Res. 2002 Feb;13(1):103-11.
- Esposito M, Grusovin M, Felice P, Karatzopoulos G, Worthington H, Coulthard P. Interventionen zum Ersatz fehlender Zähne: Horizontale und vertikale Knochenaugmentationstechniken für die Zahnimplantatbehandlung. Cochrane Database Syst Rev. 2009;4:CD003607.
- Mayhew D, Mendonca V, Murthy BVS. Eine Übersicht über den ASA-Körperstatus - historische Perspektiven und moderne Entwicklungen. Anaesthesia. 2019 Mar;74(3):373-379. Epub 2019 Jan 15. PMID: 30648259.
- De Stavola L, TunKel J. Die Rolle einer hängenden extern-internen Naht bei der Reduzierung der marginalen Lappenspannung nach der Knochenrekonstruktion: eine klinische prospektive Kohortenstudie im Oberkiefer. Int J Oral Maxillofac Implants. 2014 Jul-Aug;29(4):921-6. PMID: 25032773.
- Revilla-León M, Fogarty R, Barrington JJ, Zandinejad A, Özcan M. Einfluss des Designs des Scan-Körpers und digitaler Implantat-Analoga auf die Position der Implantat-Replikate in additiv hergestellten Gießformen. J Prosthet Dent. 2020;124(2):202-210.
- Figueras-Alvarez O, Cantó-Navés O, Real-Voltas F, Roig M. Protokoll zur klinischen Bewertung der passiven Passform für mehrere implantatgestützte Prothesen: Eine zahnärztliche Technik. J Prosthet Dent. 2020 Nov 2;S0022-3913(20)30488-1.
- Su H, Gonzalez-Martin O, Weisgold A, Lee E. Überlegungen zur Implantat-Abutment- und Kronenkontur: Kritische Kontur und subkritische Kontur. Int J Periodont Restorative Dent. 2010;30(4):335-343.
- Hentenaar D, De Waal Y, Van WinKelhoff AJ, Raghoebar G, Meijer H. Einfluss der zervikalen Kronenkontur auf den marginalen Knochenverlust um plattformwechselnde Knochenimplantate. Clin Oral Implants Res. 2019;30.S19 (2019): 359. Web.
- Buser D, Ingimarsson S, Dula K, Lussi A, Hirt HP, Belser UC. Langfristige Stabilität von osseointegrierten Implantaten in augmentiertem Knochen: Eine 5-jährige prospektive Studie bei teilweise zahnlosen Patienten. Int J Periodontics Restorative Dent. 2002;22:109-117.
- Oryan A, Alidadi S, Moshiri A, Maffulli N. Knochenregenerative Medizin: klassische Optionen, neuartige Strategien und zukünftige Richtungen. J Orthop Surg Res. 2014;9(1):18. Veröffentlicht 2014 Mar 17.
- Aghaloo T, Moy P. Welche Techniken zur Augmentation von Hartgewebe sind am erfolgreichsten bei der Bereitstellung von knöcherner Unterstützung für die Implantation? Int J Oral Maxillofac Implants. 2007;22:49-70.
- Jensen J, Sindet-Pedersen S. Autogene mandibuläre Knochentransplantate und osseointegrierte Implantate zur Rekonstruktion des stark atrophierten Oberkiefers: ein vorläufiger Bericht. J Oral Maxillofac Surg. 1991;49:1277-1287.
- Misch C. Vergleich von intraoralen Entnahmestellen für Onlay-Transplantate vor der Implantation. Int J Oral Maxillofac Implants. 1997;12(6):767-776.
- Buser D, Bragger U, Lang N, Nyman S. Regeneration und Vergrößerung des Kieferknochens unter Verwendung von geführter Geweberegeneration. Clin Oral Implants Res. 1990; 1(1):22-32.
- Jovanovic S, SpieKermann H, Richter E. Knochenregeneration um titanhaltige Zahnimplantate in dehiszierten Defektstellen: Eine klinische Studie. Int J Oral Maxillofac Implants. 1992;7(2):233-245.
- Kuchler U, Von Arx T. Horizontale Kieferaugmentation in Verbindung mit oder vor der Implantation im anterioren Oberkiefer: Eine systematische Übersicht. Int J Oral Maxillofac Implants. 2014;29:14-24.
- Chiapasco M, Abati S, Vogel G. Klinisches Ergebnis von autologen Knochenblöcken oder geführter Knochenregeneration mit e-PTFE-Membranen zur Rekonstruktion schmaler zahnloser Kämme. Clin Oral Implants Res. 1999;10:278-288