Tentpole-Technik unterstützt durch vernetzte Hyaluronsäure
Es wird die erfolgreiche Rekonstruktion eines atrophen Oberkiefers mit einer modifizierten GBR-Technik vorgestellt. Durch die Stabilisierung der Knochenpartikel mit vernetzter Hyaluronsäure und Stützung der Kollagenmembran mit mehreren Tenting Screws wird eine ausreichende Augmentatstabilität erzielt, sodass auf die techniksensitive Anwendung von Knochenblöcken oderschalen verzichtet werden kann. Darüber hinaus bewirkt vernetzte Hyaluronsäure eine verbesserte Wundheilung und beschleunigt die Knochenheilung des langsam resorbierenden Augmentats signifikant.
Um eine implantatgetragene Versorgung im zahnlosen Oberkiefer auch bei starker Atrophie zu ermöglichen, sind umfangreiche augmentative Maßnahmen notwendig. Hierzu zählen grundsätzlich entweder Blocktransplantate oder der membrangestützte Aufbau mit partikulärem Knochenersatzmaterial (gesteuerte Knochenregeneration, GBR).
Die operativ einfach anzuwendende GBR-Technik wird von vielen Anwendern bevorzugt. Diese ist aber in ihrer Wirksamkeit limitiert, da es durch den Wundverschluss und den damit verbundenen Weichgewebsdruck zu einer apikalen Bewegung des Augmentats und so zu einer unvollständigen Auffüllung des Defekts kommt. Dieses Phänomen kann nur durch Immobilisierung des Augmentats umgangen werden, um einen stabilen Raum zwischen Hart- und Weichgewebe zu schaffen. Aus diesem Grund werden für eine vorhersagbare Behandlung dieser Defekte zumeist Verfahren mit „lagestabilen“ Augmentaten angewendet.
Die am besten dokumentierte Methodik ist hier die Verwendung von autologen Knochenblöcken, oft in Kombination mit einem langsam resorbierenden KEM und einer Membran.
Autogene Knochenblöcke wurden immer als Material der Wahl für die horizontale Regeneration angesehen. Die Verwendung von autogenem Knochen hat jedoch Nachteile, wie die begrenzte Verfügbarkeit und die Notwendigkeit der zeitaufwendigen Entnahme, mit dem Risiko der Morbidität an der Entnahmestelle und der Resorption an der Empfängerstelle.
Allogene Knochenblöcke werden häufig als gleichwertige Alternative zu autologen beschrieben, allerdings ist immer noch unklar, ob die zu erwartenden Erfolgsraten und Langzeitergebnisse vergleichbar sind.
Zur Ermöglichung eines für den Patienten weniger invasiven und möglichst komplikationsfreien Behandlungskonzepts bietet sich die GBR-Methodik mit einem partikulierten KEM und einer geeigneten Barrieremembran an. Um den Raumerhalt und die Stützfunktion der Membran zu gewährleisten, müssen jedoch geeignete Maßnahmen zur Optimierung der Lagestabilität der Graft- Partikel ergriffen werden.
Tentpole-Technik zur Membranstabilisierung
Die Tentpole-Technik bietet eine minimalinvasive Behandlungsoption, die bislang vor allem zur Regeneration von vertikalen Defekten angewendet wird. Durch Osteosyntheseschrauben kann ein Membrankollaps durch den Druck des Lappens vermieden und so ein stabiler Raum zur Regeneration gewährleistet werden. Die Augmentation kann nun mit einem partikulierten KEM erfolgen. Zur Abdeckung von Augmentat und Osteosyntheseschraube wird eine Barrieremembran verwendet.
Der Autor verwendet entweder sog. Schirmschrauben oder Osteosyntheseschrauben mit einem breiten und flachen Kopf, um die Stabilisierung der Membran zu gewährleisten und eine Perforation von Membran und dem darüberliegenden Lappen zu vermeiden. Dennoch besteht prinzipiell noch das Risiko einer Destabilisierung der Graft-Partikel, insbesondere bei Verwendung einer schnell resorbierenden Kollagenmembran. Das würde zu einem erhöhten Weichgewebsdruck auf die Osteosyntheseschraube führen, die dann mit der Zeit die Gingiva perforieren würde und so zu einem Volumenverlust führt. Aus diesem Grund wird vernetzte Hyaluronsäure, die sowohl zum Anmischen des KEMs als auch zur „Imprägnierung“ der Membran dient, verwendet.
Augmentation mit Sticky Bone
Der Autor verwendet ein langsam resorbierendes KEM, um eine volumenstabile Situation des Augmentats zu gewährleisten. Anstelle des bovinen Behandlungsstandards DBBM wird ein porcines Knochenersatzmaterial (SMARTGRAFT, REGEDENT) eingesetzt, das ebenfalls eine hohe Volumenstabilität des Augmentats ermöglicht, aber besser in den neuen Knochen integriert wird als bovines Knochenersatzmaterial.
Durch die Mischung des porcinen Knochenminerals mit vernetzter Hyaluronsäure (xHyA – hyaDENT BG, REGE- DENT) erhält man eine formbare Paste, die eine deutlich verbesserte Lagestabilität der Knochenpartikel bewirkt. Weitere Vorteile der Hyaluronsäure, die in allen Wundheilungsphasen einen positiven Effekt zeigt, reichen von reduzierter Schwellung in der Frühphase, beschleunigter Revaskularisierung bis hin zu einer deutlich kürzeren Einheilzeit und einer signifikant besseren knöchernen Integration des KEMs.
Weiterhin ist bekannt, dass vernetzte Hyaluronsäure das Abbauprofil von nativen Kollagenmembranen verlangsamt. Durch die längere Verweildauer der Membran werden das Augmentat und die Osteosyntheseschrauben länger vor infiltrierendem Weichgewebe geschützt.
Das große Potenzial von vernetzter Hyaluronsäure in der GBR konnte in einer kürzlich publizierten klinischen Studie gezeigt werden, bei der eine laterale Augmentation im Unterkiefer entweder mit einem klassischen GBR-Protokoll aus DBBM und einer nativen Kollagenmembran oder mit einer Kombination aus DBBM/Membran und vernetzter Hyaluronsäure durchgeführt wurde. Nach sechs Monaten zeigte die xHyA-Gruppe einen signifikant besseren Volumengewinn (8 mm Breitengewinn vs. 4 mm). Eine Analyse der Knochenstruktur zeigte in der xHyA-Gruppe deutlich mehr neu gebildeten Knochen und deutlich weniger Restpartikel des avitalen KEMs.
Case Report
Die 85 Jahre alte Patientin stellte sich bezüglich eines stark ausgeprägten Taschenabszesses Regio 14/15 vor. Sowohl klinisch als auch röntgenologisch stellte sich eine weit fortgeschrittene parodontale Destruktion dar, welche die Entfernung der Zähne zur Folge hatte. Dem Wunsch der Patientin nach einem festsitzenden Zahnersatz standen wir zu Beginn durch die massive klinische Entzündung und durch den sehr fortgeschrittenen Knochenabbau eher zurückhaltend gegenüber. Darüber hinaus zeigte sich ebenfalls ein ausgeprägter Volumenverlust in der Oberkieferfront (Abb. 1–4).
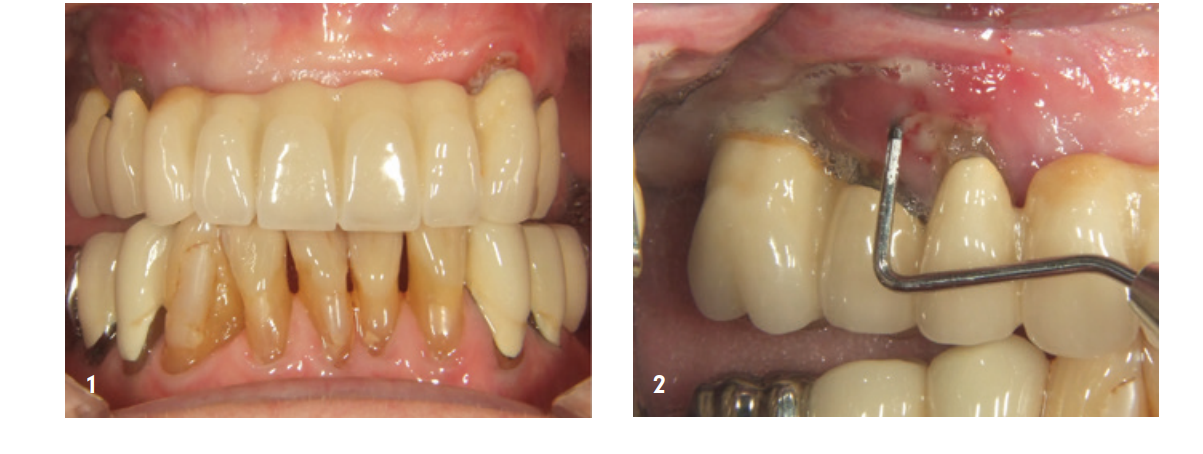
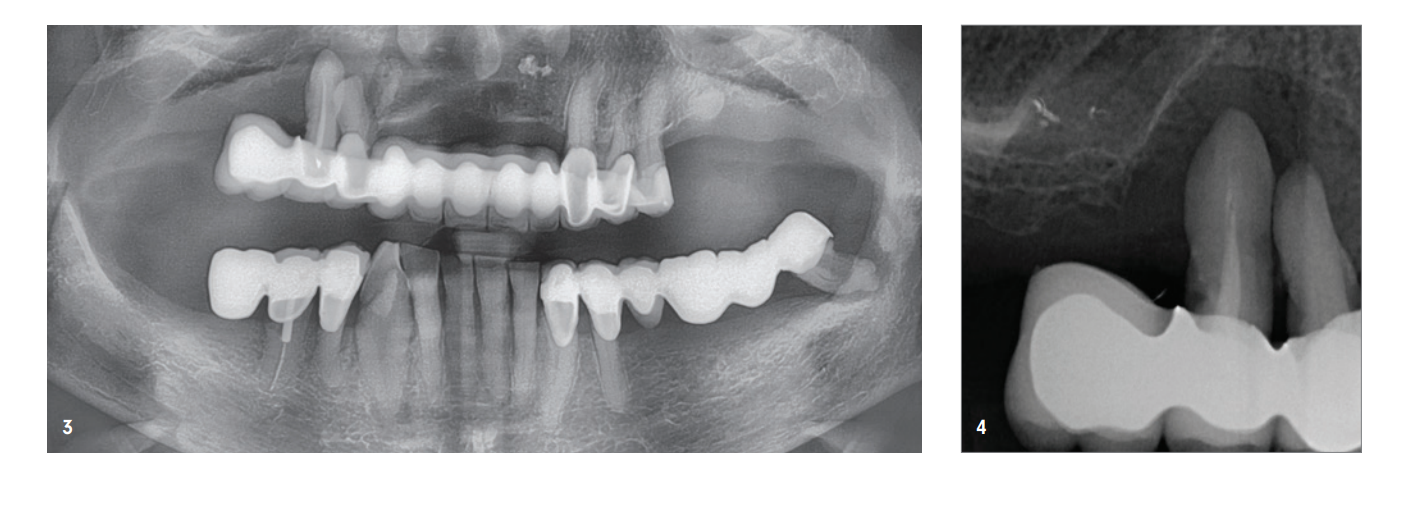
In einer ersten Sitzung wurden die nicht erhaltungswürdigen Zähne 14 und 15 extrahiert und die Patientin vier Wochen später nach weichgewebiger Ausheilung zum augmentativen Eingriff einbestellt.
Nach Lokalanästhesie erfolgte eine krestale Inzision und Präparation eines Mukoperiostlappens. Es zeigt sich eine ausgeprägte Knochenatrophie im Sinne einer schmalen Knochenlamelle im anterioren Bereich und ein besonders ausgeprägter knöcherner Defekt im posterioren und Sinusbereich von Q1 (Abb. 5). Um ein ausreichendes knöchernes Angebot für die geplante, auf vier Implantaten getragene Versorgung zu erhalten, sollte ein Sinuslift und eine laterale Augmentation im Sinne einer GBR mit Barrieremembran und KEM durchgeführt werden. Hierzu wurde ein porcines KEM mit einem langsamen Resorptionsprofil (SMARTGRAFT, REGEDENT) mit vernetzter Hyaluronsäure (hyaDENT BG, REGEDENT) gemischt, um eine präzisere Augmentation und eine bessere Lagestabilität zu erzielen. Um zusätzliche Stabilität für den augmentierten Bereich zu erhalten und die Kollagenmembran zu stützen, wurden mehrere Tenting Screws (USTOMED, Länge 8 mm, Ø 1,4 mm) eingebracht (Abb. 6).
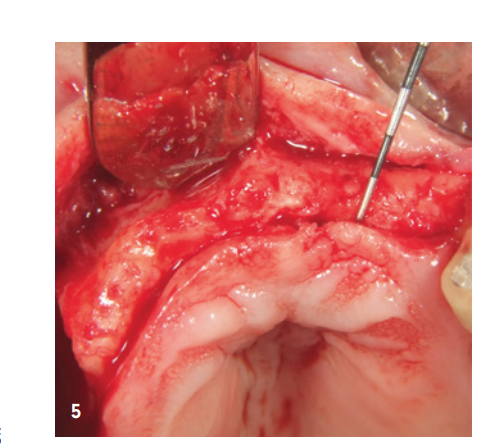
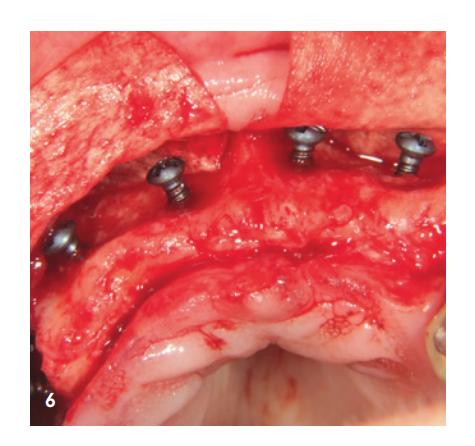
Der anteriore Bereich wurde mit dem xHyA-stabiliserten porcinen Knochenmineral aufgefüllt, einer nativen Kollagenmembran (SMARTBRANE, REGEDENT) abgedeckt und durch horizontale Matratzennähte in Kombination mit Einzelknopfnähten verschlossen, um einen möglichst spannungsfreien Wundverschluss zu realisieren (Abb. 7). Aufgrund des limitierten Weichgewebsangebots im posterioren Bereich von Q1 war ein kompletter Wundverschluss nicht gewünscht, um über offene Granulation, die zweite Wundheilungsphase, keratinisiertes Gewebe zu generieren. Aus diesem Grund wurde nach Auffüllung des Sinus und lateraler Augmentation der Defekt mit einer langzeitstabilen Zucker-kreuzvernetzten Membran (OSSIX Plus, REGEDENT) abgedeckt. Die Membran wurde nicht vollständig gedeckt und mit tiefen Matratzennähten fixiert, um ausreichende Lagestabilität zu gewährleisten (Abb. 8).
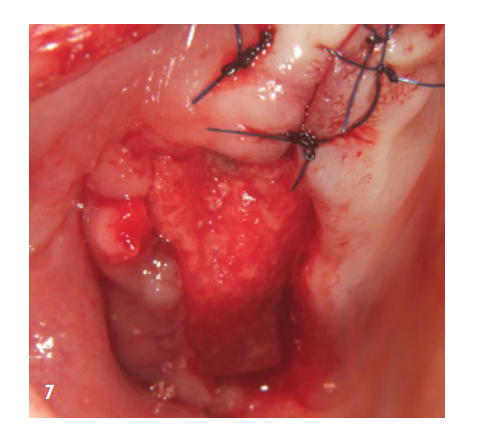
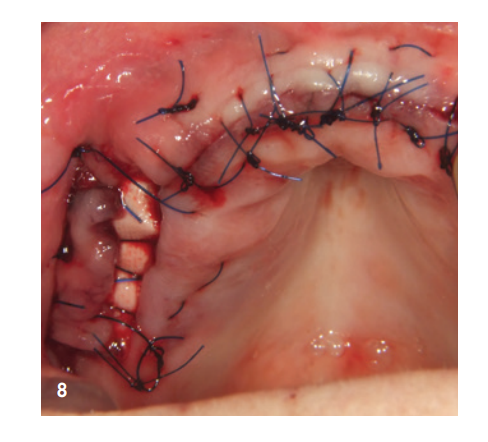
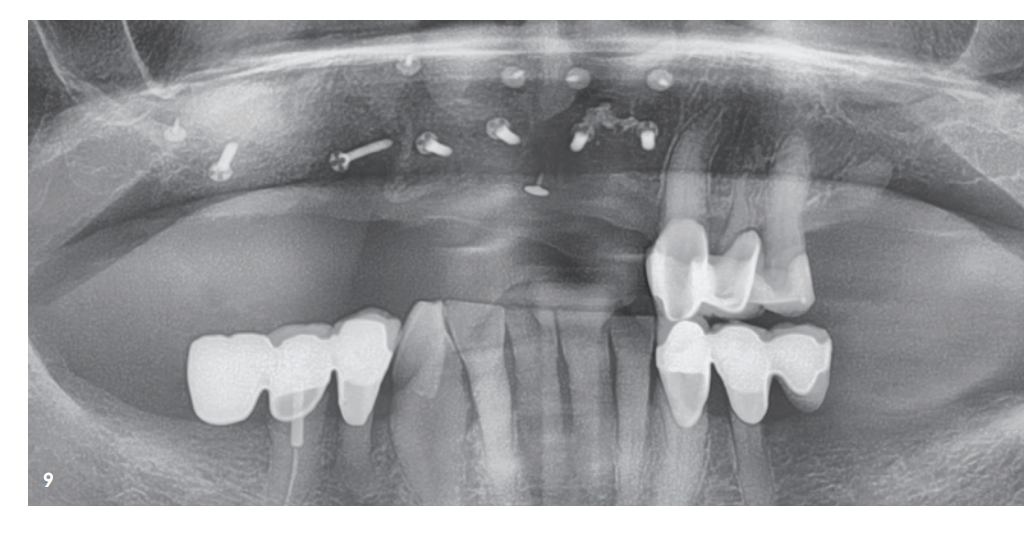
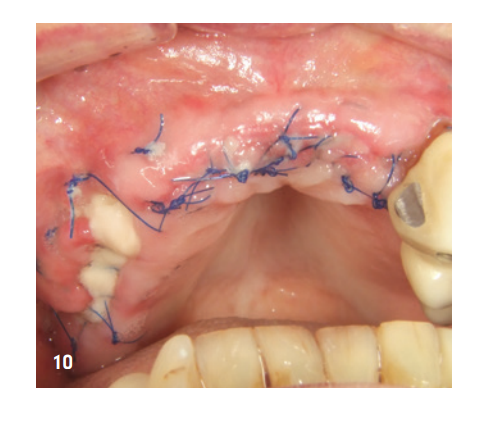
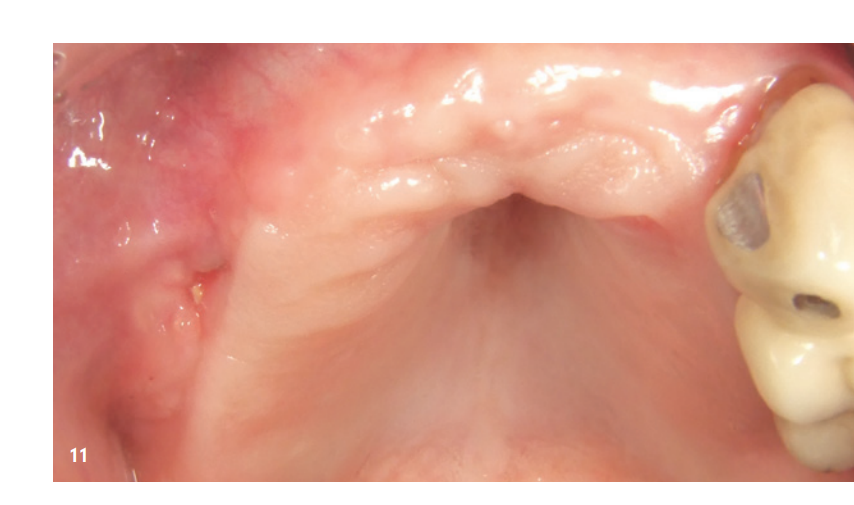
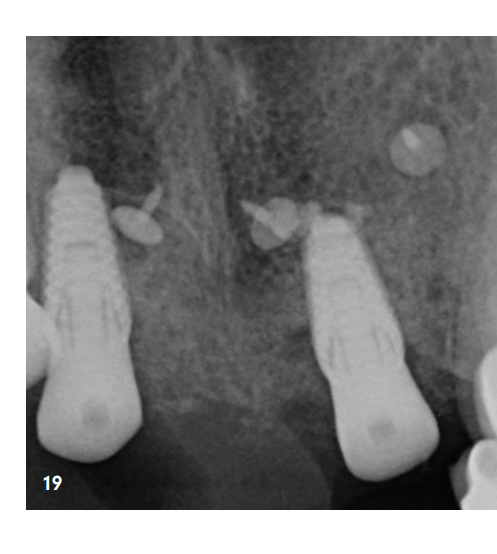
Abbildung 9 zeigt das Röntgenbild unmittelbar nach Augmentation. Der Patient wurde postoperativ aufgeklärt und sowohl antibiotisch als auch analgetisch abgeschirmt. Antiseptische Mundspülung wird in unserer Praxis erst ab dem dritten Tag post OP angeraten, um die Fibroblastenexpression in der initialen Wundheilungsphase nicht zu reduzieren. Die Nahtentfernung erfolgte nach zehn Tagen. Es zeigte sich eine gute frühe Wundheilung, auch im Bereich der exponierten Membran, die schon teilweise durch sekundäre Epithelisierung bedeckt war (Abb. 10). Die weitere Heilungsphase verlief ohne Komplikationen. Nach vier Wochen post OP imponierte eine reizlose Gingiva und der ehemals exponierte posteriore Bereich von Q1 war vollständig verschlossen (Abb. 11).
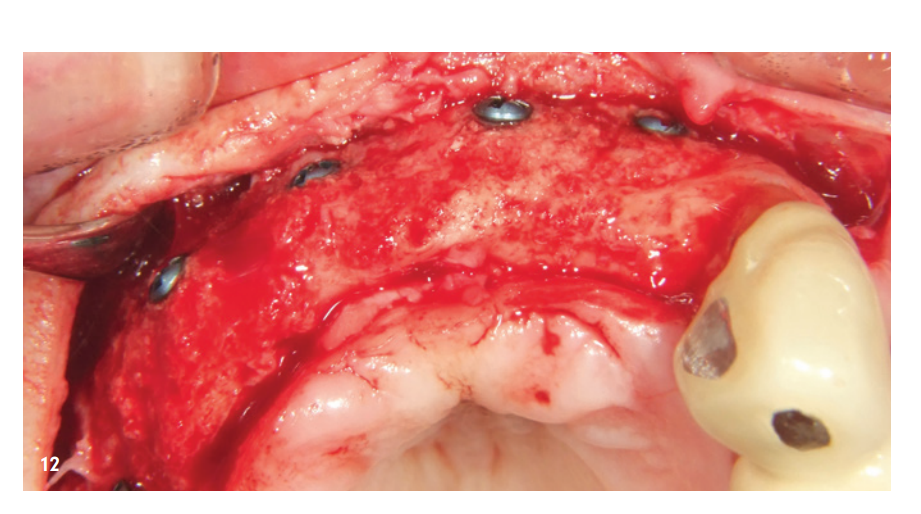
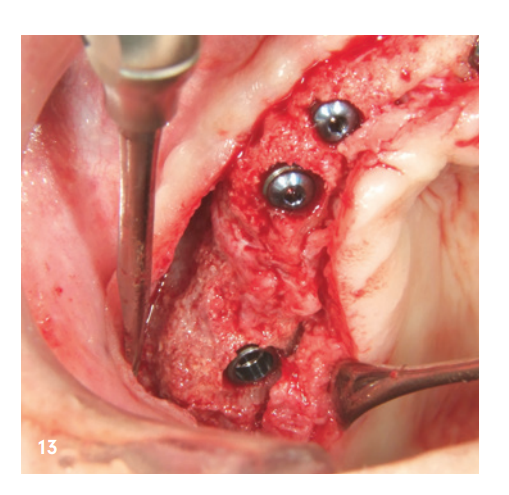
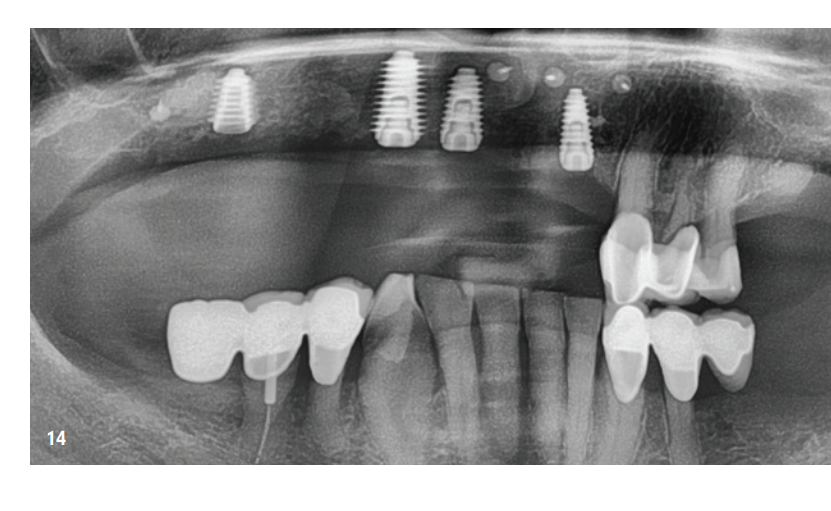
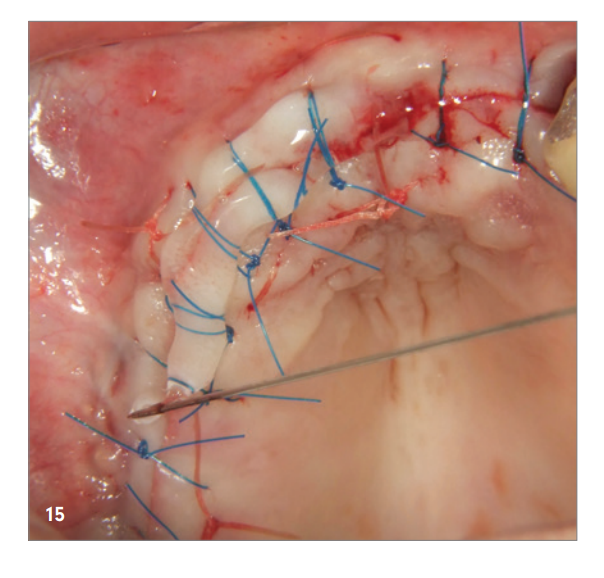
Der Reentry erfolgte sechs Monate nach Knochenaufbau. Nach Bildung eines Mukoperiostlappens zeigte sich ein hervorragend konsolidierter Kieferkamm ohne Zeichen einer Graft-Resorption. Das Volumen war bis zu den Schraubenköpfen komplett erhalten (Abb. 12). Die Schrauben ließen sich problemlos entfernen und die Insertion von vier Implantaten (MegaGen AnyRidge) war aufgrund des ausreichenden Knochenangebots in korrekter Position möglich (Abb. 13–15). Eine histologische Untersuchung einer Knochenprobe, die vor Implantation entnommen wurde, zeigte eine sehr gute Knochenstruktur, gekennzeichnet durch einen hohen Anteil an mineralisiertem Gewebe, vor allem aus neu gebildetem Knochen (blau) und nur wenigen Restpartikeln des KEM (rot; Abb. 16).

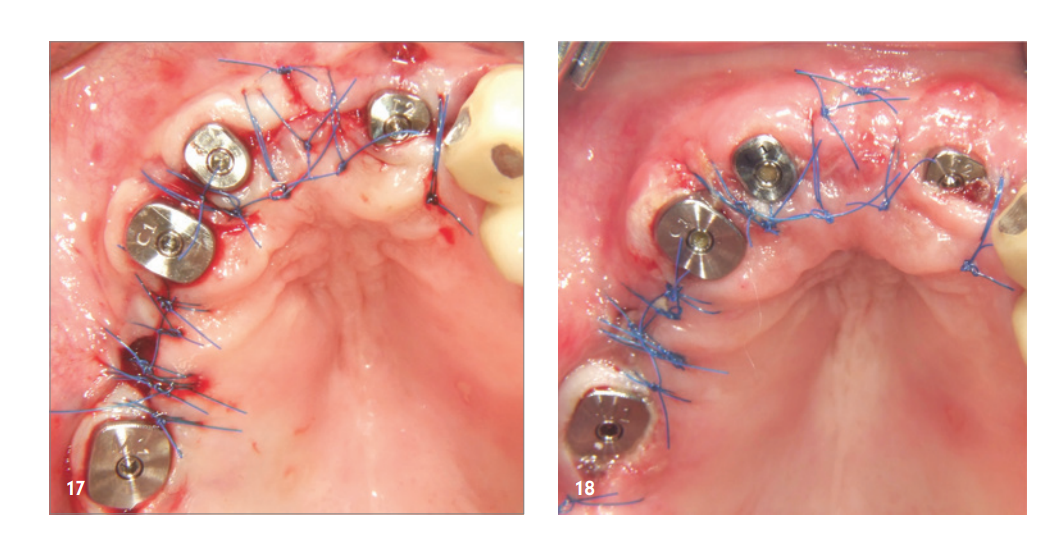
Der Heilungsverlauf wie auch die weitere Versorgung gestalteten sich unauffällig (Abb. 17–19). Abbildung 20 zeigt die klinische Situation nach Einsetzen der finalen Restauration.
Zusammenfassung
Durch die Stabilisierung von Knochenpartikeln mit vernetzter Hyaluronsäure und Stützung der Kollagenmembran mit mehreren Tenting Screws ist es möglich, auch komplexe Augmentationen und große Defektsituationen mithilfe der GBR-Technik und zu rekonstruieren. Dadurch können unseren Patienten eine zusätzliche Knochenentnahme bzw. die Verwendung von allogenen Transplantaten (Knochenblöcke bzw. -platten) erspart werden.
Vorteile dieser Technik liegen insbesondere in der Volumenstabiliät des augmentierten Bereichs und einer deutlich besseren Integration der langsam resorbierenden Graft-Partikel durch die vernetzte Hyaluronsäure. Durch die Reduktion der Schwellung und durch die begünstigte Hart- und Weichgewebsheilung werden zudem die Patientenmorbidität und das postoperative Risiko reduziert.
