Bearbeitete vs. gegossene Abutments für einzelne Zahnimplantate: Eine 5-jährige multizentrische randomisierte kontrollierte Studie innerhalb der Patienten
Maschinenübersetzung
Der Originalartikel ist in EN Sprache (Link zum Lesen) geschrieben.
Zweck. Vergleich der klinischen Ergebnisse von titanbearbeiteten Abutments (bearbeitete Gruppe) versus kobalt-chrom gegossenen Abutments (gegossene Gruppe).
Materialien und Methoden. Einunddreißig teilweise zahnlose Probanden erhielten zwei einzelne, nicht benachbarte implantatgestützte Kronen an drei Zentren. Drei Monate und eine halbe nach der Implantation, bei der Abformung, wurden die Implantate randomisiert, um ein bearbeitetes und ein gegossenes Abutment gemäß einem innerhalb der Patienten durchgeführten Studiendesign zu erhalten. Vier Patienten schieden aus und ein Patient verlor ein Implantat vor der Randomisierung, sodass nur 26 Patienten ihre Implantate randomisiert erhielten. Die Ergebnismaße waren: Prothesen- und Implantatfehler, alle Komplikationen und radiographische peri-implantäre marginale Knochenänderungen. Die Patienten wurden bis zu 5 Jahre nach der Belastung nachverfolgt.
Schlussfolgerungen. Die vorliegenden klinischen Daten deuten darauf hin, dass bis zu 5 Jahre nach der Belastung die Prognose des Implantats möglicherweise nicht durch die Verwendung von bearbeiteten oder gegossenen Abutments beeinflusst wird.
Einführung
Eine der Fragen, die in der Implantatdentistry oft diskutiert wird, ist die potenzielle Auswirkung von marginalem bakteriellen Leckagen, die von der Implantat-Abutment-Verbindung ausgehen, auf das Auftreten von peri-implantären Entzündungen, marginalem Knochenverlust und Peri-Implantitis. Theoretisch wäre es logisch zu denken, dass jede Maßnahme, die dieses Leckagen minimieren kann, die Langzeitprognose von implantatgestützten Prothesen verbessern könnte. Es gibt verschiedene Optionen, um dieses Problem anzugehen, wie die Verwendung unterschiedlicher Verbindungstypen. Leider haben aktuelle Ergebnisse aus einer Langzeit-RCT diese Hypothese nicht validiert. Ein alternativer Ansatz könnte darin bestehen, die Passgenauigkeit von Abutments zu maximieren, indem präziser vorgefertigte (gefräste) Abutments anstelle von vollständig gegossenen Abutments verwendet werden, von denen angenommen wird, dass sie etwas weniger präzise sind. Offensichtlich muss dies zuerst in vitro bewertet werden, um zu sehen, ob dieser Unterschied in der Passform existiert und quantifiziert werden kann, und dann in Langzeit-RCTs, um zu bewerten, ob ein höherer Grad an Passgenauigkeit die Langzeitprognose von Zahnimplantaten verbessern könnte.
Eine in vitro-Studie zur Bewertung externer Sechskantverbindungen zeigte keinen Unterschied in der vertikalen Fehlanpassung, jedoch einen höheren Grad an horizontaler Fehlanpassung von etwa 66 μm bei bearbeitetem Titan im Vergleich zu gegossenen Kobalt-Chrom-Abutments. Zwei in vitro-Studien derselben Gruppe, die externe Sechskantverbindungen bewerteten, zeigten keinen Unterschied in der bakteriellen Undichtigkeit zwischen bearbeiteten oder vollständig gegossenen Kobalt-Chrom-Abutments. Ähnliche Ergebnisse wurden in anderen in vitro-Studien berichtet.
Alle oben genannten in vitro-Studien zeigten keine bessere Passform von bearbeiteten im Vergleich zu vollständig gegossenen Abutments auf Implantaten mit demselben Typ von externer Verbindung. Dennoch könnte es von Interesse sein, auch Implantate mit einer internen Verbindung sowohl in vitro als auch unter realen klinischen Bedingungen zu bewerten. Leider gibt es keine in vitro-Studien oder RCTs, die bearbeitete im Vergleich zu vollständig gegossenen Abutments auf Implantaten mit einer internen Verbindung bewerten, daher sind in vitro-Studien und langfristige RCTs erforderlich, um zu verstehen, wie die Fakten tatsächlich sind.
Diese Studie hatte ursprünglich zwei Ziele:
um in vitro die Passgenauigkeit von Implantatabutments aus bearbeitetem Titan (bearbeitete Gruppe) im Vergleich zu vollständig gegossenen Abutments aus Kobalt-Chrom (gegossene Gruppe) zu vergleichen. Diese Daten wurden zuvor präsentiert und zeigten keinen Unterschied in der Passgenauigkeit/Spalten zwischen den beiden Abutmenttypen;
um in einer randomisierten kontrollierten Studie (RCT) im Design innerhalb der Patienten die klinischen Ergebnisse von Titanabutments (bearbeitete Gruppe) im Vergleich zu vollständig gegossenen Abutments aus Kobalt-Chrom (gegossene Gruppe) zu vergleichen. Die Testhypothese war, dass es keinen Unterschied in den klinischen Ergebnissen zwischen bearbeiteten und vollständig gegossenen Abutments gab, gegen die alternative Hypothese eines Unterschieds.
Dieser Bericht präsentiert die klinischen Ergebnisse bis zu 5 Jahre nach der Belastung, die in vitro Daten wurden zuvor zusammen mit den klinischen Daten nach 1 Jahr veröffentlicht und die 3-Jahres-Daten wurden in einem anderen Artikel veröffentlicht. In der Protokollphase war geplant, die Patienten bis zu 10 Jahre nach der Belastung nachzuverfolgen. Der vorliegende Artikel wird gemäß der CONSORT-Erklärung (http://www.con-sort-statement.org/) und seiner Erweiterungsliste für die Berichterstattung über randomisierte Studien innerhalb von Personen (http://www.consort-statement.org/extensions/overview/withinperson) berichtet, um die Qualität der Berichte über randomisierte kontrollierte Studien innerhalb von Personen zu verbessern.
Materialien und Methoden
Studienaufbau
Diese Studie wurde als multizentrische RCT mit einem innerhalb der Patienten durchgeführten Design und radiografischer blinder Bewertung konzipiert. Komplikationen und Misserfolge wurden von den behandelnden Zahnärzten in unblinder Weise berichtet. Jeder Patient erhielt zwei nicht benachbarte Implantate, die jeweils einen zufällig zugewiesenen gefrästen oder gegossenen Abutment erhielten. Die zufällige Zuteilung erfolgte zum Zeitpunkt der Abformung.
Einschluss-/Ausschlusskriterien
Jeder teilweise zahnlose Patient, der mindestens zwei nicht benachbarte, implantatgestützte Einzelkronen benötigte, mindestens 18 Jahre alt war und in der Lage war, eine informierte Einwilligung zu verstehen und zu unterschreiben, wurde auf die Eignung geprüft. Es wurden breite Einschlusskriterien verwendet, einschließlich jeder Art von Knochen, jedem Standort, Rauchern usw. Die Knochenvolumina erlaubten die Platzierung von zwei Implantaten, die mindestens 8 mm lang und 3,75 mm breit waren. Implantate konnten auch in vorherigen post-extraktiven Alveolen oder in augmentiertem Knochen platziert werden, sofern mindestens 3 Monate seit der Extraktion und 6 Monate seit dem Augmentationsverfahren vergangen sind.
Patienten wurden nicht in die Studie aufgenommen, wenn eines der folgenden Ausschlusskriterien vorlag:
- allgemeine Kontraindikationen für die Implantatchirurgie;
- einer Bestrahlung im Kopf- und Halsbereich ausgesetzt;
- immunsupprimierte oder immungeschwächte Patienten;
- behandelt oder in Behandlung mit intravenösen Amino-Bisphosphonaten;
- von unbehandelter Parodontitis betroffen;
- schlechte Mundhygiene und Motivation;
- unkontrollierter Diabetes;
- schwanger oder stillend;
- Substanzmissbrauch;
- psychiatrische Probleme;
- unrealistische Erwartungen;
- akute/chronic Infektion/Entzündung im Bereich der geplanten Implantatplatzierung;
- eine Form der Gewebeaugmentation bei der Implantatplatzierung benötigend;
- Patienten, die an anderen Studien teilnehmen, wenn das vorliegende Protokoll nicht ordnungsgemäß eingehalten werden kann;
- nur zur Implantatplatzierung überwiesen und nicht im behandelnden Zentrum nachverfolgt werden können;
- Extraktionsstellen mit weniger als 3 Monaten Heilung;
- nicht in der Lage, sich zu einem 10-jährigen Nachsorgezeitraum nach der Belastung zu verpflichten.
Die Patienten wurden in drei Gruppen eingeteilt, je nachdem, was sie angaben: Nichtraucher, moderate Raucher (bis zu 10 Zigaretten pro Tag) und starke Raucher (mehr als 10 Zigaretten pro Tag). Die Patienten sollten in vier verschiedenen Zentren rekrutiert und behandelt werden, die ähnliche Verfahren verwendeten, und jedes Zentrum sollte 15 Patienten rekrutieren und behandeln. Es wurde jedoch bald offensichtlich, dass ein Zentrum nicht bereit war, einen Patienten zu rekrutieren. Die drei verbleibenden Zentren waren allesamt Privatpraxen, zwei in Italien (Dr. Marco Tallarico in Rom und Dr. Silvio Mario Meloni in Arzachena) und eines in Albanien (Dr. Etha Xhanari in Tirana).
Die Patienten wurden bewertet, um ihre Eignung für die Studie festzustellen. Voroperative Röntgenaufnahmen wurden für jeden potenziell geeigneten Patienten angefertigt, um die Knochenvolumina an den geplanten Implantatstandorten zu quantifizieren. Patienten mit ausreichenden Knochenvolumina, um zwei nicht benachbarte Einzelimplantate zu erhalten, wurden eingeladen, an der Studie teilzunehmen, und über die Natur der Studie informiert. Nur nachdem sie die Natur der Studie vollständig verstanden hatten, wurden sie gebeten, durch Unterzeichnung einer schriftlichen Einverständniserklärung teilzunehmen. Für Patienten mit mehr als zwei geeigneten Implantatstandorten konnten die Operateure bei der Screening-Untersuchung die Standorte mit ähnlicheren Eigenschaften auswählen. Die ausgewählten Studienimplantatstandorte wurden dann als Nummer 1 und Nummer 2 codiert.
Klinische Verfahren
Etwa 10 Tage vor der Implantation wurden alle Patienten einer professionellen Mundhygiene unterzogen, einschließlich der notwendigen Debridements.
Alle Patienten erhielten eine prophylaktische Antibiotikatherapie: 2 g Amoxicillin 1 Stunde vor dem Eingriff. Patienten mit Penicillinallergie erhielten 600 mg Clindamycin 1 Stunde vor der Implantation. Alle Patienten spülten 1 Minute lang mit einer 0,2%igen Chlorhexidin-Mundspülung vor jedem chirurgischen Eingriff und wurden unter örtlicher Betäubung mit Articain und Adrenalin 1:100.000 behandelt. Nach kreisförmigen oder leicht palatinalen Inzisionen und der Elevation von Vollschichtlappen wurden die beiden nicht benachbarten Implantatstandorte unter prothetischer Anleitung mit einer chirurgischen Schablone vorbereitet. Beide Implantate wurden in derselben chirurgischen Sitzung eingesetzt. Das standardmäßige Implantationsverfahren, wie vom Hersteller empfohlen, wurde angewendet. Bohrer mit zunehmendem Durchmesser wurden verwendet, um die Implantatstandorte mit einer Geschwindigkeit von 800 bis 1000 Umdrehungen pro Minute unter reichlicher Kochsalzspülung vorzubereiten. Die folgende Bohrsequenz wurde verwendet: Locator-Bohrer, 2 mm Bohrer, 3 mm Bohrer, 3,3 mm Bohrer und Profilbohrer für 3,75 mm Implantate. Bei hartem Knochen wurde auch der 3,5 mm Bohrer verwendet, gefolgt, falls notwendig, von der 3,75 mm Knochengewinde. Für die 4,25 mm Implantate wurde dasselbe Verfahren angewendet, wobei der 3,8 mm Bohrer und der Profilbohrer für 4,25 mm Durchmesser-Implantate hinzugefügt wurden, gefolgt, nur bei hartem Knochen, von dem 4,1 mm und, falls notwendig, von dem 4,25 mm Knochengewinde. Die Knochenqualität wurde subjektiv als hart, mittel und weich angegeben und die Implantatlängen und -durchmesser wurden dokumentiert.
Die verwendeten Implantate waren selbstschneidende Ticare Inhex-Implantate (Mozo-Grau, Valladolid, Spanien) mit einer internen konischen Verbindung von 11° und einer prothetischen Indexierung in ihrem apikalen Teil, die eine RBM (Resorbable Blast Media) Titanoberfläche aufweisen. Die Operateure konnten die Implantatlängen (8, 10, 11,5, 13 und 15 mm) und Durchmesser (3,75 und 4,25 mm) entsprechend den klinischen Indikationen und ihren Vorlieben wählen. Die Implantate wurden auf dem Niveau des crestal Knochens platziert, wobei ihr koronaler Teil bündig mit dem umgebenden Knochen war, idealerweise mit einem Drehmoment von 35 bis 45 Ncm. Abdeckschrauben wurden eingesetzt, die Implantate wurden submergiert und die Lappen mit Vicryl 4.0 Nähten geschlossen. Baseline-periapikale Röntgenaufnahmen der Studienimplantate wurden mit der Paralleltechnik angefertigt. Wenn die peri-implantären marginalen Knochenstände nicht lesbar oder schwer zu schätzen waren, wurde eine neue Röntgenaufnahme gemacht.
Ibuprofen 600 mg wurde verschrieben, um zwei bis vier Mal täglich während der Mahlzeiten eingenommen zu werden, solange es erforderlich war. Im Falle einer Allergie oder Magenproblemen wurde stattdessen 1 g Paracetamol verschrieben. Die Patienten wurden angewiesen, 0,12% Chlorhexidin-Mundspülung für eine Minute zweimal täglich für 2 Wochen zu verwenden, eine weiche Diät für eine Woche einzuhalten und das Zähneputzen sowie Trauma an den chirurgischen Stellen zu vermeiden. Die Nähte wurden nach sieben bis zehn Tagen entfernt.
Nach 3 Monaten der submersen Heilung wurden die Implantate freigelegt, manuell auf Stabilität getestet, wobei ein Drehmoment von 10 Ncm erreicht wurde, und es wurden standardmäßige Ticare-Inhex-Heilungsabutments (Mozo-Grau) eingesetzt. Nähte wurden bei Bedarf gelegt.
Zwei Wochen später wurden Abdrücke auf Implantatniveau mit standardmäßigen schraubengehaltenen Ti-care-Inhex-Abdruckkopien (Mozo-Grau), einem Polyether-Abdruckmaterial (ImpregumTM, 3M ESPE, Seefeld, Deutschland) und maßgeschneiderten offenen Abdruckschalen genommen. Heilungsabutments wurden eingesetzt und die Implantate wurden gemäß einem innerhalb der Patienten durchgeführten Studiendesign randomisiert, um entweder ein titangestanztes Standard-Ticare-Inhex-Hex-Titan vorbereitbares Abutment (Mozo-Grau) mit einem Hals von 3 mm Höhe (bearbeitete Gruppe; Abb. 1A-G) oder ein identisches Chrom-Kobalt-Gussabutment, das aus dem vollständig gießbaren Hex-UCLA-Abutment (Mozo-Grau) abgeleitet wurde (Gussgruppe; Abb. 2A-G), zu erhalten, indem der sequenziell nummerierte Umschlag geöffnet wurde, der der Patientenrekrutierungsnummer entspricht. Alle vollständig gegossenen Abutments wurden in einem einzigen spanischen Labor (Laboratorio Viloria, Valladolid, Spanien) mit einer Induktionsgussmaschine (Ally Digital, Manfredi Reddish Stone, Pinerolo, Italien) gegossen. Die Betreiber ließen dann die Abutments in ihrem eigenen Labor vorbereiten. Entweder 4 oder 5 mm Durchmesser-Abutments wurden je nach klinischen Indikationen und Vorlieben des Betreibers verwendet.
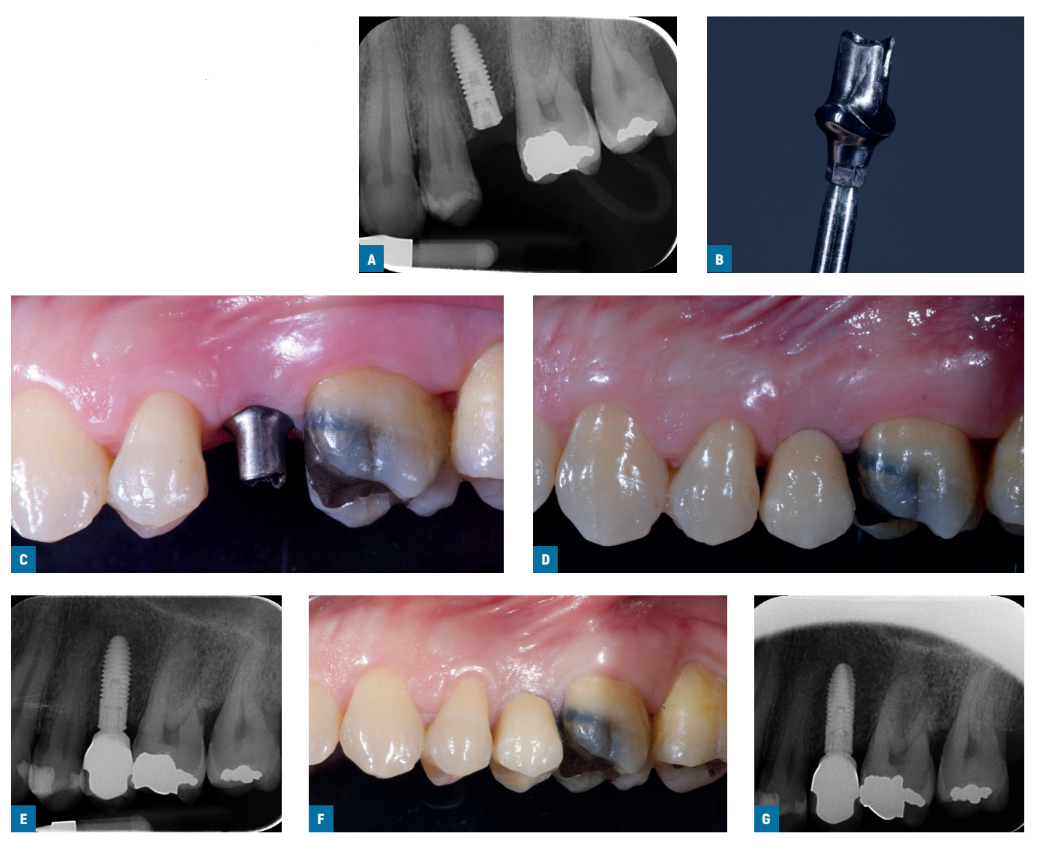
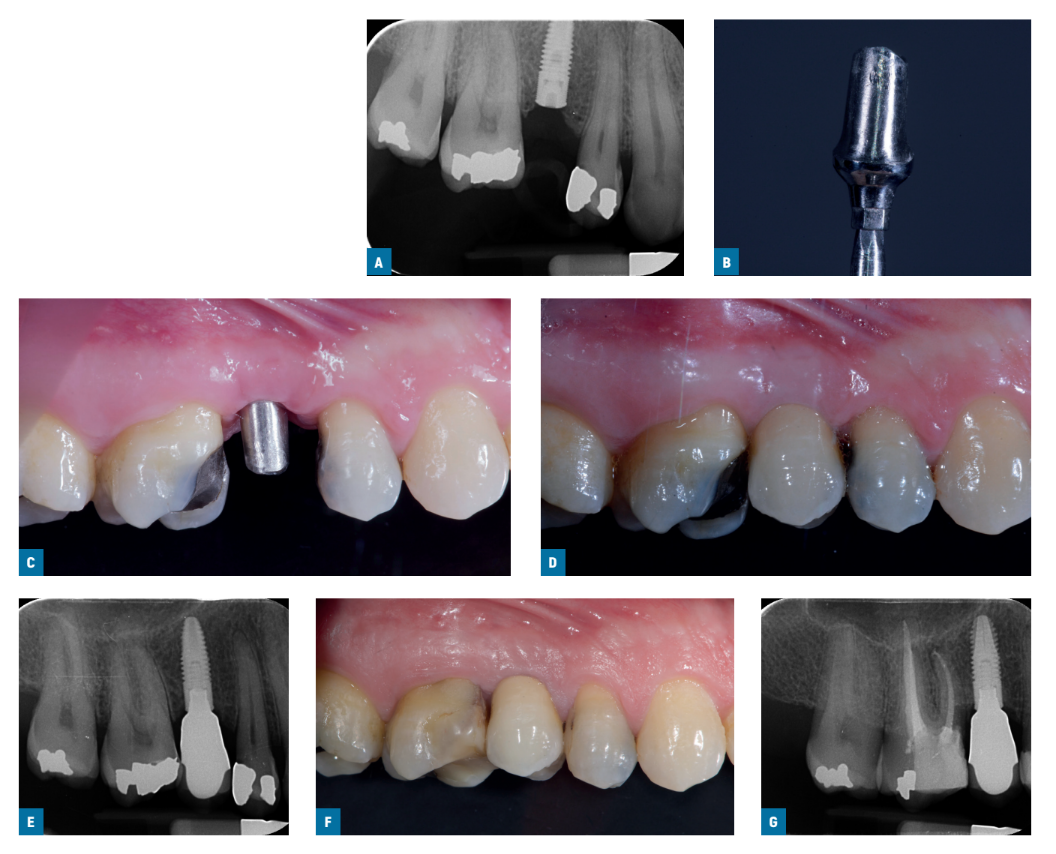
Innerhalb eines Monats, nachdem die Stabilität der einzelnen Implantate getestet wurde, wurden die vorbereiteten Abutments mit einem Drehmoment von 30 Ncm gemäß der zufälligen Zuteilung in die Studienimplantate geschraubt, und definitive zementierte Metallkeramikkronen wurden mit radiopakem provisorischem Zement (ImplaCem Automix, Dentalica, Mailand, Italien) auf die Studienabutments zementiert. Die okklusalen Flächen standen in leichtem Kontakt mit der gegenüberliegenden Dentition. Periapikale Röntgenaufnahmen der Studienimplantate wurden angefertigt. Wenn die peri-implantären marginalen Knochenlevels nicht lesbar waren, wurde eine neue Röntgenaufnahme gemacht. Mundhygieneanweisungen wurden gegeben. Eine Woche nach der initialen Belastung wurde die Okklusion überprüft und die Mundhygiene bei Bedarf verstärkt. Die Patienten wurden in ein Mundhygieneprogramm mit Recall-Besuchen mindestens alle 6 Monate für die gesamte Studiendauer aufgenommen. Die zahnärztliche Okklusion wurde bei jedem Nachsorgetermin bewertet. Nachsorgeuntersuchungen wurden von lokalen blinden Ergebnisbewerten zusammen mit den Hauptbetreuern durchgeführt.
Ergebnismaße
Die Ergebnismaße waren:
- Kronenversagen: Verlust der Krone aufgrund von Implantatversagen oder Austausch der Krone aus beliebigen Gründen.
- Implantatversagen: Implantatmobilität, Entfernung stabiler Implantate, die durch fortschreitenden marginalen Knochenverlust oder Infektion diktiert wird, oder jegliches mechanisches Versagen, das das Implantat unbrauchbar macht, wie z.B. Implantatfraktur oder Deformation der Implantat-Abutment-Verbindung. Die Stabilität einzelner Implantate wurde von lokalen unabhängigen Gutachtern gemessen, die nicht über die Art der Studie informiert waren, indem sie die Schrauben manuell mit einem Drehmoment von 10 Ncm an der Abutment-Verbindung (3 Monate nach der Implantation) und mit einem Drehmoment von 30 Ncm bei der initialen Belastung (Lieferung der definitiven Kronen) anziehen. Nach 1, 3 und 5 Jahren nach der Belastung wurde die Stabilität der Einzelkrone durch Wackeln der Krone mit den Metallgriffen von zwei zahnärztlichen Instrumenten bewertet.
- Alle biologischen oder prothetischen Komplikationen wurden gemeldet.
Änderungen des peri-implantären marginalen Knochenlevels, die anhand digitaler intraoraler Röntgenaufnahmen, die mit der Parallelen Technik bei der Implantation, bei der initialen Belastung (Basislinie), 1, 3 und 5 Jahre nach der Belastung aufgenommen wurden, bewertet wurden. Im Falle von nicht richtig lesbaren Röntgenaufnahmen sollten neue Röntgenaufnahmen gemacht werden. Ein geschulter zentraler Ergebnisbewertet hat die peri-implantären marginalen Knochenlevels mit der Software Image J (National Institutes of Health, Bethesda, Maryland, USA) gemessen. Die Software wurde für jedes einzelne Bild unter Verwendung der bekannten Implantatlänge kalibriert. Falls die gesamte Implantatlänge nicht im Röntgenbild dargestellt war, wurde der Durchmesser am Implantathals zur Kalibrierung verwendet. Messungen des mesialen und distalen Knochenkammlevels, das an jedes Implantat angrenzte, wurden auf die nächstgelegene 0,01 mm genau durchgeführt. Referenzpunkte für die linearen Messungen waren der koronale Rand des Implantathalses und der geschätzte am höchsten gelegene Punkt des Knochen-zu-Implantat-Kontakts. Implantate mit Knochen bis zum koronalen Rand des Implantathalses erhielten den Wert null. Mesiale und distale Messungen jedes Implantats wurden gemittelt und die Mittelwerte auf Gruppenebene berechnet.
Ein unabhängiger Gutachter an jedem Zentrum, der über die durchgeführten Interventionen nicht informiert war, bewertete die Implantatstabilität. Komplikationen wurden vom behandelnden Zahnarzt direkt behandelt und dokumentiert. Ein zentraler Ergebnisgutachter (Dr. Caroline Bolle), der nicht an der Behandlung der Patienten beteiligt war und über den Umfang der Studie nicht informiert war, maß alle peri-implantären marginalen Knochenlevels blind bis zu 3 Jahre nach der Belastung. Die Beurteilung des Knochenlevels 5 Jahre nach der Belastung wurde von Riccardo Visconti durchgeführt. Einer der Kliniker bemerkte, dass gegossene Kobalt-Chrom-Abutments auf Röntgenaufnahmen etwas mehr radiopaque erschienen als bearbeitete Titan-Abutments, jedoch bemerkten die Ergebnisgutachter diesen möglichen Unterschied nicht.
Es wurde keine Stichprobengröße berechnet, da es keine vorherigen Studien zu diesem Thema gibt. Es wurde jedoch beschlossen, nur 60 Patienten (15 Patienten pro Zentrum) einzuschließen, da dies unsere realistische Rekrutierungskapazität über einen Zeitraum von 2 Jahren war. Vier computererstellte, eingeschränkte Randomisierungslisten wurden erstellt. Nur einer der Forscher (Dr. Marco Esposito), der nicht an der Auswahl und Behandlung der Patienten beteiligt war, war über die Randomisierungssequenz informiert und hatte Zugang zu den in seinem passwortgeschützten tragbaren Computer gespeicherten Randomisierungslisten. Die randomisierten Codes waren in nacheinander nummerierten, identischen, undurchsichtigen, versiegelten Umschlägen eingeschlossen. Die Umschläge wurden nacheinander nach der Abformung geöffnet; daher war die Zuteilung der Behandlung für die Forscher, die für die Rekrutierung und Behandlung der Patienten verantwortlich waren, verborgen.
Statistische Analyse
Alle Datenanalysen wurden gemäß einem vorab festgelegten Analyseplan durchgeführt. Der Abutment war die statistische Einheit der Analysen. Ein Zahnmedizinstudent (Riccardo Visconti), der speziell in Statistik ausgebildet wurde, analysierte die Daten, ohne die Gruppenzuordnung zu kennen. Ein Vergleich der Merkmale bei der Implantation zwischen den Gruppen wurde präsentiert. Unterschiede in der Proportion für dichotome Ergebnisse (Kronen-/Implantatfehler und Komplikationen) wurden zwischen den Gruppen mithilfe eines McNemar-Chi-Quadrat-Tests verglichen. Unterschiede zwischen den Gruppen für kontinuierliche Ergebnisse (mittlere marginale Knochenniveauveränderungen) wurden mithilfe eines gepaarten t-Tests verglichen. Vergleiche zwischen den verschiedenen Follow-up-Endpunkten und den Messungen bei Implantation und Belastung (Basislinie) wurden durch gepaarte t-Tests durchgeführt, um Änderungen im mittleren marginalen Knochenniveau für jede Studiengruppe zu erkennen. Ein gemischtes Effektmodell, das die Behandlungsgruppe und das Zentrum als feste Effekte, die radiografischen Knochenlevels bei der Basislinie (Belastung) als Kovariate und den Patienten als zufälligen Effekt verwendete, wurde erstellt, um Änderungen zwischen den Gruppen und Zentren der marginalen Knochenlevels zwischen der Implantatbelastung (Basislinie), 1- und 3-Jahres-Follow-ups zu vergleichen. Unterschiede zwischen den Zentren für dichotome Ergebnisse wurden mithilfe des Chi-Quadrat-Tests oder der Freeman-Halton-Erweiterung des Fisher-Exakt-Tests (wenn die Zellanzahl <5) berechnet. Alle statistischen Vergleiche wurden auf dem Niveau von 0,05 signifikant durchgeführt. Eine modifizierte Intention-to-Treat-Analyse wurde angewendet.
Ergebnisse
Fünfundsechzig Patienten wurden auf ihre Eignung überprüft, aber nur 31 Patienten wurden von den drei teilnehmenden Zentren nacheinander in die Studie aufgenommen. Gründe für den Ausschluss von 34 Patienten waren: Unfähigkeit, sich zu einer 10-jährigen Nachbeobachtung zu verpflichten (12 Patienten), Bedarf an Knochenaugmentation bei der Implantation (neun Patienten); benötigten zwei benachbarte Implantate (acht Patienten); wünschten eine sofortige Belastung (drei Patienten); lehnten die Teilnahme an den Studien ab (zwei Patienten).
Jedes Zentrum sollte 15 Patienten aufnehmen, jedoch gelang es keinem einzigen Zentrum, dieses Ziel zu erreichen, insbesondere: Dr. Tallarico rekrutierte 13 Patienten, Dr. Meloni fünf Patienten und Dr. Xhanari 13 Patienten.
Leider brachen fünf Patienten nach der Implantation, aber vor der Randomisierung und Belastung aus folgenden Gründen ab:
- Patient #2 (Roma Zentrum) starb sechs Wochen nach der Implantation an einem Herzinfarkt
- Patient #3 (Roma Zentrum) weigerte sich, die Behandlung aufgrund von Familienproblemen und dann wegen COVID-19 fortzusetzen.
- Patient #5 (Roma Zentrum) wurde zwei Monate nach der Implantation mit Brustkrebs diagnostiziert, sie stellte die zahnärztliche Behandlung zuerst für die Krebsbehandlung ein und dann aus Angst vor COVID-19.
- Patient #11 (Roma Zentrum) verlor Implantat #26 eine Woche nach der zweiten Operationsphase, aber vor der zufälligen Zuteilung bei der Abformung. Leider bevorzugte der Patient, seine Behandlung mit einer teilweisen festen Prothese auf natürlichen Zähnen (#25 bis #27) abzuschließen und ein neues Implantat zu vermeiden.
- Patient #3 (Arzachena Zentrum) zog drei Monate nach der Implantation nach Panama um.
Nach der Randomisierung und genauer gesagt beim 5-Jahres-Nachuntersuchung traten fünf Abbrüche auf:
- Patient #6 (Roma Zentrum) zog nach der 1-Jahres-Nachuntersuchung in ein anderes Land.
- Patient #4 (Tirana Zentrum) zog nach der 2-Jahres-Nachuntersuchung in ein anderes Land.
- Patient #9 (Tirana Zentrum) zog vor der 1-Jahres-Nachuntersuchung in ein anderes Land.
- Patient #10 (Tirana Zentrum) zog nach der 3-Jahres-Nachuntersuchung in ein anderes Land.
- Patient #13 (Roma Zentrum) wurde nach der 3-Jahres-Nachuntersuchung unerreichbar.
Die folgenden Protokollabweichungen wurden aufgezeichnet:
Zahnärzte verabreichten postoperativ 600 mg Ibuprofen anstelle von 400 mg gemäß Protokoll. Die Patienten #4, #7, #9, #12 (Roma Zentrum) erhielten zwei benachbarte Implantate, was gemäß Protokoll nicht hätte sein dürfen.
Die periapikalen Röntgenaufnahmen von Patient #6 (Roma Zentrum) bei der Implantation beider Implantate gingen verloren. Bei Patient #2 (Arzachena Zentrum) wurde das Studienimplantat 45 (Gussgruppe) unter derselben Prothese mit dem Implantat in Position 46 verbunden, welches nicht Teil der Studie war.
Patient #8 (Tirana-Zentrum) wurden die periapikalen Röntgenaufnahmen bei der Implantation beider Implantate verloren. Bei Patient #3 (Tirana-Zentrum) wurde die Krone nach einer Mucositis, die durch Zementretention verursacht wurde, neu angefertigt und schraubengehalten, anstatt zementiert zu werden.
Die Patienten wurden von April 2017 bis Januar 2019 rekrutiert und behandelt. Die Nachbeobachtung aller verbleibenden Patienten betrug 5 Jahre nach der Implantatbelastung.
Die wichtigsten Patientenmerkmale der 26 Patienten, deren Implantate zufällig zugewiesen wurden, waren: 15 Frauen und 11 Männer, ein Durchschnittsalter von 45 Jahren (im Alter von 21 bis 83), 22 Nichtraucher und vier Raucher, die bis zu 10 Zigaretten pro Tag rauchten.
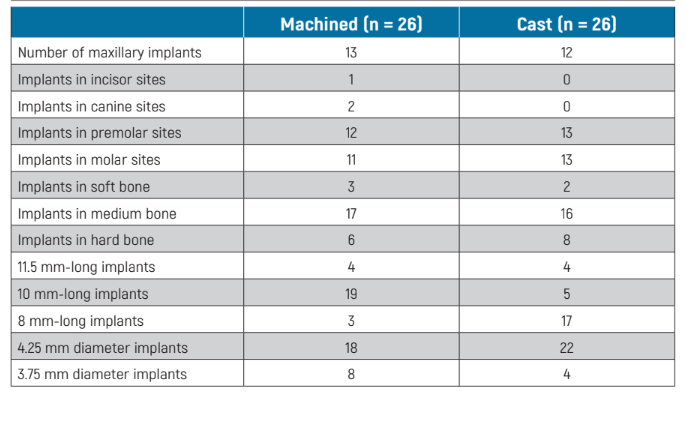
Die wichtigsten Basismerkmale der tatsächlich randomisierten Implantate sind in Tabelle 1 dargestellt. Es gab keine offensichtlichen signifikanten Ungleichgewichte zwischen den beiden Gruppen, mit der möglichen Ausnahme von mehr 10 mm langen Implantaten in der bearbeiteten Gruppe und mehr 8 mm langen Implantaten in der gegossenen Gruppe.
Prothesenfehler: drei Kronen der Gussgruppe fielen aus, während keine der gefrästen Gruppe ausfiel. Der Unterschied war statistisch nicht signifikant (Unterschied in den Anteilen = 0,143 95% CI nicht geschätzt, McNemar-Test P = 0,248). Eine zementierte Krone auf einem Gussabutment (#46) bei Patient #3 (Tirana) wurde durch eine schraubengehaltene Krone ersetzt, da das Implantat 1 Monat nach der Belastung aufgrund von Zementretention von peri-implantärer Mukositis betroffen war. Patient #5 (Arzachena) erschien in der Klinik und hielt das Implantat, das in Position #15 mit seiner eigenen Krone platziert war, 17 Monate nach der Belastung in der Hand. Patient #2 (Rom) hatte sein Implantat 4 Jahre und 6 Monate nach der Belastung aufgrund von wiederkehrender peri-implantärer Entzündung entfernt.
Implantatfehler: zwei Implantate aus der Gussgruppe fielen aus (siehe oben) im Vergleich zu keinem aus der Maschinengruppe. Der Unterschied war statistisch nicht signifikant (Unterschied in den Anteilen = 0,095; 95% CI nicht geschätzt, McNemar-Test P = 0,480).
Darüber hinaus fielen zwei Implantate vor der Randomisierung aus:
- Patient #7 (Tirana): während der Operation wurde Implantat #24 zu nah am benachbarten Zahn platziert. Es wurde sofort entfernt und nach 2 Monaten ersetzt. Der Patient blieb in der Studie.
- Patient #11 (Roma): Implantat #26 versagte 1 Woche nach der zweiten Operationsstufe. Der Patient bevorzugte eine traditionelle festsitzende prothetische Lösung auf natürlichen Zähnen, um ein neues Implantat zu vermeiden, und schied daher aus der Studie aus.
Komplikationen: drei Komplikationen traten in der Gussgruppe auf, im Vergleich zu einer in der gefrästen Gruppe, der Unterschied war statistisch nicht signifikant (Unterschied in den Anteilen = 0,095; 95% CI -0,077 bis 0,259, McNemar-Test P = 0,480). Die Komplikationen in der Gussgruppe (Patient #3, Tirana) bestanden in einer peri-implantären Mukositis, die #46 betraf, 1 Monat nach der Belastung, verursacht durch Zementretention. Sie wurde behoben, indem die Krone von zementiert auf schraubengehalten geändert wurde. Patient #12 (Roma) war von einem kleinen Keramikabplatzung am Rand der Krone betroffen, die beim 3-Jahres-Nachsorgeuntersuchung festgestellt wurde und mit etwas Polieren behandelt wurde. Patient #2 (Roma) war von einer Peri-Implantitis mit wiederholten Abszessen betroffen, die etwa alle zwei Monate ab dem vierten Jahr in Funktion auftraten, erfolglos mit systemischen Antibiotika und Debridement behandelt.
Die Komplikation in der bearbeiteten Gruppe (Patient #1 Roma) war ein geringfügiges Keramiksplissen am Rand der Krone, das beim 1-Jahres-Nachsorgebesuch festgestellt wurde und keine Behandlung erforderte.
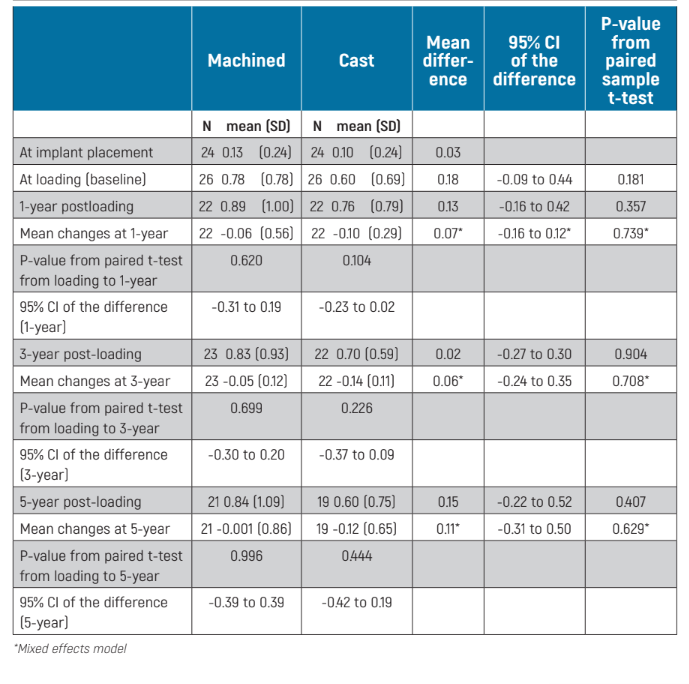
Änderungen des peri-implantären marginalen Knochenlevels konnten an allen Implantatoberflächen der periapikalen Röntgenaufnahmen gemessen werden. Es gab keine statistisch signifikanten Unterschiede bei den Knochenlevels zu den Zeitpunkten der Belastung (Basislinie), 1-, 3- und 5-Jahre nach der Belastung zwischen den beiden Gruppen (Tabelle 2). Beide Gruppen verloren allmählich marginalen peri-implantären Knochen, was statistisch signifikant war (P = 0.001 für bearbeitete Abutments und <0.001 für gegossene Abutments), jedoch nicht von der Implantatbelastung (Basislinie): P = 0.699 für bearbeitete Abutments und P = 0.226 für gegossene Abutments (Tabelle 2). Fünf Jahre nach der Belastung verloren Patienten mit bearbeiteten Abutments -0.76 ± 1.09 mm im Vergleich zu -0.56 ± 0.77 mm für gegossene Abutments, seit der Implantatplatzierung, ohne statistisch signifikante Unterschiede zwischen den beiden Gruppen (mittlere Differenz -0.19 mm; 95% CI -0.54 bis 0.25; P = 0.454). Während von der Implantatbelastung (Basislinie) verloren Patienten mit bearbeiteten Abutments fünf Jahre nach der Belastung -0.001 ± 0.86 mm im Vergleich zu -0.12 ± 0.65 mm für gegossene Abutments, wobei der Unterschied zwischen den Gruppen nicht statistisch signifikant war (mittlere Differenz 0.11 mm; 95% CI –0.31 bis 0.50, gemischtes Effekte-Modell P = 0.629; Tabelle 2).
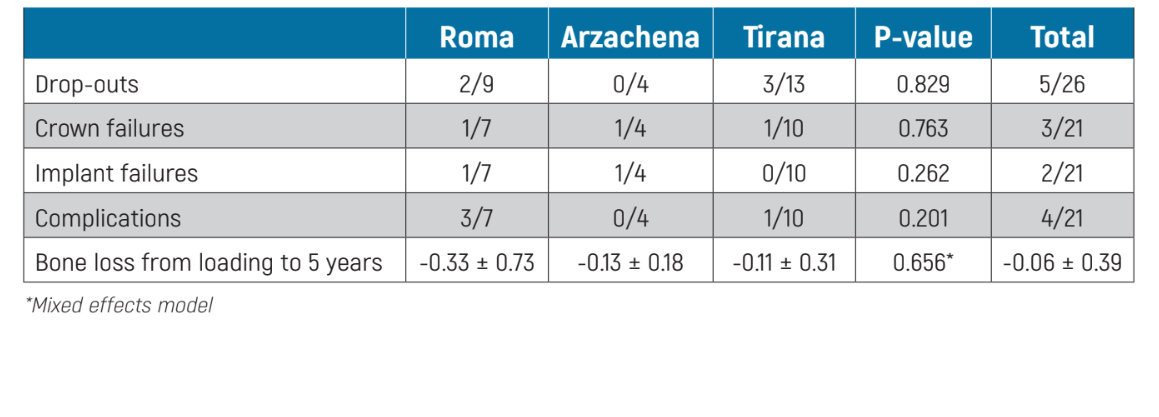
Vergleich zwischen den Zentren: Es gab keine Unterschiede bei den Ergebnissen zwischen den drei Zentren (Tabelle 3).
Diskussion
Diese Studie wurde entworfen, um einige vorläufige Daten darüber zu erhalten, ob es ratsamer wäre, maschinell gefertigte oder gegossene Abutments zu verwenden, mit dem Ziel, mögliche bakterielle Undichtigkeiten an der Implantat-Abutment-Verbindung mit einer internen Verbindung zu reduzieren, um Knochenverlust und das Risiko einer peri-implantären Entzündung zu minimieren. Unsere vorläufigen Ergebnisse basierend auf einer kleinen Studienpopulation deuten auf sehr ähnliche klinische mittelfristige Ergebnisse für beide Arten von Abutments hin. Offensichtlich müssen unsere vorläufigen Ergebnisse durch längere Nachuntersuchungen (mindestens 10 Jahre in Funktion) und durch weitere Studien mit größeren Stichprobengrößen bestätigt werden.
Es ist schwierig, die aktuellen Ergebnisse mit denen anderer ähnlicher RCTs zu vergleichen, da es keine anderen Studien gibt, die diese Hypothese testen.
Die Hauptbeschränkungen der vorliegenden Studie sind die kleine Stichprobengröße, die verlorenen Röntgenaufnahmen, die die Stichprobengröße für die radiografische Bewertung weiter reduzierten, und die begrenzte Dauer dieser Studie. Leider wurde die geplante Stichprobengröße nicht erreicht, da ein Zentrum keine Daten bereitstellte und die drei verbleibenden Zentren nicht die zuvor vereinbarte Anzahl von Patienten rekrutierten. Darüber hinaus starben einige Patienten oder hatten Implantatversagen nach der Implantation, aber bevor sie randomisiert wurden, und schließlich beeinträchtigten auch Reisebeschränkungen, die durch die COVID-19-Pandemie auferlegt wurden, die Anzahl der Patienten, die an der 1-Jahres-Nachuntersuchung teilnehmen konnten, obwohl zwei Patienten zur 3-Jahres-Nachuntersuchung wieder erschienen.
Wenn Daten aus anderen RCTs verfügbar sind, könnte es möglich sein, die vorliegenden Daten mit denen ähnlicher Studien in Meta-Analysen zu kombinieren, um größere Stichprobengrößen zu erhalten und eine genauere Schätzung möglicher Unterschiede, falls vorhanden, zu erhalten. In Bezug auf die Dauer der Nachbeobachtung wird gehofft, dass alle Zentren diese Kohorten von Patienten bis zur 10-Jahres-Nachbeobachtung weiterhin überwachen, da, falls Unterschiede zwischen den beiden Abutmenttypen bestehen, diese möglicherweise erst nach mehreren Jahren in Funktion auftreten.
Beide Abutments wurden unter realen klinischen Bedingungen bewertet und die Einschlusskriterien für Patienten waren recht breit, daher können die Ergebnisse der vorliegenden Untersuchung mit Zuversicht auf eine breitere Population mit ähnlichen Eigenschaften verallgemeinert werden. Darüber hinaus ergaben die in vitro-Daten, die in einer früheren Veröffentlichung dieser Studie gewonnen wurden, keine Unterschiede in der Passgenauigkeit der gegossenen und bearbeiteten Abutments. Diese Ergebnisse stimmten gut mit den Ergebnissen früherer in vitro-Studien überein und passen gut zu den klinischen Beobachtungen der vorliegenden Studie.
Schlussfolgerungen
Die vorliegenden klinischen Daten deuten darauf hin, dass bis zu 5 Jahre nach der Belastung die Prognose von Implantaten nicht durch die Verwendung von gefrästen oder gegossenen Abutments beeinflusst wird. Daher können Zahnärzte wählen, was sie bevorzugen. Diese vorläufigen Ergebnisse müssen jedoch durch größere Studien mit Nachuntersuchungen von mindestens 10 Jahren bestätigt werden.
Marco Tallarico, Katia Greco, Riccardo Federico Visconti, Erta Xhanari, Silvio Mario Meloni, Marco Esposito
Literaturverzeichnis
- Esposito M, Maghaireh H, Pistilli R, Grusovin MG, Lee ST, et al. Zahnimplantate mit internen versus externen Verbindungen: 10-Jahres-Ergebnisse nach der Belastung aus einer pragmatischen multizentrischen randomisierten kontrollierten Studie. Klinische Studien in der Zahnheilkunde. 2020;2:5-19.
- Kano SC, Binon PP, Curtis DA. Ein Klassifikationssystem zur Messung des Mikrospalts zwischen Implantat und Abutment. Int J Oral Maxillofac Implants. 2007;22(6):879-85.
- do Nascimento C, Barbosa RE, Issa JP, Watanabe E, Ito IY, et al. Bakterielle Undichtigkeiten entlang der Implantat-Abutment-Schnittstelle von vorgefertigten oder gegossenen Komponenten. Int J Oral Maxillofac Surg. 2008;37(2):177-80.
- do Nascimento C, Barbosa RE, Issa JP, Watanabe E, Ito IY, et al. Verwendung der Checkerboard-DNA-DNA-Hybridisierung zur Bewertung der internen Kontamination von Zahnimplantaten und Vergleich der bakteriellen Undichtigkeiten mit gegossenen oder vorgefertigten Abutments. Clin Oral Implants Res. 2009;20(6):571-7.
- Malaguti G, Denti L, Bassoli E, Franchi I, Bortolini S, et al. Dimensionale Toleranzen und Montagegenauigkeit von Zahnimplantaten und gefrästen versus gegossenen Abutments. Clin Implant Dent Relat Res. 2011;13(2):134-40.
- Atzenia E, Bassolib E, Dentib L, Gattob A, Iulianoa L, et al. Toleranzanalyse für gegossene vs. gefräste Zahnimplantate. Procedia CIRP 33. 2015;263-8.
- Esposito M, Aparicio C, Xhanari E, Meloni SM, Bolle C, et al. Gefräste versus gegossene Abutments für Zahnimplantate: eine 1-jährige multizentrische randomisierte kontrollierte Studie bei einzelnen Kronen zur Bewertung der marginalen Dichtfähigkeit und Ergebnisse. Klinische Studien in der Zahnheilkunde. 2021;3:19-31.
- Xhanari E, Tallarico M, Bolle C, Buti J, Meloni SM, et al. Gefräste versus gegossene Abutments für einzelne Zahnimplantate: eine 3-jährige multizentrische randomisierte kontrollierte Studie innerhalb der Patienten. Klinische Studien in der Zahnheilkunde. 2023;5:5-16.
