Behandlung der durch Prothesen induzierten fibrösen Hyperplasie mit Kohlenstoffdioxidlaser
Maschinenübersetzung
Der Originalartikel ist in EN Sprache (Link zum Lesen) geschrieben.
Zusammenfassung
Prothesenbedingte fibröse Hyperplasie ist ein adaptives Wachstum, das über den Weichgeweben des vestibulären Sulcus lokalisiert ist und durch chronische Reizung von schlecht angepassten Prothesen verursacht wird. Die hämostatische Kapazität des Kohlendioxidlasers wird weit verbreitet als nützliches Instrument für die orale Chirurgie beschrieben. Ziel dieses Artikels ist es, einen Fall einer großen prothesenbedingten fibrösen Hyperplasie bei einem Patienten mit antithrombotischer Medikation zu präsentieren, der die Nützlichkeit des Kohlendioxidlasers zur Behandlung dieser Läsion demonstriert. Ein Exzisionsverfahren wurde mit dem Kohlendioxidlaser und zusätzlicher Vestibuloplastik unter lokaler Anästhesie durchgeführt. Nach drei Wochen war die Wundheilung ohne Komplikationen abgeschlossen. Es wurden keine Komplikationen wie Blutungen, Schmerzen, Schwellungen oder Infektionen aufgezeichnet. Ein Jahr nach der Behandlung war der Patient frei von Rezidiven. Der Einsatz von Kohlendioxidlasern könnte bei der Exzision dieser Art von Pathologie sehr nützlich sein.
Einleitung
Prothesenbedingte fibröse Hyperplasie (Epulis fissuratum) ist ein adaptives Wachstum, das über den Weichgeweben des vestibulären Sulcus lokalisiert ist und durch chronische Reizung von schlecht angepassten Prothesen mit variablen Graden von Hypertrophie und Hyperplasie verursacht wird. Der Begriff Epulis, der erstmals von Virchow verwendet wurde und „über dem Zahnfleisch“ bedeutet, ist für diese Läsionen nicht geeignet, da die betroffene Mukosa die orale Mukosa des vestibulären Sulcus und nicht die gingivale Mukosa ist. Andererseits bezieht sich der Begriff Epulis nur auf den Standort. In dieser Hinsicht stimmen wir mit einigen Autoren überein, die es vorziehen, diese Läsionen als prothesenbedingte fibröse Hyperplasie zu bezeichnen.
Klinisch präsentiert sich diese adaptive Läsion als eine erhabene sessile Läsion in Form von Falten, mit einer glatten Oberfläche und normaler Schleimhautfärbung. Je nach Intensität des Traumas kann die Oberfläche ulzeriert werden. Die definitive Behandlung besteht aus Exzision mit entsprechender prothetischer Rekonstruktion. Rückfälle sind selten, solange die Traumaquellen und/oder die Gewohnheiten des Patienten beseitigt werden und die entsprechende prothetische Rehabilitation bereitgestellt wird. In modernen Gesellschaften gibt es eine zunehmende Zahl älterer Patienten, die mit antithrombotischer Therapie behandelt werden, insbesondere solche mit häufigen systemischen Erkrankungen wie Herz-Kreislauf-Erkrankungen. In diesem Zusammenhang steigt das Risiko von Blutungen bei zahnärztlichen chirurgischen Eingriffen.
Hochleistungs-Laser gehören zu den größten technologischen Fortschritten im Bereich der Zahnmedizin. 1989 wurde der erste Laser, der speziell für den Einsatz in der Zahnmedizin entwickelt wurde, ein Kohlendioxid (CO2)-Laser, eingeführt. Der CO2-Laser emittiert Energie mit einer Wellenlänge von 10,6 µm im Infrarotbereich, die von Wasser absorbiert wird. Der hohe Wassergehalt der oralen Weichgewebe macht diesen Laser zu einem nützlichen Werkzeug in der oralen Weichgewebschirurgie mit vielen Vorteilen gegenüber der konventionellen Chirurgie, einschließlich bequemer Schleimhautentfernung, hoher Präzision bei der Gewebeschädigung, hervorragender Hämostase mit einem blutlosen Feld und ohne Notwendigkeit für Nähte. Darüber hinaus minimieren die kontaktlose Chirurgie und die bakteriziden Eigenschaften des Laserstrahls die Möglichkeit von postoperativen Infektionen, Schmerzen und Ödemen. Die hämostatische Kapazität des CO2-Lasers wird weit verbreitet beschrieben und ist ein nützliches Instrument für die orale Chirurgie bei Patienten, die unter Blutstörungen leiden. Ziel dieses Artikels ist es, die Nützlichkeit des CO2-Lasers bei der Behandlung einer durch eine Oberkieferprothese induzierten fibrösen Hyperplasie bei einem Patienten mit antithrombotischer Therapie darzustellen.
Fallbericht
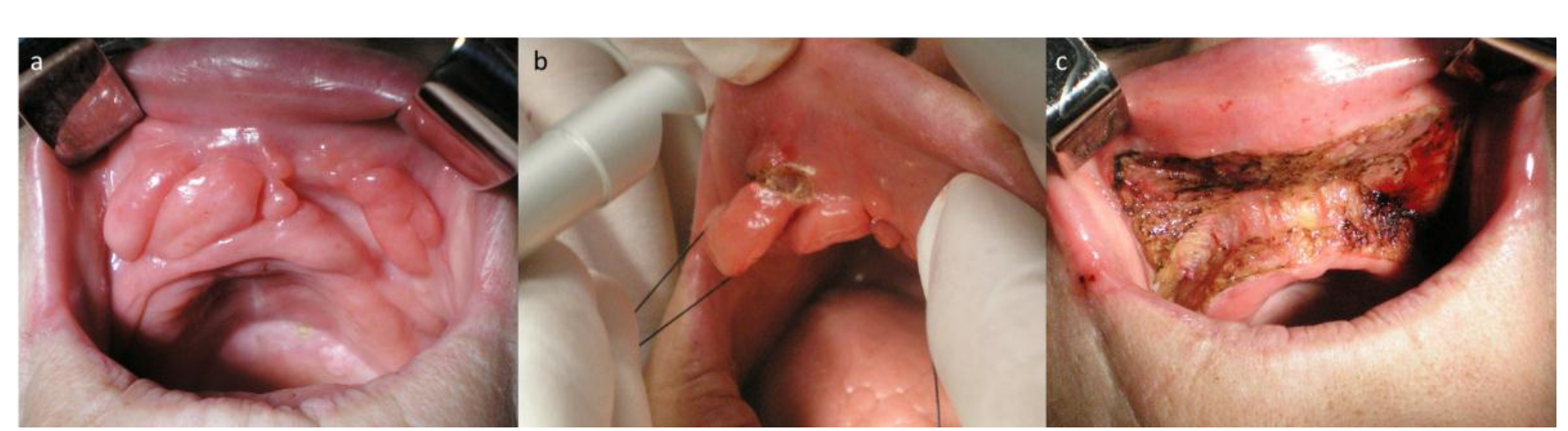
Eine 56-jährige Frau wurde zur Abteilung für orale Medizin überwiesen, um eine Läsion im Oberkiefer zu bewerten. Sie berichtete von einer Vergrößerung des Oberkiefers mit einer Entwicklung von sechs Monaten und in den letzten Monat über oralen Unbehagen. Die Patientin hatte eine Vorgeschichte von arterieller Hypertonie und kongestiver Herzinsuffizienz seit 10 bzw. 3 Jahren. Die gewohnte Medikation umfasste Ticlopidin 250 mg zweimal täglich und Captopril 25 mg. Bei der oralen Untersuchung wurde eine fibröse Masse von 6 x 3 cm, mit mehreren Falten, fest und mit normaler Schleimhautfärbung im vestibulären Sulcus des Oberkiefers festgestellt (Abb. 1). Sie trug schlecht sitzende obere und untere Prothesen. Es gab keine zervikale oder submandibuläre Adenopathie. Eine vorläufige Diagnose einer protheseninduzierten fibrösen Hyperplasie wurde gestellt. Das vollständige Blutbild, die Gerinnungstests und die allgemeine Biochemie lagen im normalen Bereich mit einem INR von 3,1. Der Blutdruck wurde vor der Operation gemessen (diastolisch 90 mmHg und systolisch 132 mmHg). Sie hatte ihre Medikation mit Zustimmung des Arztes nicht für die Operation abgesetzt. Diese Läsion wurde unter örtlicher Betäubung mit einem CO2-Laser (DEKA™ Smart US20D, Florenz, Italien) behandelt, wobei der Strahl für den mukosalen Schnitt fokussiert wurde (Abb. 2),
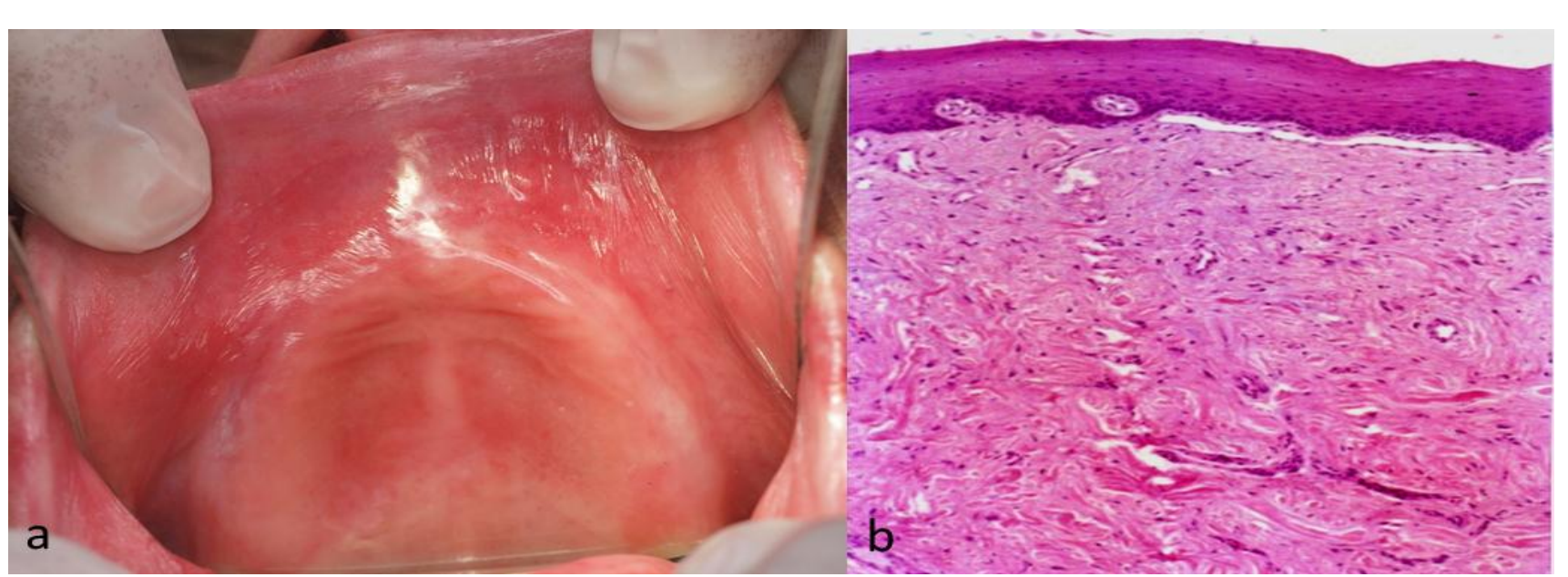
im Pulsmodus (50Hz), 4,5 W Leistung, 1 mm Spot, PD 573,25 W/cm2, Fluenz 11,46 J/cm2 und Defokalisierung für die Gewebe-Koagulation im Dauerbetrieb, 7W Leistung, 2mm Spot, PD 222,93W/cm2 und Fluenz 222,93J/cm2. Übliche Sicherheitsvorkehrungen zum Schutz des Bedieners, des Patienten und des Assistenten wurden befolgt. Zusätzlich zur Exzision der prothesenausgelösten fibrösen Hyperplasie führten wir eine Vestibuloplastik durch, um eine einheitliche Sulcus-Tiefe aufrechtzuerhalten (Abb. 3). Unmittelbar nach der Operation wurde die alte Prothese mit einem Gewebe-Conditioner (Viscogel, DENTSPLY®, Konstanz, Deutschland) neu ausgekleidet. Es wurden keine Nähte verwendet und die Wunde durfte sekundär heilen. Paracetamol 1g in 8-Stunden-Intervallen über 3 Tage und 0,12% Chlorhexidin Mundspülungen wurden verschrieben. Die excidierten Gewebe wurden zur routinemäßigen histologischen Untersuchung mit dem Hinweis auf eine CO2-Laserexzision eingereicht. Nach drei Wochen war die Wundheilung ohne Komplikationen abgeschlossen (Abb. 4). Der Patient berichtete nicht über postoperative Schmerzen oder Schwellungen. Der histopathologische Bericht ergab „fibröses Gewebe mit einigen entzündlichen Zellinfiltraten, begrenzt durch ein mehrschichtiges Epithel mit Akantos, was eine prothesenausgelöste fibröse Hyperplasie bestätigt (Abb. 5). Eine angemessene neue prothetische Rehabilitation wurde dann bereitgestellt. Der Patient hatte nach einem Monat und dann ein Jahr später Termine, die keine Anzeichen einer Rückkehr zeigten.
Diskussion
Die meisten durch Prothesen induzierten fibrösen Hyperplasien treten im vorderen Bereich der oberen oder unteren Kiefer auf. Mehr als 60 % haben eine vielfache Präsentation, wie in unserem Fall beobachtet wurde. Sie sind häufiger bei Frauen und im fortgeschrittenen Alter.
Die chirurgische Exzision ist die definitive Behandlung der durch Prothesen induzierten fibrösen Hyperplasie, immer mit entsprechender prothetischer Rekonstruktion. Die Behandlung erfolgt in der Regel mit konventioneller chirurgischer Exzision unter Verwendung eines Skalpells. Andere Behandlungsmodalitäten könnten verwendet werden, wie Laser, Elektrotom oder Kryochirurgie mit flüssigem Stickstoff. Das Elektrotom ist jedoch mit einem erhöhten thermischen Denaturierungseffekt verbunden und kann eine gewisse Elektro-Kontraktibilität des darunterliegenden Muskelgewebes verursachen. Die Kryochirurgie kann an Präzision beim Schneiden mangeln. Der CO2-Laser könnte ein nützliches Werkzeug in dieser Art von Chirurgie sein, da er eine hohe Schneidpräzision und die Einzigartigkeit seiner kontaktlosen Technik bietet, die das Risiko von Infektionen und die Sterilisation der chirurgischen Wunde verringert. Einer der Hauptvorteile gegenüber konventionellen Operationen ist eine ausgezeichnete Hämostase. Aus diesen Gründen ist keine Naht erforderlich, und die Wunde kann durch sekundäre Absicht heilen. Wie der Patient, der in diesem Artikel vorgestellt wird, sind viele ältere Patienten mit antithrombotischen Medikamenten behandelt. Wie die aktuellen Richtlinien vorschlagen, bevorzugten der Patient und der Kardiologe, diese Medikation während der oralen Chirurgie nicht auszusetzen.
In den letzten Jahren hat sich die Laser-Hämostase als Alternative zu konventionellen Techniken etabliert. Gáspár & Szabó, 1989, fanden keine signifikanten Unterschiede zwischen der Gruppe von Patienten mit hämorrhagischer Diathese und Kontrollpatienten hinsichtlich der Operationsdauer, des Blutungsgrades sowie der Wundheilung und Komplikationen. Die Autoren schließen daraus, dass der CO2-Laser mit hoher Energie sich aufgrund seiner hervorragenden hämostatischen Wirkung gut im Bereich der oralen Chirurgie anwenden lässt. In unserem Fall beobachteten wir eine gute Blutungs Kontrolle. Wir denken, dass der CO2-Laser eine wertvolle Hilfe bei der Behandlung dieser Patienten ist. Blutgefäße mit einem Durchmesser von weniger als 0,5 mm werden spontan verschlossen, was eine ausgezeichnete Sicht (blutfreies Operationsfeld) und Präzision beim Dissektion durch die Gewebeschichten ermöglicht. Im Vergleich zur Skalpellchirurgie bildet sich ein Koagulum aus denaturiertem Kollagen auf der Oberfläche, und durch die Lasersterilisation der Wunde wird die akute Entzündungsreaktion verzögert und minimal, mit wenigen Myofibroblasten und somit wenig Wundkontraktion.
Zusätzliche und wichtige Vorteile von Lasern, wie wir in unserem Fall beobachtet haben, sind minimale postoperative Beschwerden wie Schmerzen, Infektionen und Ödeme. Angesichts der Größe der hier präsentierten Läsion ist bemerkenswert, dass während der operativen und postoperativen Phase keine Schmerzen auftraten. Dies ist ein wichtiger Vorteil der Laserbehandlung, der von vielen Autoren berichtet wird. Pogrel et al., 1990, führten diese Schmerzlinderung darauf zurück, dass die entzündliche Reaktion, die mit der Anwendung des CO2-Lasers verbunden ist, verringert wird, da das Abdichten von Blut- und Lymphgefäßen erfolgt, wodurch das Austreten von Flüssigkeiten, die für Entzündungen und Schmerzen verantwortlich sind, verhindert wird. Darüber hinaus bewirkt die Laserbestrahlung das Abdichten der Nervenenden im chirurgischen Kontaktbereich, und die denaturierte Kollagenschicht, die sich an der Oberfläche der chirurgischen Wunde bildet, dient dazu, sie von den oralen Flüssigkeiten zu isolieren. Bei sekundärer Wundheilung ist die Reepithelisierung jedoch verzögert, und die Wunden benötigen länger, um sich wieder zu epithalisieren. Der Heilungsprozess war nach drei Wochen mit anatomischer Sulcus-Integrität abgeschlossen. Rückfälle sind selten, solange die Traumaquellen und/oder die Gewohnheiten des Patienten beseitigt werden und die geeignete prothetische Rekonstruktion bereitgestellt wird.
In dieser Ansicht betrachten wir, dass die CO2-Laserexzision mit der Konstruktion neuer Prothesen die beste Behandlung für diese Patienten ist. Der CO2-Laser entfernte diese umfangreiche Läsion effektiv und hielt die Blutung während des chirurgischen Eingriffs und der postoperative Phase unter Kontrolle. Keng & Loh, 1992, beobachteten bei 20 Patienten, die einer Epulis fissuratum CO2-Laserexzision unterzogen wurden, eine Blutungskontrolle bei den meisten Patienten, ohne Blutungen in der postoperativen Phase, sowie eine bemerkenswerte Abwesenheit von Schmerzen und Infektionen. Tuncer et al., 2010, beobachteten, dass der CO2-Laser ein effektives Instrument für Exzisionsbiopsien von Weichgewebe mit minimalen intraoperativen und postoperativen Komplikationen und guter Schmerzkontrolle im Vergleich zur Skalpellchirurgie war.
Fazit
Angesichts der intrinsischen Qualitäten des CO2-Lasers bei der Anwendung in der oralen Gewebeschirurgie könnte diese Behandlungsoption bei prothesenbedingter fibröser Hyperplasie sehr nützlich sein, insbesondere bei Patienten mit hämorrhagischer Diathese oder antithrombotischer Therapie.
Luís Silva Monteiro, João Mouzinho, Marco André Martins
Referenzen
- Tamarit-Borrás M, Delgado-Molina E, Berini-Aytés L, Gay-Escoda C. Entfernung von hyperplastischen Läsionen der Mundhöhle. Eine retrospektive Studie von 128 Fällen. Med Oral Patol Oral Cir Bucal 2005;10(2):151-62.
- Regezi JA, Sciubba JJ, Jordan R. Oralpathologie. Klinisch-pathologische Korrelationen. 5. Auflage, Saunders: 2008.
- Niccoli-Filho W, Neves AC, Penna LP, Seraidarian PI, Riva R. Entfernung von Epulis fissuratum in Verbindung mit Vestibuloplastik mit Kohlendioxidlaser. Lasers Med Sci 1999;14:203-6.
- van Diermen DE, Aartman IH, Baart JA, Hoogstraten J, van der Waal I. Zahnärztliche Behandlung von Patienten, die antithrombotische Medikamente einnehmen: kritische Bewertung bestehender Richtlinien. Oral Surg Oral Med Oral Pathol Oral Radiol Endod 2009;107(5):616-24.
- Frame J. Jüngste Fortschritte mit dem CO2-Laser in der Oralchirurgie. Int Con Ser 2003;1248:3-7.
- Keng SB, Loh HS. Die Behandlung von Epulis fissuratum der Mundhöhle durch CO2-Laserchirurgie. J Clin Laser Med Surg 1992;10(4):303-6.
- Tuncer I, Ozçakir-Tomruk C, Sencift K, Cöloğlu S. Vergleich von konventioneller Chirurgie und CO2-Laser bei intraoralen Weichgewebspathologien und Bewertung des kollateralen thermischen Schadens. Photomed Laser Surg 2010;28(1):75-9.
- Gama SK, de Araújo TM, Pinheiro AL. Vorteile der Verwendung des CO2-Lasers in der Kieferorthopädie. Lasers Med Sci 2008;23(4):459-65.
- Gáspár L, Szabó G. Bedeutung des hämostatischen Effekts von Lasern in der Oralchirurgie. Orv Hetil 1989;130(41):2207-10.
- Argüero-González M, España-Tost JA, Velasco-Vivancos V, Gay-Escoda C. Hereditäre hämorrhagische Teleangiektasie (Rendu-Osler-Weber-Krankheit). Präsentation eines Falls. Odontología 1994:2:15-22.
- España JA, Velasco V, Gay-Escoda C, Berini L, Arnabat J, Hrsg. Anwendungen des CO2-Lasers in der Zahnheilkunde. Madrid: Ergon; 1995.
- Anneroth G, Sigurdson A. Hyperplastische Läsionen des Zahnfleisches und der alveolären Mukosa. Eine Studie von 175 Fällen. Acta Odontol Scand 1983;41(2):75-86.
- Canger EM, Celenk P, Kayipmaz S. Prothesenbedingte Hyperplasie: Eine klinische Studie einer türkischen Bevölkerungsgruppe. Braz Dent J 2009;20:243-8.
- Pogrel MA. Anwendung von Laser- und Kryochirurgie in der Oral- und Kieferchirurgie. Curr Opin Dent 1991;1(3):263-70.
- Neukam FW, Stelzle F. Laser-Tumorbehandlung in der Oral- und Kieferchirurgie. Physics Procedia 2010;5:91-100.
- Mahler P, Pouyssegur V, Rocca JP, De Moor R, Nammour S. Präprothetische Chirurgie des zahnlosen Oberkiefers: vestibuläre Vertiefung mit Hilfe des CO2-Lasers. Rev Belge Med Dent 2009;64(3):108-13.
- Horch HH, Deppe H. Neue Aspekte von Lasern in der Oral- und kranio-maxillofazialen Chirurgie. Med Las Appl 2005;20:7-11.
- Gáspár L, Szabó G. Manifestation der Vor- und Nachteile der Verwendung des CO2-Lasers in der Oralchirurgie. J Clin Laser Med Surg 1990;8(1):39-43.
- Pogrel MA, Yen ChK, Hansen LS. Ein Vergleich von Kohlendioxidlaser, Kryochirurgie mit flüssigem Stickstoff und Skalpellwunden bei der Heilung. Oral Surg Oral Med Oral Pathol 1990;69:269-73.
- Fisher SE, Frame JW. Die Auswirkungen des Kohlendioxid-Chirurgenlasers auf orale Gewebe. Br J Oral Maxillofac Surg 1984;22:414-25.