Computergeführte vs. freihändige Platzierung von sofort belasteten Zahnimplantaten: 5-Jahres-Nachbeobachtungsergebnisse einer randomisierten kontrollierten Studie
Maschinenübersetzung
Der Originalartikel ist in EN Sprache (Link zum Lesen) geschrieben.
Zweck: Vergleich der Planung und Rehabilitation von Patienten unter Verwendung von 3D-Implantationsplanungssoftware und speziellen chirurgischen Schablonen mit konventioneller freihändiger Implantation zur Rehabilitation von teilweise oder vollständig zahnlosen Patienten unter Verwendung von flapless oder mini-flap Verfahren und sofortiger Belastung.
Materialien und Methoden: Patienten, die mindestens zwei Implantate benötigten, um mit einer einzelnen Prothese versorgt zu werden, mit mindestens 7 mm Knochenhöhe und 4 mm Knochenbreite wurden nacheinander eingeschlossen. Die Patienten wurden gemäß einem parallelen Gruppenstudien-Design in zwei Gruppen randomisiert: computergestützte Gruppe oder konventionelle Freihandgruppe. Die Implantate wurden sofort mit einer provisorischen Prothese belastet, die 4 Monate später durch eine definitive Prothese ersetzt wurde. Die Ergebnisparameter, die von einem blinden unabhängigen Gutachter bewertet wurden, umfassten: Implantat- und Prothesenversagen, Komplikationen, marginale Knochenlevels, Anzahl der Behandlungssitzungen, Behandlungsdauer, postchirurgische Schmerzen und Schwellungen, Verbrauch von Schmerzmitteln, chirurgische und prothetische Zeit, Zeit, die benötigt wurde, um Komplikationen zu lösen, und die Patientenzufriedenheit. Die Patienten wurden bis zu 5 Jahre nach der Belastung nachverfolgt.
Ergebnisse: Zehn Patienten (32 Implantate) wurden der computergestützten Gruppe und 10 Patienten (30 Implantate) der Freihandgruppe zugewiesen. Bei der 5-Jahres-Nachuntersuchung brach ein Patient der computergestützten Gruppe und einer der Freihandgruppe aus (beide zogen in ein anderes Land). Während der gesamten Nachuntersuchung kam es zu keinen Prothesenversagen. Zwei Implantate versagten in der konventionellen Gruppe (6,6 %) im Vergleich zu keinem in der computergestützten Gruppe (P = 0,158). Zehn Patienten (fünf in jeder Gruppe) erlebten 11 Komplikationen (sechs in der computergestützten Gruppe und fünf in der Freihandgruppe), die erfolgreich gelöst wurden. Die Unterschiede zwischen den Gruppen hinsichtlich Implantatversagen und Komplikationen waren statistisch nicht signifikant. Fünf Jahre nach der Belastung betrug der durchschnittliche marginale Knochenverlust 0,87 mm ± 0,40 (95 % CI: 0,54 bis 1,06 mm) in der computergestützten Gruppe und 1,29 mm ± 0,31 (95 % CI: 1,09 bis 1,51 mm) in der Freihandgruppe. Der Unterschied war statistisch signifikant (Differenz 0,42 mm ± 0,54; 95 % CI: 0,05 bis 0,75; P = 0,024). Die von den Patienten selbst berichteten postoperativen Schmerzen (P = 0,037) und Schwellungen (P = 0,007) waren statistisch signifikant höher bei Patienten der Freihandgruppe. Die Anzahl der Sitzungen von der Rekrutierung des Patienten bis zur Lieferung der definitiven Prothese, die Anzahl der Tage vom anfänglichen CBCT-Scan bis zur Implantation, der Verbrauch von Schmerzmitteln, die durchschnittlichen chirurgischen, prothetischen und Komplikationszeiten waren zwischen den Gruppen nicht statistisch signifikant unterschiedlich. Bei der 5-Jahres-Nachuntersuchung waren alle Patienten mit der Funktion und Ästhetik ihrer definitiven Prothesen voll zufrieden.
Schlussfolgerungen: Beide Ansätze erzielten über den 5-jährigen Nachbeobachtungszeitraum erfolgreiche Ergebnisse. Statistisch höhere postoperative Schmerzen und Schwellungen wurden an Stellen festgestellt, die freihändig mit Klappenhebung behandelt wurden. Weniger marginaler Knochenverlust (0,4 mm) wurde in der computergestützten Gruppe nach 5 Jahren Nachbeobachtung beobachtet.
Einleitung
Das wachsende Interesse an prothetisch gesteuerter Behandlungsplanung, zusammen mit der Möglichkeit, eine temporäre Restauration sofort nach der Implantation einzusetzen, hat zur Entwicklung von Software geführt, die in der Lage ist, eine virtuelle Planung und die Herstellung eines chirurgischen Führers sowie einer metallverstärkten temporären Restauration vor der Operation zu ermöglichen.
Die geführte Implantation wurde zunächst durch begeisterte vorläufige Berichte unterstützt, erhielt jedoch dann Kritik von einigen unkontrollierten prospektiven Studien. Diese Studien nahmen an, dass Abweichungen in 3D-Richtungen zwischen der virtuellen Planung und der tatsächlichen Endposition des Implantats die Endergebnisse beeinträchtigen könnten. Dennoch berichteten Studien von günstigen langfristigen Überlebens- und Erfolgsraten sowie einer niedrigen Inzidenz von mit Vorlagen verbundenen Komplikationen. Darüber hinaus wurde berichtet, dass bei der Behandlungsplanung auf einem 3D-Kegelstrahl-Computertomographie (CBCT)-Scan unter Verwendung spezieller Software mehr postoperative Schmerzen und Schwellungen an Stellen auftraten, die freihändig behandelt wurden. Darüber hinaus bietet die geführte Chirurgie eine signifikant höhere Vorhersagbarkeit und Genauigkeit als die halbgeführte Chirurgie bei der Übertragung der virtuellen Implantatposition in den Mund des Patienten. Trotz dieser Vorteile bleibt die Anwendung der geführten Chirurgie aufgrund eines angeblich zeitaufwendigeren Workflows, der Notwendigkeit, spezielle chirurgische Kits, Software und Führungen zu erwerben, selten. Dennoch konnte eine kürzlich durchgeführte randomisierte kontrollierte Studie, die die computergestützte vs. freihändige Platzierung von sofort belasteten Zahnimplantaten verglich, keinen statistisch erhöhten Zeitraum von der CBCT-Untersuchung bis zu den provisorischen Prothesen sowie Sitzungen zu den definitiven Prothesen feststellen. Dieselbe Studie berichtete von leicht höheren Kosten für die speziellen Instrumente im Vergleich zur konventionellen, freihändigen Gruppe, jedoch von höheren Kosten für die computergestützte Design/computergestützte Fertigung (CAD/CAM) chirurgische Vorlage für die geführte Implantation. Darüber hinaus ermöglicht die Verfügbarkeit von hochwertigen 3D-Druckern im Desktop-Format die kosteneffektive Herstellung genauer chirurgischer Vorlagen durch Zahntechniker.
Das Ziel dieser 5-jährigen randomisierten kontrollierten Studie war es, die vorläufigen 1-Jahres-Daten von teilweise oder vollständig zahnlosen Patienten zu aktualisieren, die mit 3D-Implantatplanungssoftware und maßgeschneiderten chirurgischen Schablonen im Vergleich zur freien Implantatplatzierung, unter Verwendung von flapless oder mini-flap Verfahren und sofortiger Belastung, geplant und rehabilitiert wurden8. Diese Studie testete die Nullhypothese, dass es keine Unterschiede zwischen den beiden Verfahren gab, gegen die alternative Hypothese eines Unterschieds. Dieser Artikel wird gemäß der CONSORT-Erklärung zur Verbesserung der Qualität von Berichten über parallel-gruppierte randomisierte Studien berichtet.
Materialien und Methoden
Studienaufbau
Diese Studie wurde ursprünglich als multizentrische randomisierte kontrollierte Studie mit parallelem Gruppenaufbau und zwei Armen sowie unabhängiger Ergebnisbewertung, wenn möglich, konzipiert. Zu Beginn stimmten fünf Zentren zu, teilzunehmen, aber zwei Zentren rekrutierten nie Patienten, sodass nur drei Zentren Daten für die Veröffentlichung nach 1 Jahr nach der Belastung bereitstellten8. Allerdings lieferten zwei der drei verbleibenden Zentren nie die 5-Jahres-Daten, daher präsentiert die vorliegende Veröffentlichung die Daten aller Patienten des einzigen Zentrums, das die Patienten bis 5 Jahre nach der Belastung gemäß dem ursprünglichen Studienprotokoll verfolgt hat. Patienten wurden von Februar 2011 bis Mai 2012 in einer Privatpraxis in Rom rekrutiert und von einem einzigen Operateur (Dr. Marco Tallarico) behandelt.
Patientenauswahl
Jeder vollständig oder teilweise zahnlose Patient, der 18 Jahre oder älter ist, in der Lage ist, eine informierte Einwilligung zu unterschreiben, mindestens zwei Implantate unter demselben Prothesengerüst benötigt, mit mindestens 7 mm Knochenhöhe und 4 mm Knochenbreite, gemessen an Computertomographie (CT) oder CBCT-Scans, war für diese Studie geeignet. Im Falle von Patienten, die mehrere Prothesen benötigten, wurde nur die komplexere Prothese in diese Studie einbezogen. Die gelieferten Prothesen mussten herausnehmbar sein, um die individuelle Implantatstabilität beurteilen zu können. Sofort nach der Extraktion platzierte Implantate konnten gesetzt werden, wenn die verbleibende Alveole einen koronalen Durchmesser von nicht mehr als 8 mm aufwies, mindestens 3 mm Knochen unter der Zahnspitze vorhanden waren, eine geplante Knochenspanne zum Implantat von bis zu 2 mm bestand und die buccale Wand bis zu 2 mm unter dem höchsten koronalen Knochenpunkt vorhanden war. Andernfalls, wenn der Operateur beschloss, auf die Heilung der post-extraktiven Alveole zu warten, mussten die Implantatstellen mindestens 3 Monate heilen. Benachbarte Implantate mussten mit einem Abstand von mindestens 3 mm zwischen Implantat und Implantat und einem Abstand von mindestens 1,5 mm zwischen Implantat und Zahn platziert werden.
Die Patienten wurden in zwei Gruppen eingeteilt, abhängig von der Menge des verfügbaren Knochens:
- Einfacher Fall: wenn alle Implantatstandorte eine Knochenhöhe > 9 mm und eine Knochenbreite > 5 mm haben.
- Komplexer Fall: wenn mindestens ein Implantatstandort eine Knochenhöhe zwischen 7 mm und 9 mm und/oder eine Knochenbreite zwischen 4 mm und 5 mm hat.
Patienten wurden nicht in die Studie aufgenommen, wenn eines der folgenden Ausschlusskriterien vorlag:
- Allgemeine Kontraindikationen für die Implantatchirurgie;
- Weniger als 1 Jahr vor der Implantation einer Bestrahlung im Kopf- und Halsbereich ausgesetzt;
- Unbehandelte Parodontitis;
- Schlechte Mundhygiene und Motivation;
- Unkontrollierter Diabetes;
- Schwanger oder stillend;
- Substanzmissbrauch;
- Psychiatrische Probleme oder unrealistische Erwartungen;
- Schwerer Bruxismus oder Zähneknirschen;
- Immunsuppressiv oder immungeschwächt;
- Behandelt oder in Behandlung mit intravenösen Amino-Bisphosphonaten;
- Fehlen einer gegenüberliegenden okklusalen Dentition/Prothese im Bereich, der für die Implantation vorgesehen ist;
- Aktive Infektion oder schwere Entzündung im Bereich, der für die Implantation vorgesehen ist;
- Bedarf an Knochenaufbauverfahren bei der Implantation;
- Unfähig, den Mund ausreichend zu öffnen, um die chirurgischen Werkzeuge unterzubringen;
- Jeder 'komplexe Fall', wenn Implantate im ästhetischen Bereich platziert werden mussten, der als der Bereich zwischen den zweiten oberen Prämolaren definiert ist;
- Patienten, die an anderen Studien teilnehmen, wenn das vorliegende Protokoll nicht ordnungsgemäß befolgt werden konnte;
- Nur zur Implantation überwiesen oder nicht in der Lage, an einer 5-Jahres-Nachuntersuchung teilzunehmen;
- Die nur Einzelimplantat-getragene Kronen benötigen.
Die Patienten wurden in drei Gruppen eingeteilt, je nachdem, was sie angaben: Nichtraucher; moderater Raucher (bis zu 10 Zigaretten pro Tag); und starker Raucher (mehr als 10 Zigaretten pro Tag).
Vor der Einschreibung erhielten alle Patienten detaillierte Erklärungen und unterschrieben ein schriftliches Einwilligungsformular. Zwei separate CBCT- oder CT-Scans wurden gemäß dem Doppel-Scan-Protokoll durchgeführt.
Planungsverfahren
Die Digital Imaging and Communication in Medicine (DICOM) Daten der beiden Scan-Sets wurden an eine 3D-Implantatplanungssoftware (NobelGuide, Nobel Biocare, Kloten, Schweiz) übertragen und aufeinander abgestimmt. Nachdem die prothetisch gesteuerte virtuelle Planung genehmigt wurde, wurden die Patienten zufällig entweder der computergeführten Gruppe (Abb. 1a bis g) oder der Freihandgruppe (Abb. 2a bis h) zugewiesen, gemäß einem Parallelgruppen-Design, basierend auf den Angaben in einem nacheinander nummerierten Umschlag. Die Planungsdaten der Patienten, die der computergeführten Gruppe zugewiesen wurden, wurden an ein Fräszentrum in Schweden (NobelProcera, Nobel Biocare) gesendet, wo stereolithografische chirurgische Schablonen hergestellt wurden. Bei allen Patienten wurde eine metallverstärkte, schraubengehaltene, provisorische Acrylharz-Restauration ohne jeden Überhang vorgefertigt, um eine sofortige Implantatbelastung zu ermöglichen. In der computergeführten Gruppe wurde die stereolithografische chirurgische Schablone verwendet, um die präoperativen Masterabdrücke mit den Implantatnachbildungen an Ort und Stelle zu gießen, während in der Freihandgruppe der Masterabdruck verwendet wurde, um die radiografische Schablone zu erstellen. Es wurden keine Stents für Patienten der Freihandgruppe angefertigt.
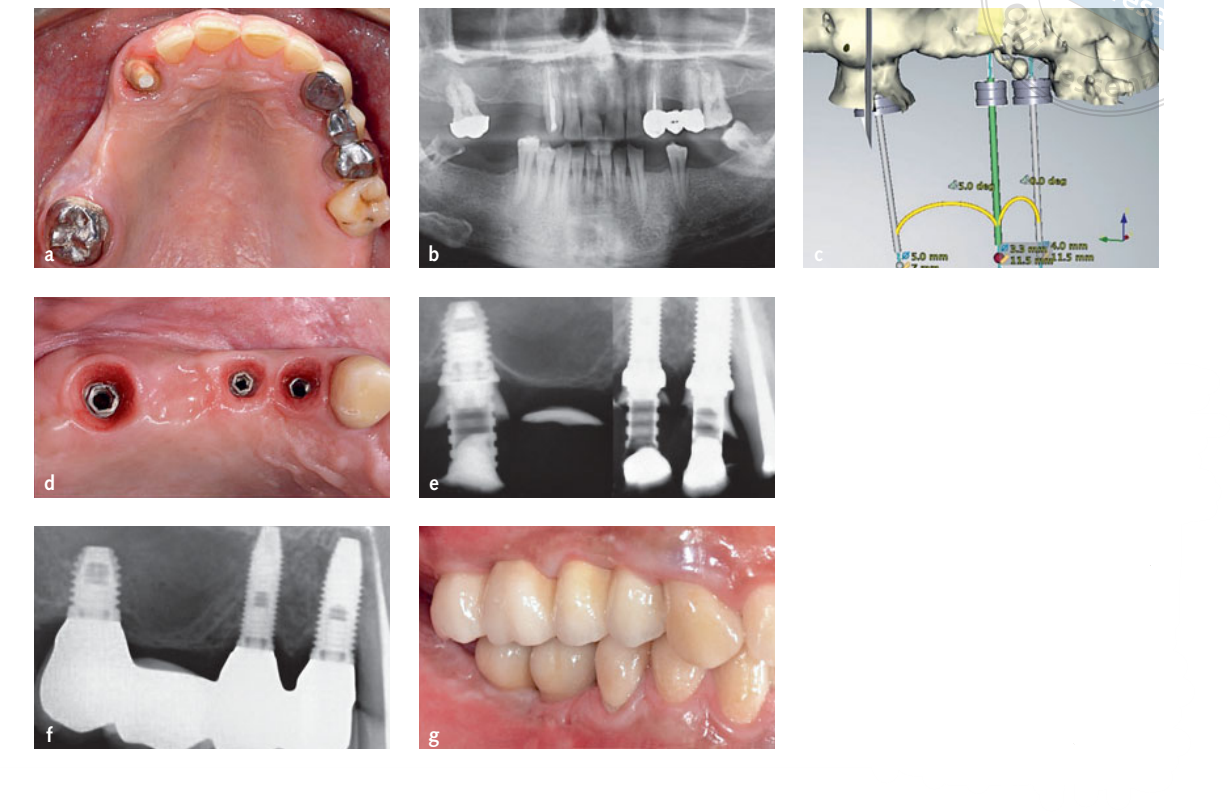
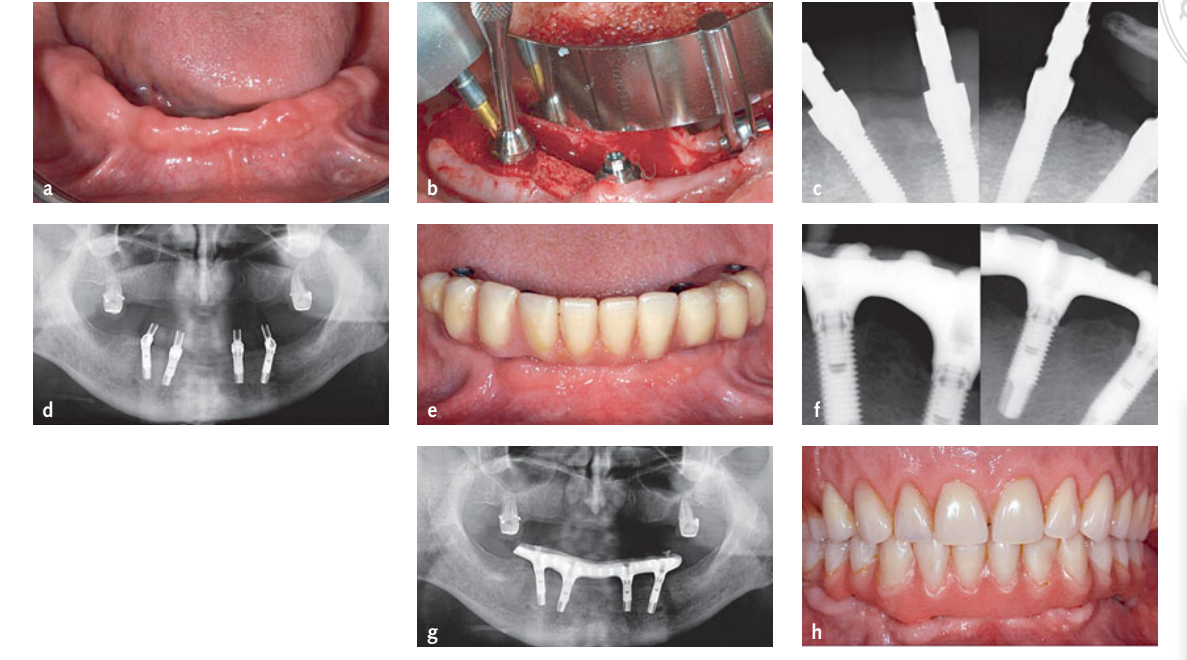
Chirurgische Eingriffe
Alle Patienten erhielten 2 g Amoxicillin (oder 600 mg Clindamycin, wenn sie allergisch gegen Penicillin sind) 1 Stunde vor der Implantation und spülten 1 Minute lang mit einer 0,2%igen Chlorhexidin-Mundspülung vor dem Eingriff. Alle Patienten wurden unter lokaler Anästhesie mit Articain und Adrenalin 1:100000 behandelt. In der computergeführten Gruppe wurde der Sitz der chirurgischen Schablonen vor der Operation überprüft. Anschließend wurden die chirurgischen Schablonen mit dem aus den montierten Modellen abgeleiteten Silikon-Chirurgieindex stabilisiert und mit zwei bis drei vorgeplanten Ankerstiften fixiert.
In beiden Gruppen wurden parallelwandige Implantate mit externer Verbindung und oxidierter Oberfläche (Nobel Speedy Groovy, Nobel Biocare) flaplos oder mit einem minimal invasiven Lappen eingesetzt. Die Implantatstandorte wurden gemäß den Richtlinien des Herstellers mit dem Brånemark-System-Chirurgie-Kit (Nobel Biocare, Freihandgruppe) oder dem Brånemark-System-geführten Chirurgie-Kit in Kombination mit einer maßgeschneiderten chirurgischen Schablone (Nobel Biocare, computergeführte Gruppe) vorbereitet. Die Implantate sollten mit einem Einführdrehmoment von mehr als 35 Ncm (Drehmomentschlüssel, Nobel Biocare) eingesetzt werden. In der computergeführten Gruppe wurde das Einführdrehmoment nach dem Entfernen der chirurgischen Schablone gemessen. Nach der Implantation wurden nicht-engagierende, temporäre Abutments aus Titan (Nobel Biocare) direkt an die Implantate oder an die intermediären geraden oder angulierten Multi-Unit-Abutments (MUA, Nobel Biocare) geschraubt. Falls erforderlich, wurden Lappen um die Abutments mit expandierten Polytetrafluorethylen-Zahnärztlichen Nähten (American Dental System, Vaterstetten, Deutschland) genäht. Die vorgefertigten provisorischen Restaurationen wurden mit einem auto-polymerisierenden Polyurethanharz (Voco, Cuxhaven, Deutschland) auf die temporären Abutments relined, dann verfeinert und poliert. Der Okklusion wurde sorgfältig beurteilt, um seitlichen Kontakt zu vermeiden. Die Patienten wurden angewiesen, 0,2% Chlorhexidin-Mundspülung 1 Minute lang zweimal täglich für 2 Wochen zu verwenden, eine weiche Diät für 1 Monat einzuhalten und das Zähneputzen sowie Trauma an den chirurgischen Stellen zu vermeiden. Den Patienten wurden außerdem 12 Tabletten Ibuprofen zu 600 mg oder für Patienten, die gegen NSAIDs allergisch sind, 12 Tabletten zu 1 g Paracetamol zwei bis vier Mal täglich bei Schmerzen zur Verfügung gestellt. Die Patienten wurden nach 3 Tagen zurückgerufen, um die Okklusion zu überprüfen und ihre berichteten Schmerzen, Schwellungen und den Verbrauch von Analgetika zu bewerten, und wurden 7 Tage nach der Implantation erneut zurückgerufen, um die Okklusion erneut zu überprüfen, die Nähte zu entfernen (falls erforderlich) und Anweisungen zur Mundhygiene zu geben.
Prothetische Verfahren
Vier Monate nach der ersten Belastung wurden definitive Abdrücke mit einem offenen, maßgeschneiderten Abformlöffel (Elite LC tray, Zhermack SpA, Badia Polesine, Rovigo, Italien) genommen. Definitive keramische (partielle Restaurationen) oder komposite (Vollkieferrestaurationen) Titanprothesen wurden auf Implantat- oder Abutmentebene mit Schrauben befestigt. Einen Monat nach der Lieferung der definitiven Prothesen wurden die Patienten zurückgerufen, die Okklusion und Mundhygiene überprüft und der blinde Ergebnisbew assessor bewertete die Patientenzufriedenheit. Die Patienten wurden dann in ein Mundhygieneprogramm aufgenommen und die Okklusionskontrollen mit Rückrufbesuchen alle 6 Monate durchgeführt. Blinde Ergebnisbew assessor führten Nachuntersuchungen bis zu 5 Jahre nach der ersten Belastung durch.
Ergebnismaße
Primäre Ergebnismaße waren:
- Prothesenversagen: geplante Prothesen, die aufgrund von Implantatversagen nicht platziert werden konnten, Verlust der Prothese aufgrund von Implantatversagen und jede Prothese, die während des gesamten Nachbeobachtungszeitraums ersetzt werden musste.
- Implantatversagen: Implantate, die bei der Implantation aufgrund mangelnder Stabilität entfernt werden mussten, Implantatmobilität, Entfernung stabiler Implantate, die durch fortschreitenden marginalen Knochenverlust oder Infektion diktiert wurde, und alle mechanischen Komplikationen (z. B. Implantatbruch), die das Implantat unbrauchbar machten. Die Stabilität einzelner Implantate wurde mit entfernten Prothesen bei der Lieferung der definitiven Prothesen (4 Monate nach der Belastung), nach 1 und 5 Jahren nach der ersten Belastung, durch Anziehen der Abutmentschraube mit einem Drehmoment von 20 Ncm bewertet.
Alle biologischen oder prothetischen Komplikationen, die während des gesamten Follow-ups auftraten.
Sekundäre Ergebnismaße waren:
- Die marginalen Knochenlevels wurden auf periapikalen digitalen Röntgenaufnahmen bewertet, die mit der Paralleltechnik unter Verwendung eines Filmhalters (Rinn XCP, Dentsply, Elgin, IL, USA) bei der Implantation und 1 und 5 Jahre nach der initialen Belastung aufgenommen wurden. In Fällen, in denen die marginalen Knochenlevels um die Studienimplantate verborgen oder schwer zu lesen waren, wurde ein zweites Röntgenbild aufgenommen. Zu Beginn und beim 1-Jahres-Follow-up wurden die marginalen Knochenlevels mit der Kodak Digital Imaging Software 6.11.7.0 (Kodak, Eastman Kodak Company, Rochester, NY, USA) gemessen; beim 5-Jahres-Follow-up wurde das DfW 2.8 Bildanalyseprogramm (Soredex, Tuusula, Finnland) verwendet. Die Software wurde für jedes einzelne Bild unter Verwendung des bekannten Implantatdurchmessers kalibriert. Die Messungen des mesialen und distalen Knochenkammlevels neben jedem Implantat wurden auf die nächstgelegene 0,01 mm genau durchgeführt und auf Patienten- und Gruppenebene gemittelt. Referenzpunkte für die linearen Messungen waren der koronalste Rand des Implantathals und der koronalste Knochen-zu-Implantat-Kontakt. Der marginale Knochenverlust wurde als Differenz zwischen den marginalen Knochenlevels berechnet.
- Anzahl der Sitzungen mit dem Patienten von der Rekrutierung bis zur Lieferung der definitiven Prothese.
- Tage vom initialen CBCT-Scan bis zur Implantation.
- Selbstberichteter postoperativer Schmerz des Patienten: auf einer ordinalen Skala: 0 = kein Schmerz; 1 = leichter Schmerz; 2 = mäßiger Schmerz; 3 = starker Schmerz, 3 Tage nach der Operation beim postoperativen Kontrollbesuch von den verblindeten Gutachtern bewertet.
- Selbstberichtete postoperative Schwellung des Patienten, auf einer ordinalen Skala: 0 = keine Schwellung; 1 = leichte Schwellung; 2 = mäßige Schwellung; 3 = starke Schwellung, 3 Tage nach der Operation beim postoperativen Kontrollbesuch von den verblindeten Gutachtern bewertet.
- Konsum von Schmerzmitteln: wie viele Tabletten von den 12 bereitgestellten Schmerztabletten (400 mg Ibuprofen oder 1 g Paracetamol für Allergiker gegen NSAIDs) verwendet wurden, 3 Tage nach der Operation beim postoperativen Kontrollbesuch von dem verblindeten Gutachter aufgezeichnet.
- Behandlungszeit (in min) unterteilt in:
- Chirurgische Zeit: von der Verabreichung der lokalen Anästhesie bis zur Platzierung des letzten Abutments oder der Naht.
- Prothetische Zeit: Gesamtzeit, die benötigt wurde, um die provisorische feste Prothese zu liefern und anzupassen, einschließlich okklusaler, phonetik und ästhetischer Anpassungen.
- Komplikationszeit: Gesamtzeit, die erforderlich war, um Komplikationen im Büro und im Labor nach der Lieferung der provisorischen Prothese zu lösen.
- Die Zufriedenheit der Patienten wurde mit einem Fragebogen 1 Monat nach der Lieferung der endgültigen Prothese und 5 Jahre nach der Belastung durch einen unabhängigen verblindeten Ergebnisgutachter bewertet. Der Gutachter stellte die folgenden Fragen:
- Sind Sie mit der Funktion Ihrer implantatgetragenen Prothese zufrieden? Mögliche Antworten: ja, absolut; „ja, teilweise“; „nicht sicher“; „nicht wirklich“; „absolut nicht“.
- Sind Sie mit dem ästhetischen Ergebnis Ihrer implantatgetragenen Prothese zufrieden? Mögliche Antworten: ja, absolut; „ja, teilweise“; „nicht sicher“; „nicht wirklich“; „absolut nicht“.
- Würden Sie die gleiche Therapie erneut durchführen? Mögliche Antworten: „ja“ oder „nein“.
- Die Kommentare der Patienten wurden ebenfalls aufgezeichnet.
Statistische Analyse
Alle Datenanalysen wurden gemäß einem vorab festgelegten Analyseplan durchgeführt. Ein Biostatistiker mit Fachkenntnissen in der Zahnmedizin analysierte die Daten mit SPSS für Windows Version 18.0 (SPSS, Chicago, IL, USA), ohne die Gruppencodes zu kennen. Der Patient war die statistische Einheit der Analysen. Unterschiede in der Proportion der Patienten mit Prothesenfehlern, Implantatfehlern und Komplikationen (dichotome Ergebnisse) wurden zwischen den Gruppen mit dem exakten Fisher-Test verglichen. Unterschiede der Mittelwerte auf Patientenebene für kontinuierliche Ergebnisse (Knochenlevels, Anzahl der Behandlungssitzungen und benötigte Zeit zur Durchführung der Verfahren) zwischen den Gruppen wurden durch unabhängige Stichproben t -Tests verglichen. Vergleiche zwischen jedem Zeitpunkt und den Basiswertmessungen wurden durch gepaarte Tests durchgeführt, um Änderungen der marginalen Knochenlevels zu erkennen. Der Mann-Whitney U-Test wurde verwendet, um die Mediane der beiden Gruppen für postoperative Schmerzen, Schwellungen und Patientenzufriedenheit zu vergleichen. Alle statistischen Vergleiche wurden auf einem Signifikanzniveau von 0,05 durchgeführt.
Ergebnisse
Ursprünglich sollten 20 Patienten in jeder von fünf verschiedenen italienischen Privatpraxen rekrutiert werden. Tatsächlich nahmen nur drei Zentren an der Studie teil, aber nur ein Zentrum (Dr. Marco Tallarico) folgte den Patienten 5 Jahre nach der Belastung gemäß dem ursprünglichen Studienprotokoll. Insgesamt wurden 22 Patienten gescreent und 20 Patienten wurden nacheinander für die Studie eingeschlossen. Zwei Patienten wurden nicht einbezogen, da sie sich weigerten, CBCT-Scans durchführen zu lassen. Am Ende wurden 10 Patienten (32 Implantate) der computergestützten Gruppe und 10 Patienten (30 Implantate) der Freihandgruppe randomisiert.
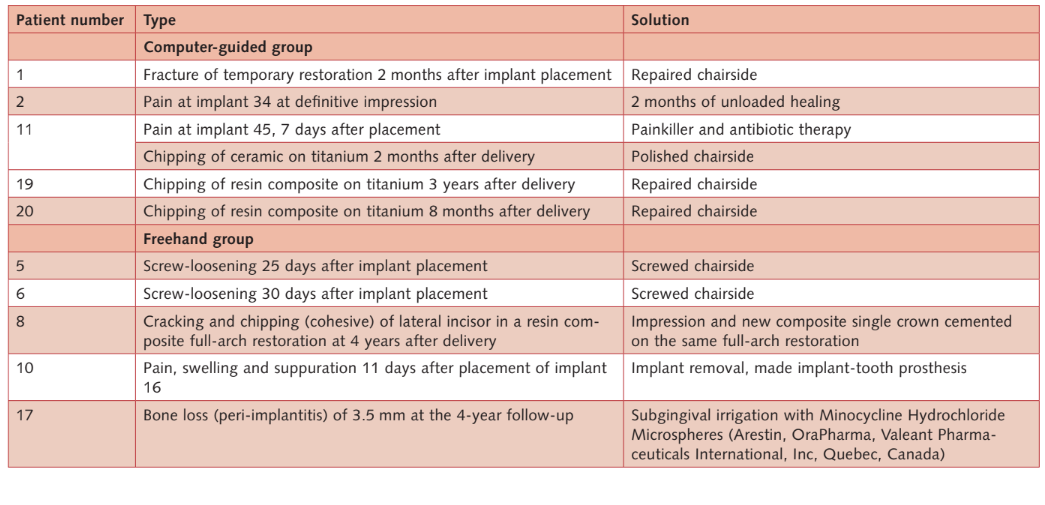
Bei der 5-Jahres-Nachuntersuchung fiel ein Patient der computergestützten Gruppe und einer der Freihandgruppe aus (beide zogen in ein anderes Land). Folgende Abweichungen vom ursprünglichen Forschungsprotokoll traten auf: Ein Patient der Freihandgruppe, der eines von zwei Implantaten verloren hatte, wollte es nicht ersetzt bekommen und musste mit einer Prothese rehabilitiert werden, die das verbleibende Implantat mit dem natürlichen Zahn verband; bei einem anderen Patienten der Freihandgruppe erreichten drei von sechs der eingesetzten Oberkieferimplantate nicht das Einbringungsdrehmoment von mindestens 35 Ncm und wurden daher nach 6 Monaten konventionell belastet; schließlich hatte ein Patient der computergestützten Gruppe eines der beiden Implantate mit weniger als 35 Ncm eingesetzt, es wurde jedoch trotzdem sofort belastet.
Es gab keine offensichtlichen Ausgangsunterschiede zwischen den beiden Gruppen, abgesehen von der Anwesenheit von mehr mandibulären Implantaten, 8,5 mm langen Implantaten und weniger 11,5 mm langen Implantaten in der Freihandgruppe. Die Merkmale der Patienten und Interventionen sind in Tabelle 1 zusammengefasst. Die Gruppen schienen ausgewogen zu sein, mit Ausnahme der Implantatlänge, da die Implantate in der computergestützten Gruppe im Durchschnitt länger zu sein schienen als die in der Freihandgruppe.
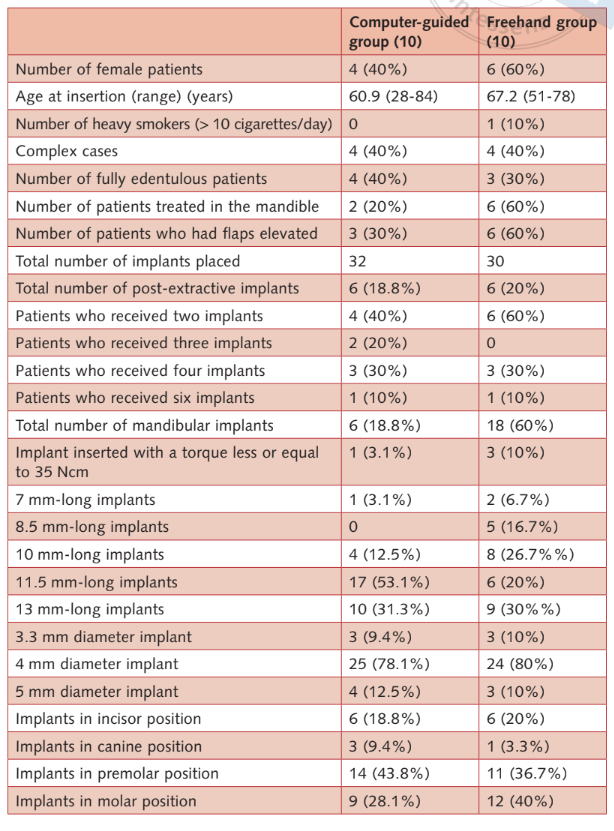
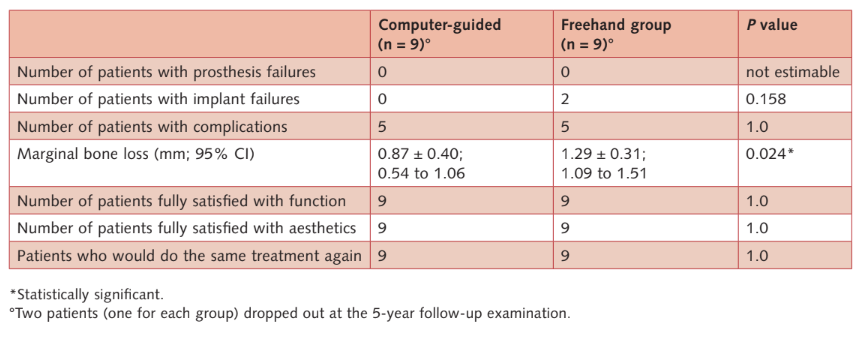
- Prothesenfehler: Während der gesamten Nachuntersuchung ist keine Prothese ausgefallen.
- Implantatfehler: Zwei Implantate fielen in der Freihandgruppe aus, während in der computergeführten Gruppe keines ausfiel. Ein Oberkieferimplantat fiel bei einer weiblichen starken Raucherin 11 Tage nach der Implantation aufgrund einer Infektion mit Eiterbildung aus. Das Implantat wurde entfernt und die Infektion behandelt. Die temporäre Prothese wurde am Stuhl angepasst, indem das verbleibende Implantat in Position 17 und Zahn 15 verbunden wurde. Die Patienten lehnten es ab, diese zugunsten einer hybrid unterstützten Implantat-Zahn-Restauration zu ersetzen. Das zweite Implantat (mandibuläres Frontimplantat) fiel bei der Nachuntersuchung nach 5 Jahren bei einer weiblichen Patientin aus, die mit einer schraubengehaltenen festen zahnärztlichen Prothese auf vier Implantaten rehabilitiert wurde. Die Prothese wurde auf den verbleibenden drei Implantaten modifiziert. Bei der Nachuntersuchung nach 5 Jahren fielen in der konventionellen Gruppe zwei Implantate (6,6 %) aus, während in der computergeführten Gruppe keines ausfiel. Der Unterschied war statistisch nicht signifikant (P = 0,158; Odds Ratio = 0,007 bis 3,811) (Tabellen 2a und b).
- Komplikationen: 10 Patienten (fünf in jeder Gruppe) erlebten 11 Komplikationen (sechs in der computergeführten Gruppe und fünf in der Freihandgruppe; Tabelle 2b), die erfolgreich gelöst wurden (Tabelle 3). Der Unterschied war statistisch nicht signifikant (P = 1,0; Odds Ratio = 1,0; 0,213 bis 4,693).
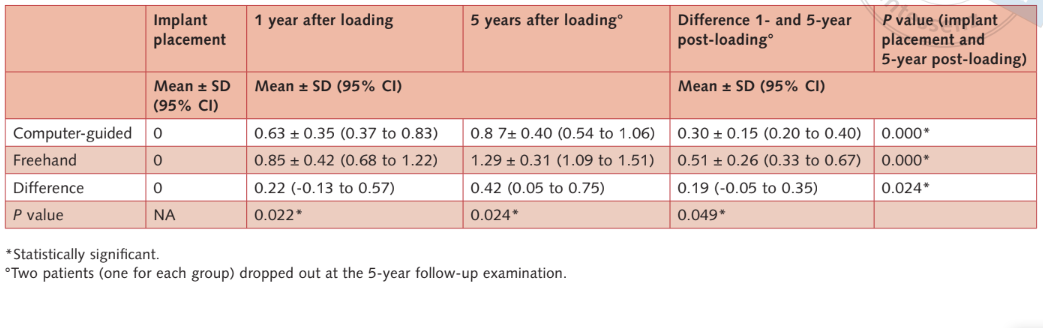
- Marginale Knochenlevels: Alle Implantate wurden mit dem koronalsten Rand des Implantathalses auf Knochenhöhe oder leicht darunter platziert. Ein Jahr nach der Belastung betrug das durchschnittliche marginale Knochenlevel/-verlust 0,63 mm ± 0,35 (95 % CI: 0,37 bis 0,83 mm) in der computergeführten Gruppe und 0,85 mm ± 0,42 (95 % CI: 0,68 bis 1,22 mm) in der Freihandgruppe (Differenz 0,22 mm ± 0,55; 95 % CI: -0,13 bis 0,57; P = 0,22). Bei der Nachuntersuchung nach 5 Jahren betrug das durchschnittliche marginale Knochenlevel/-verlust 0,87 ± 0,40 (95 % CI: 0,54 bis 1,06 mm) in der computergeführten Gruppe und 1,29 mm ± 0,31 mm (95 % CI: 1,09 bis 1,51 mm) in der Freihandgruppe. Der Unterschied war statistisch signifikant (Differenz 0,42 mm; 95 % CI: 0,05 bis 0,75; P = 0,024) (Tabellen 2a und b). Die Knochenlevels/-verluste sind in Tabelle (Tabelle 2c) detailliert dargestellt.
- Anzahl der Sitzungen von der Rekrutierung des Patienten bis zur Lieferung der definitiven Prothese und die Anzahl der Tage vom anfänglichen CBCT-Scan bis zur Implantation waren zwischen den Gruppen statistisch nicht signifikant unterschiedlich (Tabelle 2a).
- Die selbstberichteten postoperativen Schmerzen und Schwellungen der Patienten waren statistisch signifikant höher für die Patienten der Freihandgruppe (Tabelle 2a).
- Konsum von Schmerzmitteln: Es wurden keine statistisch signifikanten Unterschiede zwischen den beiden Gruppen beobachtet (Tabelle 2a).
- Durchschnittliche chirurgische, prothetische und Komplikationszeiten: Es wurden keine statistisch signifikanten Unterschiede zwischen den beiden Gruppen beobachtet (Tabelle 2a).
- Patientenzufriedenheit: Alle Patienten waren sowohl einen Monat nach der Lieferung der endgültigen Prothese als auch fünf Jahre nach der Belastung vollständig mit der Funktion und Ästhetik ihrer definitiven Prothesen zufrieden. Nur ein Patient aus der Freihandgruppe erklärte einen Monat nach der Lieferung der endgültigen Prothese, dass er die gleiche Behandlung nicht erneut durchführen würde. Es wurde kein statistisch signifikanter Unterschied zwischen den beiden Gruppen beobachtet (Tabelle 2a).
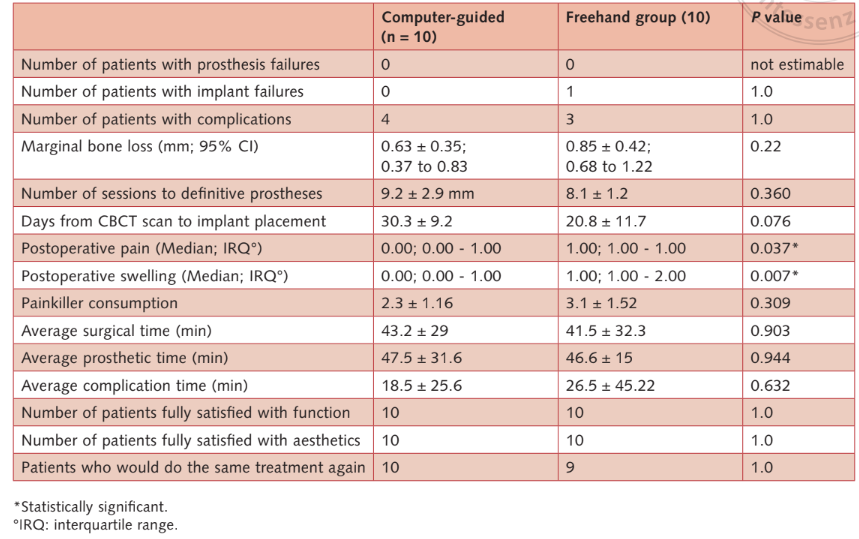
Diskussion
Diese randomisierte kontrollierte Studie wurde mit dem Ziel durchgeführt, zu verstehen, welches Verfahren vorzuziehen ist – nachdem die Intervention mit einer speziellen Software auf einem 3D-CBCT-Scan geplant wurde – zwischen computergestützter Chirurgie mit einer chirurgischen Schablone und freihändiger Implantation.
Die Hauptbeschränkung der vorliegenden Studie ist die begrenzte Anzahl an Teilnehmern, die möglicherweise einige Unterschiede zwischen den Behandlungen verborgen hat. Leider hat nur eines der drei ursprünglich an der Studie beteiligten Zentren die Patienten über den 5-Jahres-Nachuntersuchungszeitraum hinweg verfolgt.
Trotz der offensichtlichen Vorteile in Bezug auf weniger postoperative Schmerzen und Schwellungen besteht weiterhin die Notwendigkeit, die langfristigen ästhetischen und funktionalen Vorteile der computergestützten, schablonengestützten Chirurgie klinisch zu bewerten. Soweit uns bekannt ist, handelt es sich um die einzige RCT, die freihändige Chirurgie und geführte Chirurgie mit einer Nachuntersuchung von 5 Jahren vergleicht. Dennoch stimmen die Ergebnisse beider Gruppen mit anderen Studien überein, in denen dieselben Implantate verwendet wurden.
In der vorliegenden Studie erzielten beide Techniken erfolgreiche Ergebnisse, und es wurden keine statistisch signifikanten Unterschiede zwischen den Gruppen beobachtet, mit der Ausnahme von weniger postoperative selbstberichteten Schmerzen und Schwellungen bei Patienten, bei denen Implantate mit computergestützter Chirurgie eingesetzt wurden. Darüber hinaus erlebten Patienten in der computergestützten Gruppe statistisch geringeren marginalen Knochenverlust im Vergleich zu Patienten in der Freihandgruppe, sowohl bei den Nachuntersuchungen nach 1 Jahr als auch nach 5 Jahren. Die klinische Relevanz könnte jedoch umstritten sein, da der Unterschied von 0,4 mm möglicherweise nicht als klinisch relevant angesehen wird. Tatsächlich wurde eine hohe statistische Relevanz bei der Untersuchung nach 1 Jahr festgestellt (P = 0,022), im Vergleich zu dem Unterschied zwischen den Nachuntersuchungen nach 1 und 5 Jahren (P = 0,049). Eine mögliche Erklärung für diese Unterschiede könnte sein, dass bei den Patienten in der Freihandgruppe zweimal ein Lappen angehoben wurde. Dennoch gibt es keine Hinweise auf signifikante Auswirkungen der lappenlosen Technik auf den marginalen Knochenverlust15,16. Wahrscheinlicher ist, dass die kleinere Stichprobengröße und die Ausfälle die Ergebnisse unterpowert haben. Studien mit geringer Power verringern die Chance, einen echten Effekt zu erkennen, und sie verringern auch die Wahrscheinlichkeit, dass ein statistisch signifikantes Ergebnis einen echten Effekt widerspiegelt. Tatsächlich war im vorläufigen Bericht nach 1 Jahr der vorliegenden Studie, der Daten aus drei Zentren (51 Patienten) berichtete, der marginale Knochenverlust zwischen den Gruppen nicht statistisch signifikant unterschiedlich.
Die Behandlungsplanung mit Implantaten hat sich zu einem patientenzentrierten, prothetisch gesteuerten Ansatz gewandelt, der eine präoperative Implantatplanung und eine ordnungsgemäße Kommunikation mit dem Patienten, dem Chirurgen und dem Prothetiker ermöglicht. Der Hauptzweck des diagnostischen Set-up-Scans besteht darin, das genehmigte prothetische Design des zu ersetzenden Zahns/Zähne vorab zu visualisieren und es/sie mit den verfügbaren Weich- und Hartgeweben des Patienten in Beziehung zu setzen. Daher kann die Implantatposition entsprechend den ästhetischen und funktionalen Bedürfnissen optimiert werden, und eine interimistische Prothese kann vor dem chirurgischen Eingriff hergestellt werden, was eine sofortige Funktion ermöglicht.
In der vorliegenden Studie wurden beide Techniken in realen klinischen Situationen getestet, daher könnten die Ergebnisse der vorliegenden Studie auf größere Populationen mit ähnlichen Eigenschaften verallgemeinert werden. Die Autoren empfehlen die Verwendung von zahnärztlicher Planungssoftware, um eine Diagnose zu stellen und einen prothetisch gesteuerten Ansatz für den Behandlungsplan zu verfolgen. Allerdings sind die Erfahrung des Klinikers, die Ausbildung, die Einhaltung der Protokolle und die Fähigkeiten im logischen Denken (Lernkurve) erforderlich, um jeden chirurgischen und prothetischen Schritt so gut wie möglich durchzuführen.
Schlussfolgerungen
Die Ergebnisse der vorliegenden Studie scheinen beide Ansätze über den 5-jährigen Nachbeobachtungszeitraum zu validieren. An den Stellen, die freihändig behandelt wurden, traten höhere postoperative Schmerzen und Schwellungen auf. Bei den mit geführter Chirurgie platzierten Implantaten wurde ein geringerer marginaler Knochenverlust (0,4 mm) bei der 5-jährigen Nachuntersuchung beobachtet. Diese vorläufigen Ergebnisse sollten durch weitere Studien mit größeren Stichproben validiert werden.
Marco Tallarico, Marco Esposito, Erta Xhanari, Marco Caneva, Silvio Mario Meloni
Literaturverzeichnis
- van Steenberghe D, Glauser R, Blomback U, AnderssonM, Schutyser F, Pettersson A, Wendelhag I. Ein computertomographisch abgeleiteter, maßgeschneiderter chirurgischer Schablone und festsitzende Prothese für flappenlose Chirurgie und sofortige Belastung von Implantaten in vollständig zahnlosen Oberkiefern: eine prospektive multizentrische Studie. Clin Implant Dent Relat Res 2005;7(Suppl 1):S111–120.
- Sanna AM, Molly L, van Steenberghe D. Sofort belastete, CAD-CAM hergestellte festsitzende Vollprothesen unter Verwendung flappenloser Implantationsverfahren: Eine Kohortenstudie an aufeinanderfolgenden Patienten. J Prosthet Dent 2007;97:331–339.
- Komiyama A, Klinge B, Hultin M. Behandlungsergebnisse von sofort belasteten Implantaten, die in zahnlosen Kiefern nach computerassistierter virtueller Behandlungsplanung und flappenloser Chirurgie eingesetzt wurden. Clin Oral Implants Res 2008;19:677–685.
- Johansson B, Friberg B, Nilson H. Digital geplante, sofort belastete Zahnimplantate mit vorgefertigten Prothesen in der Rekonstruktion zahnloser Oberkiefer: eine 1-jährige prospektive, multizentrische Studie. Clin Implant Dent Relat Res 2009;11:194–200.
- Pettersson A, Komiyama A, Hultin M, Näsström K, Klinge B. Genauigkeit der virtuell geplanten und schablonengeführten Implantatchirurgie bei zahnlosen Patienten. Clin Implant Dent Relat Res 2012;14:527–537.
- Tallarico M, Meloni SM. Retrospektive Analyse zur Überlebensrate, schablonenbezogenen Komplikationen und Prävalenz von Periimplantitis bei 694 anodisierten Implantaten, die mit computergeführter Chirurgie eingesetzt wurden: Ergebnisse zwischen 1 und 10 Jahren Nachbeobachtung. Zur Veröffentlichung angenommen. Int J Oral Maxillofac Implants 2017 (https://www.manuscriptmanager.com/v6/forthcoming_list.php).
- Pozzi A, Holst S, Fabbri G, Tallarico M. Klinische Zuverlässigkeit von CAD/CAM-Querverbund-Zirkonbrücken auf sofort belasteten Implantaten, die mit computerassistierter/schablonengeführter Chirurgie eingesetzt wurden; eine retrospektive Studie mit Nachbeobachtung zwischen 3 und 5 Jahren. Clin Implant Dent Relat Res 2015;17(Suppl 1):e86-96.
- Pozzi A, Tallarico M, Marchetti M, Scarfo B, Esposito M. Computergeführte versus freihändige Platzierung von sofort belasteten Zahnimplantaten: 1-Jahres-Ergebnisse nach der Belastung einer multizentrischen, randomisierten kontrollierten Studie. Eur J Oral Implantol 2014;7:229–242.
- Bover-Ramos F, Vina-Almunia J, Cervera-Ballester J, Peñarrocha-Diago M, García-Mira B. Genauigkeit der Implantatplatzierung mit computergeführter Chirurgie: Eine systematische Überprüfung und Meta-Analyse, die Kadaver-, klinische und In-vitro-Studien vergleicht. Int J Oral Maxillofac Implants 2017.
- Neumeister A, Schulz L, Glodecki C. Untersuchungen zur Genauigkeit von 3D-gedruckten Bohrschablonen für die Zahnimplantologie. Int J Comput Dent 2017;2035-2051.
- Tallarico M, Canullo L, Pisano M, Penarrocha-Oltra D, Peñarrocha-Diago M, Meloni SM. Eine bis zu 7-jährige retrospektive Analyse biologischer und technischer Komplikationen mit dem All-on-4-Konzept. Journal of Oral Implantology 2016;42:265–271.
- Tallarico M, Meloni SM, Canullo L, Caneva M, Polizzi G. Fünfjahresergebnisse einer randomisierten kontrollierten Studie, die Patienten vergleicht, die mit sofort belasteter, maxillärer Querverbundprothese, unterstützt von vier oder sechs mit geführter Chirurgie eingesetzten Implantaten, rehabilitiert wurden. Clin Implant Dent Relat Res 2016;18:965–972.
- Meloni SM, Tallarico M, Pisano M, Xhanari E, Canullo L. Sofortige Belastung von festsitzenden Vollprothesen, unterstützt von 4-8 Implantaten, die mit geführter Chirurgie eingesetzt wurden: Eine 5-jährige prospektive Studie an 66 Patienten mit 356 Implantaten. Clin Implant Dent Relat Res 2017;19:195–206.
- Pozzi A, Tallarico M, Moy PK. Drei-Jahres-Ergebnisse nach der Belastung einer randomisierten, kontrollierten, Split-Mouth-Studie, die Implantate mit unterschiedlichen prothetischen Schnittstellen und Designs in teilweise zahnlosen hinteren Unterkiefern vergleicht. Eur J Oral Implantol 2014;7:47–61.
- Pisoni L, Ordesi P, Siervo P, Bianchi AE, Persia M, Siervo S. Flappenlose versus traditionelle Zahnimplantatchirurgie: Langzeitbewertung des crestal Knochenabbaus. J Oral Maxillofac Surg 2016;74: 1354–1359.
- Chrcanovic BR, Albrektsson T, Wennerberg A. Flappenlose versus konventionelle flappenhaltige Zahnimplantatchirurgie: eine Meta-Analyse. PLoS One 2014;9:e100624.