Minimalinvasive Behandlung von zahnlosen Oberkiefern mit einer Überdenture, die vollständig von einer CAD/CAM-Titanstange mit einer flachen Befestigung auf vier oder sechs Implantaten unterstützt wird: Eine Fallserie
Maschinenübersetzung
Der Originalartikel ist in EN Sprache (Link zum Lesen) geschrieben.
Zusammenfassung
Die Rehabilitation des atrophen Oberkiefers bleibt eine Herausforderung. Feste, implantatgestützte Restaurationen sind in den letzten Jahren vorhersehbarer geworden; dennoch treten technische und biologische Komplikationen weiterhin auf. Eine herausnehmbare Prothese, die vollständig von einer CAD/CAM-Titanstange unterstützt wird, scheint eine praktikable Behandlungsoption für die Rehabilitation von vollständig zahnlosen Patienten mit einem hohen Grad an Knochenresorption zu sein. In diesen klinischen Fällen müssen die Weichgewebe des unteren Drittels des Gesichts respektiert werden, und eine feste-herausnehmbare Lösung ist die einzige Option, um eine gute Hygienekontrolle zu gewährleisten. Dennoch gibt es keinen Konsens über die optimale Anzahl und Position der Implantate. Insgesamt wurden sechs erwachsene Patienten rekrutiert und mit einer Prothese behandelt, die vollständig von einer CAD/CAM-Titanstange und einer flachen Befestigung unterstützt wird, die auf vier oder sechs Implantaten verschraubt ist. Eine detaillierte Schritt-für-Schritt-Beschreibung der Verfahren wurde präsentiert. Insgesamt wurden alle Patienten erfolgreich behandelt, ohne relevante Komplikationen. Mit den Einschränkungen dieser Fallserie scheint die maxilläre Implantat-Prothese, die vollständig von vier oder sechs Implantaten unterstützt wird, eine sicherere Behandlungsoption für die minimal-invasive Rehabilitation atropher Oberkiefer zu sein, unabhängig von der Anzahl der Implantate.
Einführung
Die Rehabilitation des vollständig zahnlosen Oberkiefers kann mit verschiedenen Arten von Prothesen durchgeführt werden. Unter diesen haben sich implantatgestützte Restaurationen in den letzten zwei Jahrzehnten als die beliebtesten erwiesen. Allerdings kann eine Resorption des alveolären Knochens vor oder bei der Implantation Knochenaufbauverfahren erforderlich machen. Laut Avrampou et al. kann eine implantatgestützte Prothese nach dem Retentionssystem (fest oder herausnehmbar) und nach dem prothetischen Raum, den wir füllen müssen, klassifiziert werden. Eine festsitzende Prothese kann mit einer Krone oder einem hybriden Design geliefert werden, während eine herausnehmbare Prothese oder Überprothese nur mit einem hybriden Design entworfen werden kann. Überraschenderweise waren beide Prothesendesigns mit signifikanten Verbesserungen in Funktion, Ästhetik und Zufriedenheit der Patienten verbunden, unabhängig davon, ob die Restauration fest oder herausnehmbar war. Die Rehabilitation des vollständig zahnlosen Oberkiefers mit vier Implantaten und einer festsitzenden Prothese ist eine wertvolle Behandlungsoption, um technikempfindliche Augmentationsoperationen zu vermeiden; dennoch können biologische und technische Komplikationen auftreten. Biologische Komplikationen stehen im Zusammenhang mit Plaqueansammlungen bei anfälligen Patienten, während technische Probleme hauptsächlich mit Brüchen der provisorischen Prothese verbunden sind. Darüber hinaus wurde gezeigt, dass der Raum zwischen der prothetischen Krone und der Implantatplattform mit rosa prothetischem Material gefüllt werden sollte, um mehr prothetischen Raum zu schaffen und die Vorhersehbarkeit der ästhetischen Behandlungsergebnisse zu erhöhen. Um diese Nachteile zu überwinden, scheint bei Patienten mit einer veränderten skeletalen maxillomandibulären Beziehung und horizontaler/vertikaler Knochenresorption (Cawood und Howell Klasse IV, V und VI) eine minimalinvasive Überprothese, die vollständig von einer computergestützten Konstruktion/computergestützten Fertigung (CAD/CAM) Titanstange unterstützt wird, der Goldstandard zu sein. Diese Art von Prothese kann erfolgreich auf nur vier Implantaten geliefert werden, die im vorderen Bereich platziert werden können, entweder flaplos (unter Verwendung eines geführten Ansatzes) oder mit einem kleinen Lappen. Dennoch gibt es keine Beweise dafür, dass eine andere Anzahl von Implantaten und deren Positionen besser ist als eine andere, um eine Implantatüberprothese im Oberkiefer vollständig zu unterstützen.
Das Ziel dieser Fallserie war es, die zweijährigen Implantat/prothetischen Erfolgs- und Überlebensraten mit vier oder sechs verbundenen Implantaten im Oberkiefer zu berichten, um eine implantatgestützte Prothese zu liefern, die vollständig von einer CAD/CAM-Titanstange unterstützt wird.
Materialien und Methoden
Dieses Papier beschreibt eine Serie von 6 klinischen Fällen, die mit 4 (Gruppe 1, n = 3) oder 6 (Gruppe 2, n = 3) Implantaten von implantatgestützten Oberkieferprothesen behandelt wurden. Sechs vollständig zahnlose erwachsene Patienten wurden rekrutiert und zwischen Januar und Oktober 2017 vom selben Chirurgen (MT) behandelt. Die Untersuchung wurde gemäß den in der Helsinki-Deklaration von 2008, geändert 2013, verkörperten Prinzipien durchgeführt. Nachdem die Patienten ordnungsgemäß über die Art der Behandlung informiert wurden, wurden sie gebeten, ihre schriftliche Zustimmung zu geben. Keiner der Patienten hatte unkontrollierten Diabetes, eine Vorgeschichte von Strahlentherapie im Kopf- und Halsbereich, Schwangerschaft oder Stillzeit, intravenöse Bisphosphonattherapie oder Rauchgewohnheiten von mehr als 10 Zigaretten pro Tag.
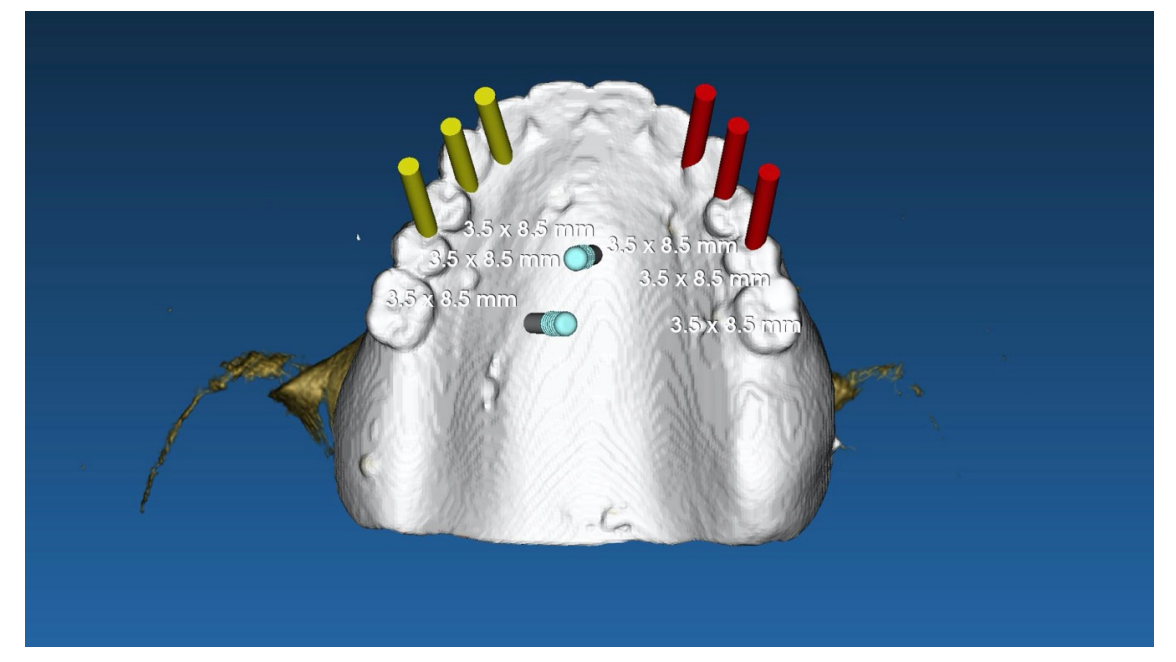
Alle Patienten präsentierten sich mit einer bereits vorhandenen vollständigen herausnehmbaren Prothese, die neu gestaltet oder überarbeitet wurde, wenn sie hinsichtlich Passform und Funktion/Ästhetik als ungenau beurteilt wurde. Danach unterzogen sich alle Patienten einer Cone-Beam-Computertomographie (CBCT) gemäß einem modifizierten Doppel-Scan-Protokoll, zusammen mit einem vollständigen Scan der bereits vorhandenen vollständigen herausnehmbaren Prothese, um virtuell vier oder sechs Implantate im geheilten Knochen zu planen, je nach dem prothetischen Volumen, das rehabilitiert werden sollte. Alle Implantate wurden so parallel wie möglich mit einer speziellen Software (RealGuide, 3DEmme, Cantù, Italien) geplant. Die anterioren Implantate wurden in der seitlichen Position platziert, während die posterioren Implantate so distal wie möglich geplant wurden. Wenn sechs Implantate geplant wurden, wurden zusätzliche Implantate in der Mitte, zwischen den anterioren und posterioren Implantaten, platziert. Nach Genehmigung des virtuellen Plans wurde eine stereolithografische chirurgische Schablone bestellt (New Ancorvis, Bologna, Italien).
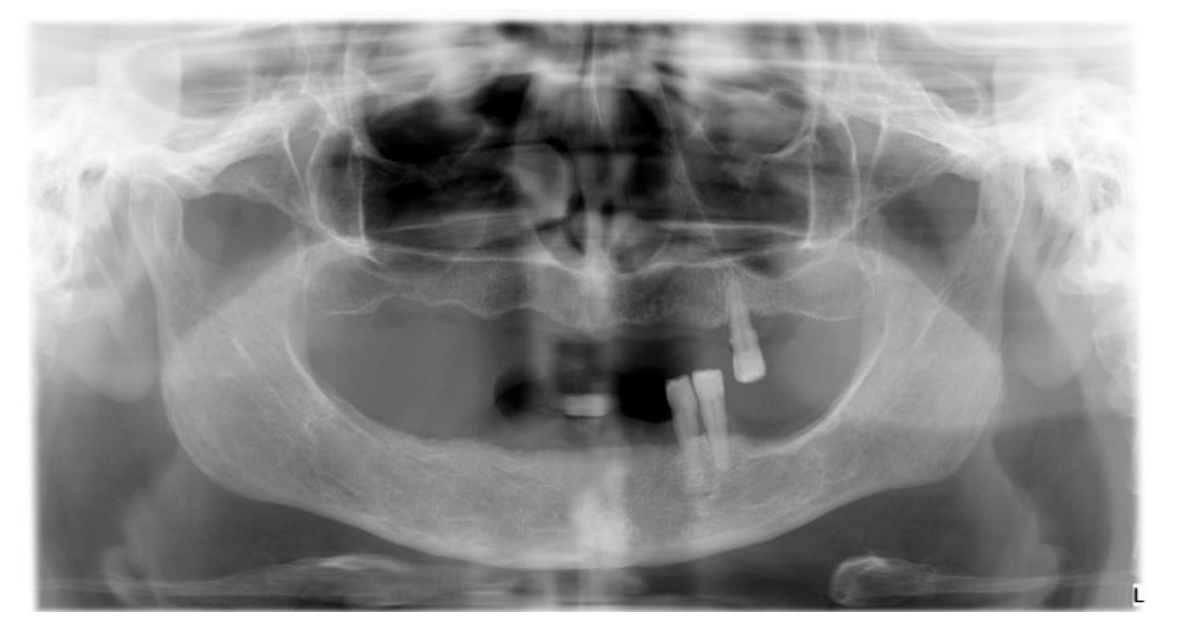
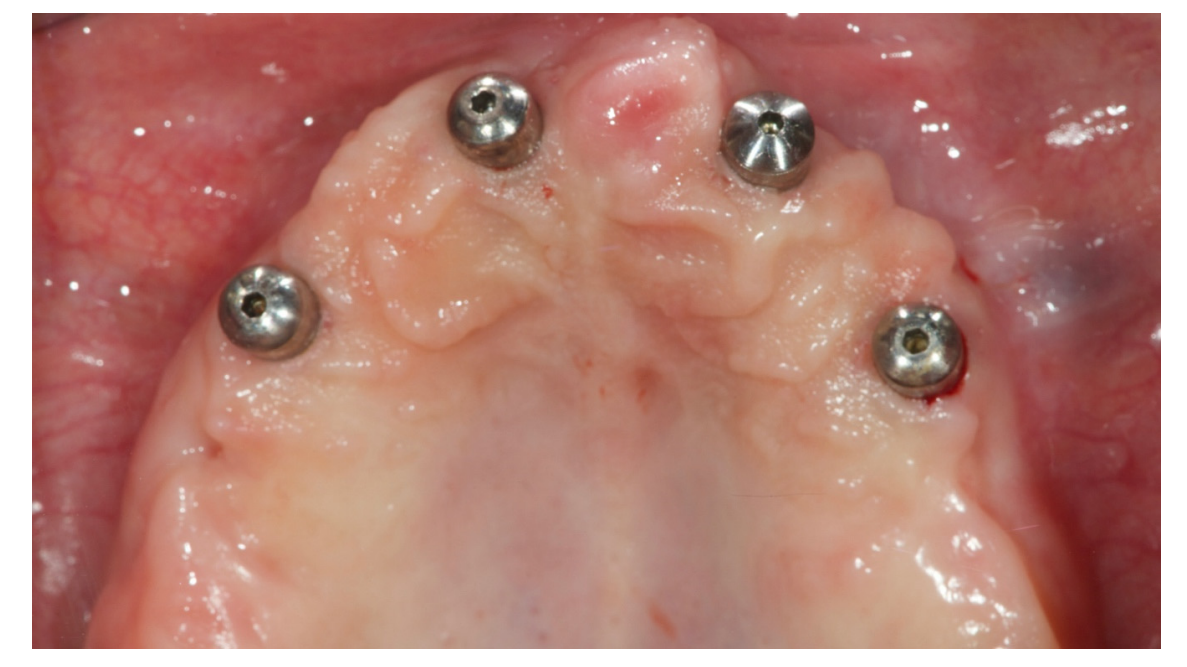
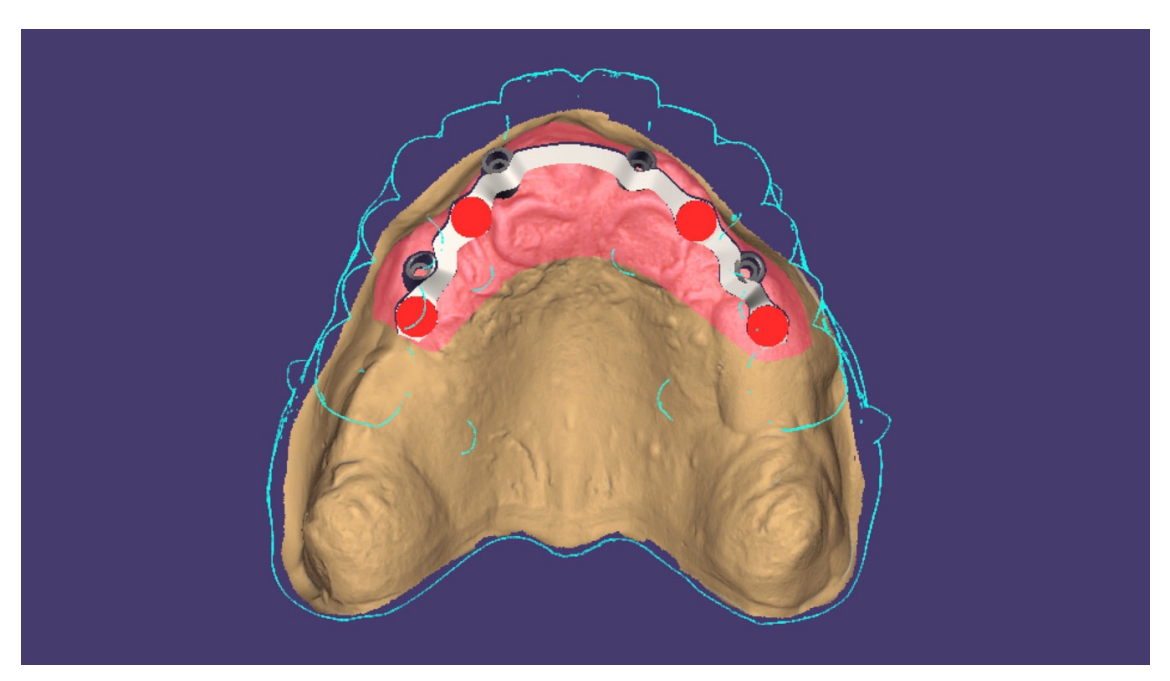
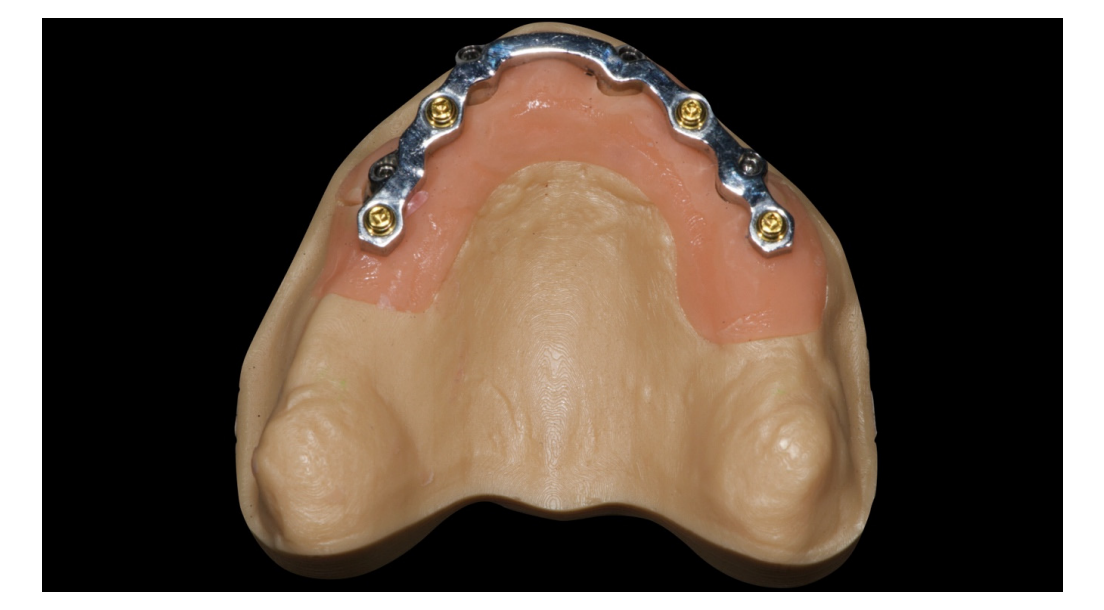
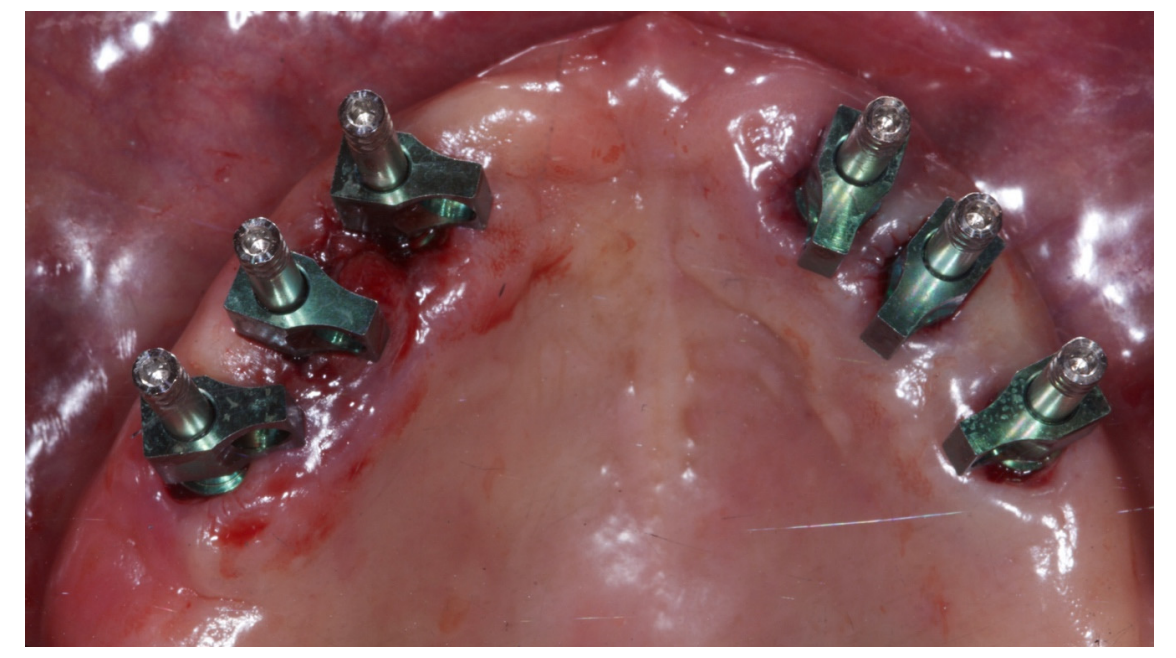
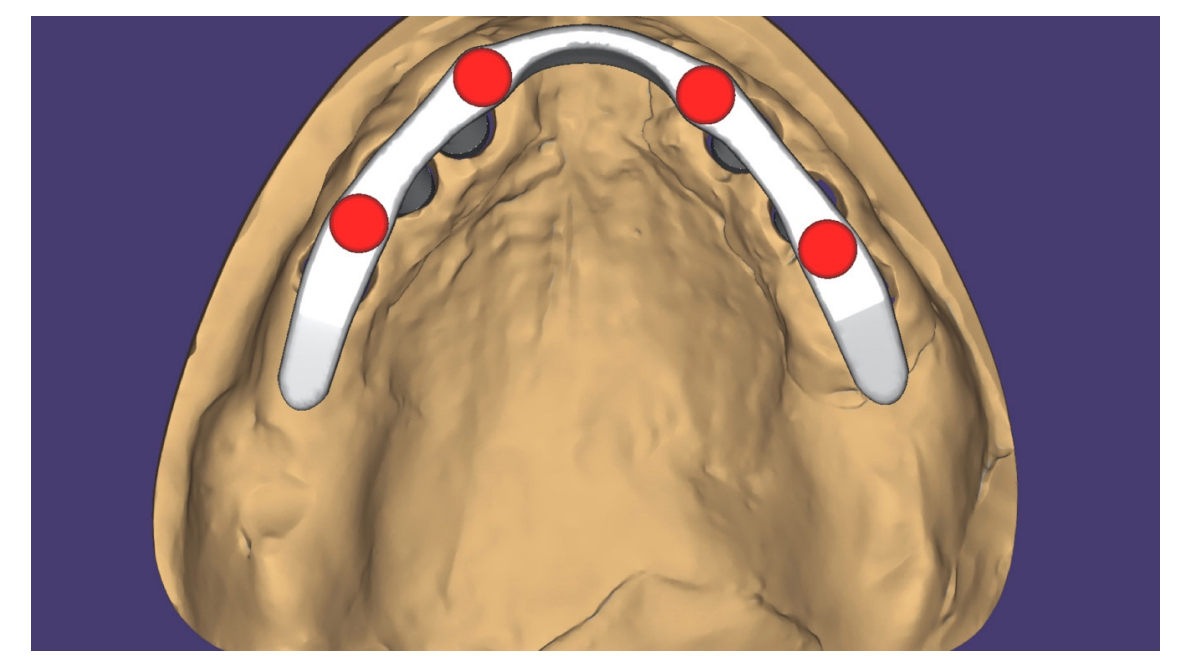
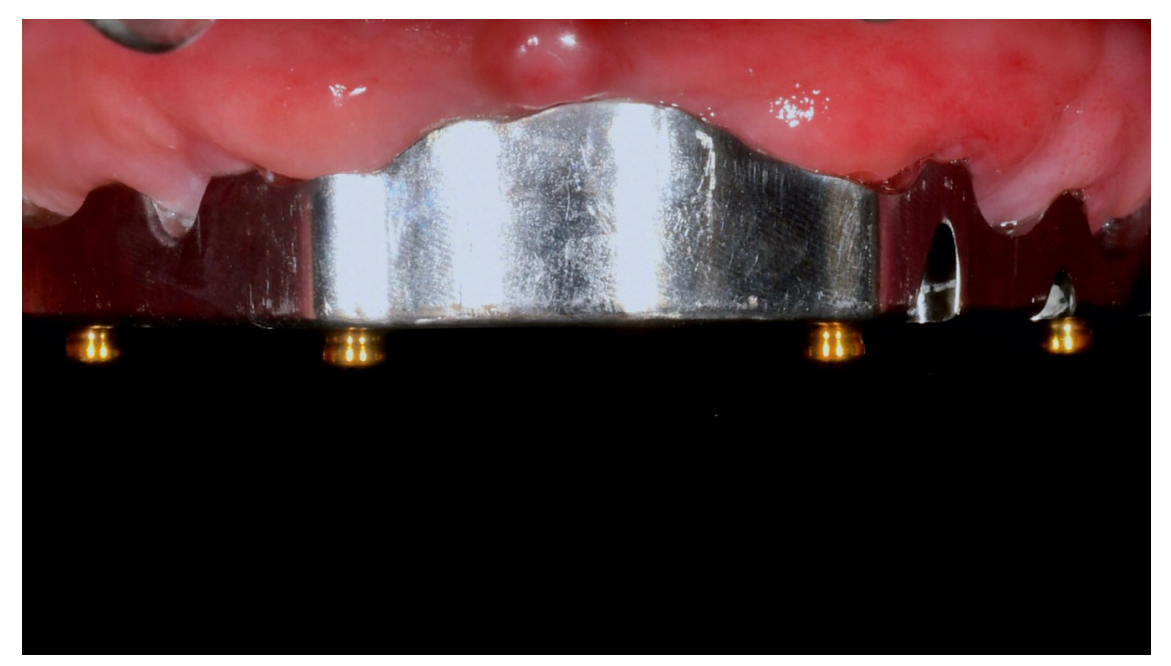
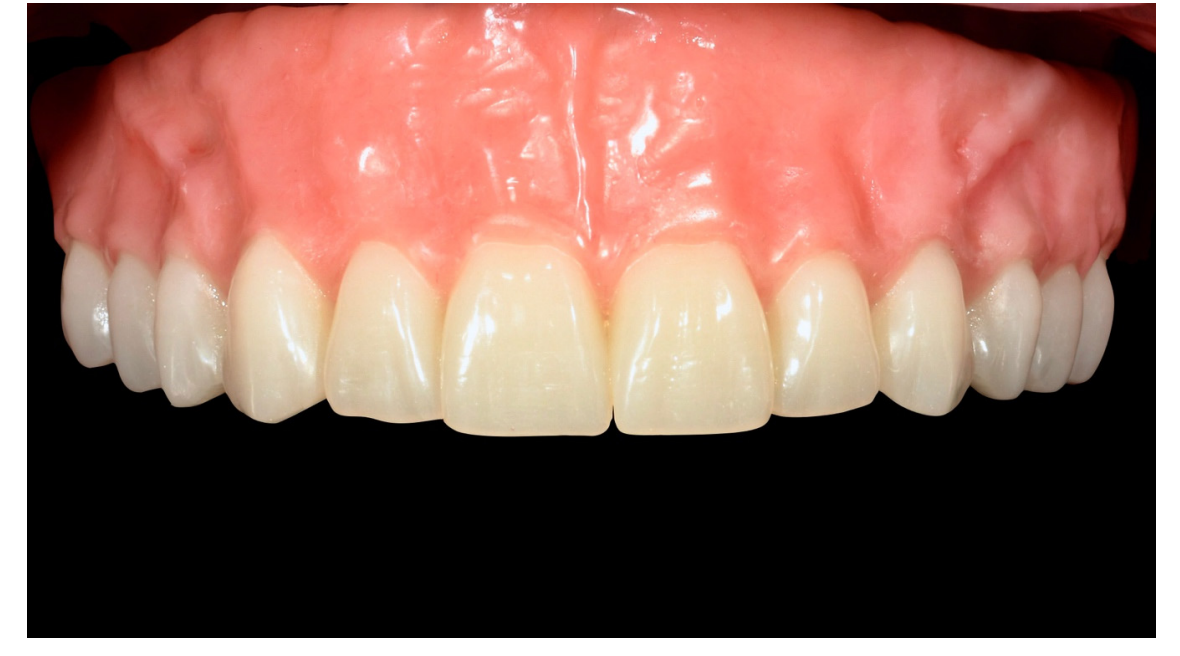
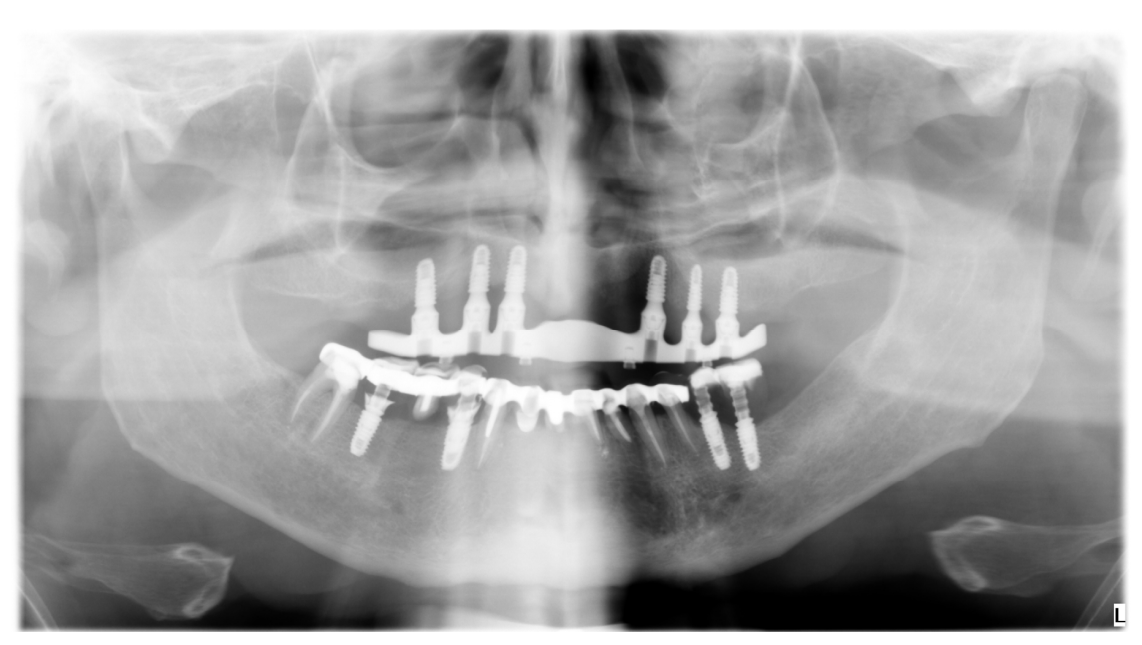
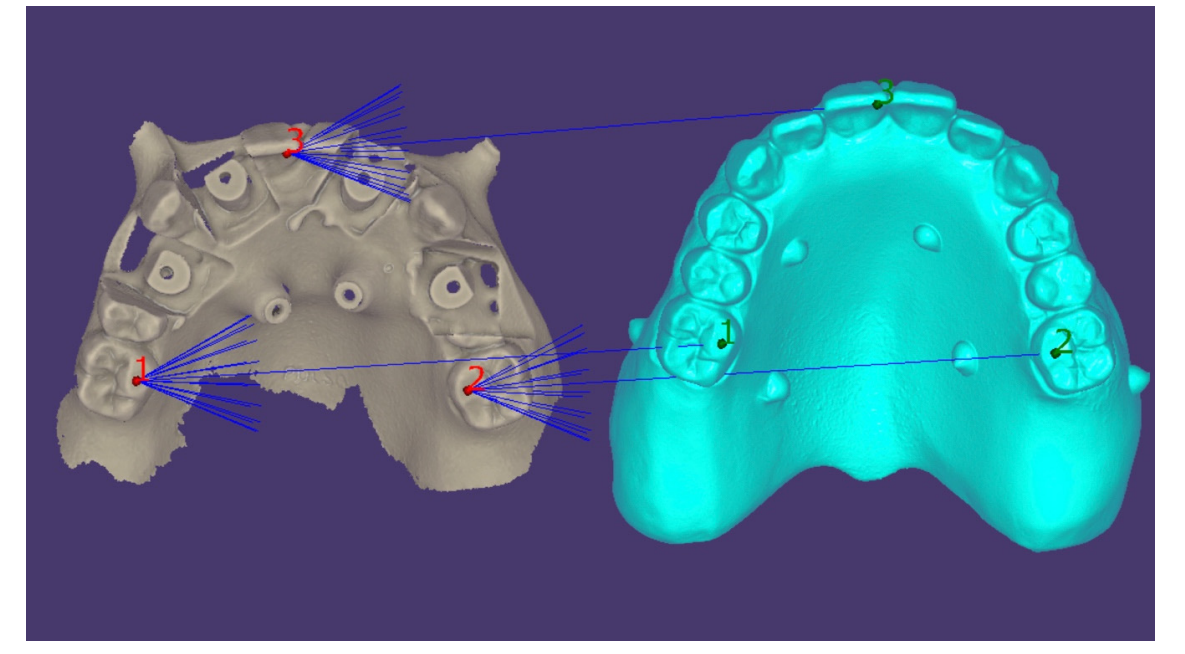
Alle Patienten erhielten professionelle Mundhygiene im antagonistischen Bogen (falls erforderlich) und prophylaktische antiseptische und antibiotische Therapie vor der Implantation. Nach der lokalen Anästhesie wurden die chirurgischen Schablonen intraoral platziert, wobei der gegenüberliegende Bogen als Referenzpunkt verwendet und mit drei bis fünf vorgeplanten Ankerstiften stabilisiert wurde. Die Patienten erhielten vier (Abbildungen 1–7) oder sechs (Abbildungen 8–14) Implantate (Osstem TSIII, Osstem Implant, Korea) unter Verwendung eines flapless oder miniflap Ansatzes, gemäß dem vom Hersteller empfohlenen Bohrprotokoll (OneGuide chirurgisches Set, Osstem Implant). Unmittelbar nach der Implantation wurden gerade Multi-Abutments TS (Osstem Implant) auf die Implantate geschraubt. Es wurde keine sofortige Belastung durchgeführt, aber die bereits vorhandene Prothese wurde mit einem Gewebe-Conditioning-Harz angepasst, um mögliche Symptome/Probleme aufgrund einer schlecht sitzenden Prothese zu reduzieren (Hydro-cast, SultanHealthcare, USA). Nach einer zweimonatigen Osseointegrationsphase wurde ein digitaler Abdruck (Carestream CS 3600) unter Verwendung einer speziell gestalteten, maßgeschneiderten prothetischen Schablone genommen, und die digitalisierte Datei wurde mit dem ursprünglichen Plan überlagert. Dies ist die Kreuzmontagetechnik, die hilft, die Planungsinformationen in jedem prothetischen Schritt zu übertragen. Insbesondere hilft sie uns, die Position der Implantate im Projekt zu übertragen und die Daten korrekt digital zu überlagern (Abbildung 15). Eine einteilige Titanstange mit einem OT Equator-Anschluss (Rhein’83, Bologna, Italien) wurde in beiden Gruppen geplant. Ein sekundäres Gerüst wurde gleichzeitig mit spezieller Software (exocad DentalCAD, Exocad GmbH, Deutschland) entworfen. Offensichtlich wurde jeder Schritt innerhalb des während der Behandlungsdiagnosephase identifizierten prothetischen Volumens entwickelt. Nach der Finalisierung wurden die Prothesen übergeben und die Patienten wurden hinsichtlich der Hygienepflege betreut, mit klinischen Untersuchungen alle 4 Monate und jährlicher radiografischer Bewertung, bis zu zwei Jahre nach der Belastung.
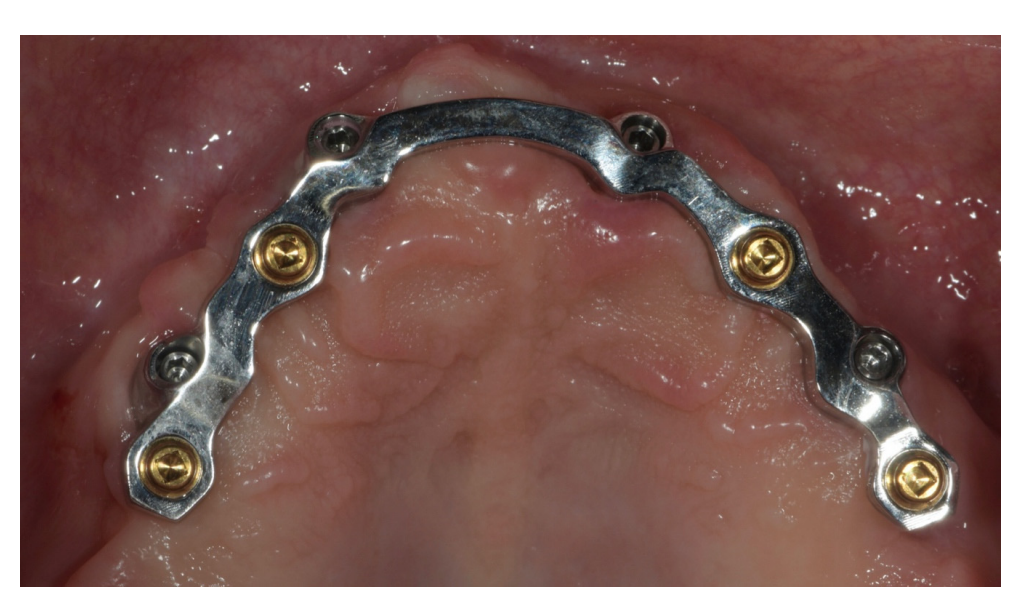
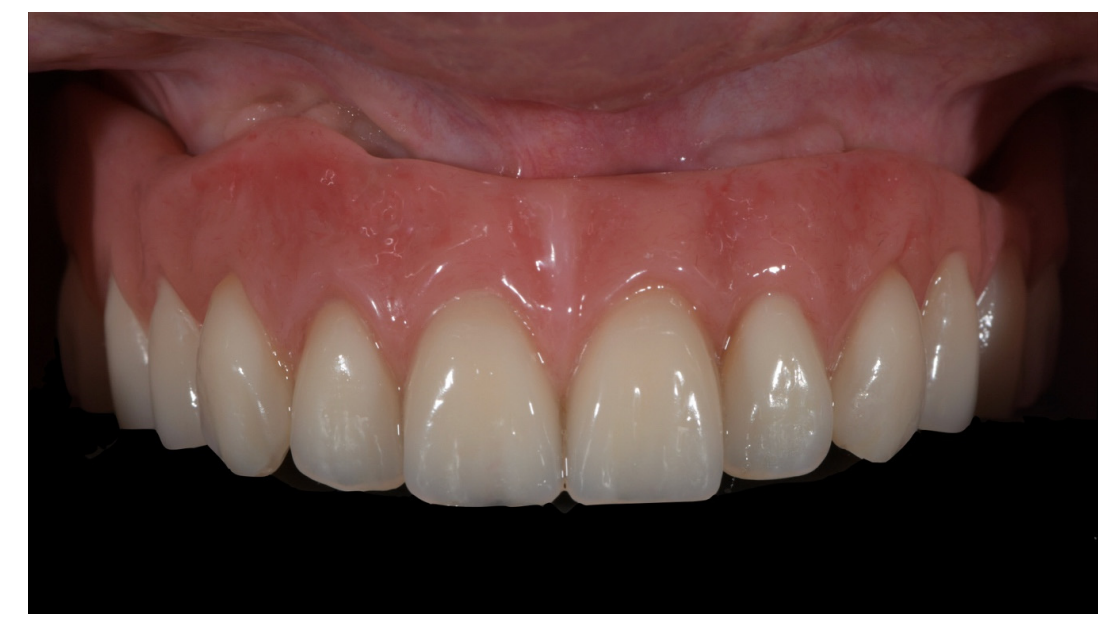
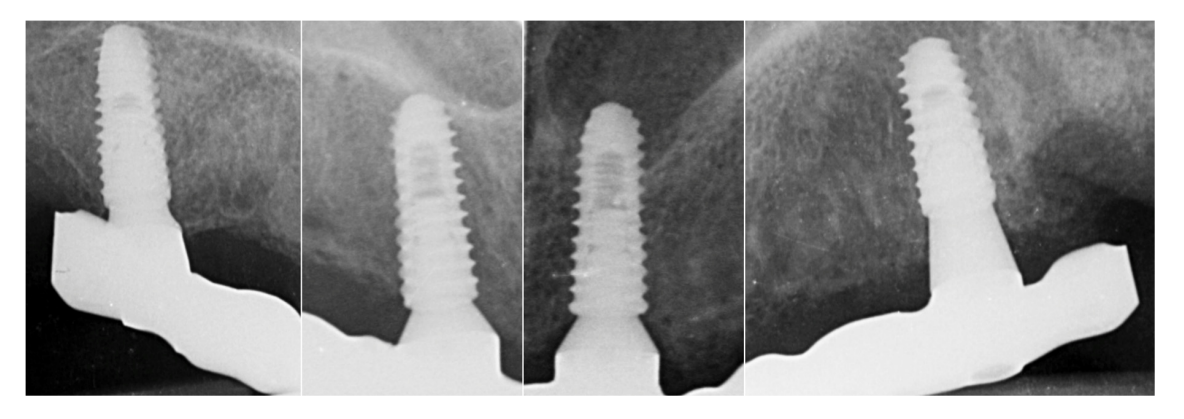
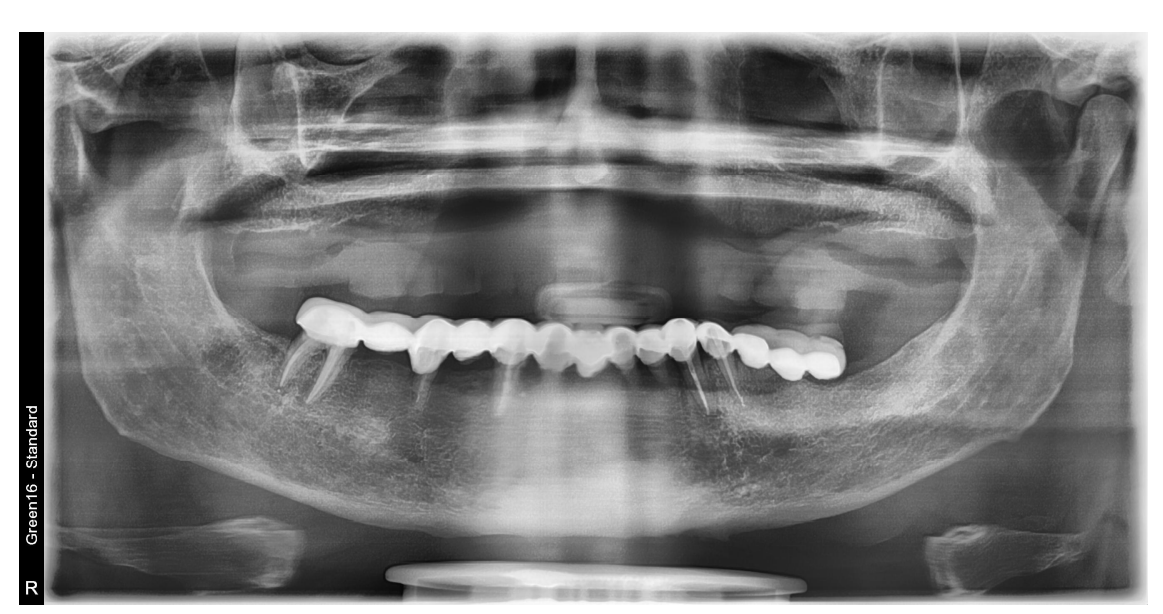
Die Überlebensraten von Implantaten und Prothesen sowie biologische und technische Komplikationen wurden während der gesamten Nachbeobachtungszeit erfasst. Ein Implantat wurde als gescheitert betrachtet, wenn es eine Mobilität, fortschreitenden marginalen Knochenverlust, Infektion und/oder mechanische Komplikationen wie Implantatfrakturen aufwies, die das Implantat unbrauchbar machen, obwohl es noch stabil im Knochen ist. Eine Prothese wurde als gescheitert betrachtet, wenn sie ersetzt werden musste. Alle biologischen (Schmerzen, Schwellungen, Eiterbildung usw.) und/oder mechanischen (Schraubenlockerung, Bruch des Gerüsts und/oder des Verblendmaterials usw.) Komplikationen wurden während des gesamten Nachbeobachtungszeitraums erfasst.
Der Fisher-exakte Test wurde verwendet, um dichotome Ergebnisse (Überleben und Komplikationen) zwischen Patienten zu vergleichen, die mit vier oder sechs Implantaten rehabilitiert wurden. Das Signifikanzniveau wurde auf 0,05 festgelegt.
Ergebnisse und Diskussion
Insgesamt wurden sechs Patienten behandelt und zwei Jahre lang nachverfolgt (drei in jeder Gruppe). Das Durchschnittsalter der Patienten betrug 68,5 ± 7,2 Jahre. Zwei Frauen und ein Mann wurden in Gruppe 1 behandelt (Durchschnittsalter 72,4 ± 5,6 Jahre), während eine Frau und zwei Männer in Gruppe 2 behandelt wurden (Durchschnittsalter 65,0 ± 7,9 Jahre). Alle Patienten in beiden Gruppen waren Nichtraucher. Ein Patient in Gruppe 1 hatte kontrollierten Typ-II-Diabetes. Zwei Patienten (einer in jeder Gruppe) erhielten eine Therapie wegen leicht erhöhtem Blutdruck. Während des gesamten Nachbeobachtungszeitraums gab es keine Implantate und keine Prothesen, die unabhängig von der Anzahl der Implantate versagten (Fisher-exakter Test: 0/0; 0/0: p = 1,0). Bei der Nachuntersuchung nach zwei Jahren traten bei zwei Patienten, die vier Implantate erhielten, zwei geringfügige Komplikationen auf. Eine der vorderen Metallmatrixen, die mit dem sekundären Gerüst mit Resin-Zement verbunden war, löste sich von dem Metallteil. In beiden Fällen wurden die Matrizen in etwa 15 Minuten wieder am Stuhl zementiert (Fisher-exakter Test: 0/3; 2/1: p = 0,4).
Beim Vergleich dieser Ergebnisse mit technischen Komplikationen im Unterkiefer traten in einem anderen von denselben Autoren veröffentlichten Papier keine Implantate und Prothesen aus und es wurden ein Jahr nach der Belastung keine größeren Komplikationen erlebt. In den vorliegenden klinischen Fällen wurden alle Patienten mit einer festen/entfernbare Lösung behandelt. Mehrere Faktoren sollten berücksichtigt werden, wenn entschieden wird, ob eine feste oder herausnehmbare implantatgestützte Vollprothese oder Überprothesen die beste Option für vollständig zahnlose Patienten ist. Laut früheren Studien stellt die Knochenatrophie eines der wichtigsten Entscheidungskriterien dar. Dies liegt an der Notwendigkeit, das weiche Gewebe im Gesicht zu stützen, sowie an der Bereitstellung einer angemessenen Hygienepflege. Darüber hinaus stellt die feste/entfernbare Lösung ein widerstandsfähiges System gegen okklusale Kräfte dar, wodurch die Gesamtzahl der Komplikationen reduziert wird.
In dem vorliegenden Papier traten zwei kleinere Komplikationen auf. Dies könnte durch die unterschiedlichen okklusalen Kräfte und die Art des verbleibenden Knochens im atrophischen Unterkiefer im Vergleich zum atrophischen Oberkiefer sowie durch die längere Nachbeobachtungszeit im vorliegenden Papier erklärt werden. Beide Komplikationen traten bei den Patienten auf, die vier Implantate erhielten; dennoch wurde kein statistisch signifikanter Unterschied erreicht. Dies könnte durch die geringe Anzahl der behandelten Patienten sowie die kurze Nachbeobachtungszeit erklärt werden.
Laut einer systematischen Übersicht von Roccuzzo et al. gab es zum Zeitpunkt der Erstellung dieses Manuskripts keine Studien, die die Frage behandelt hatten, wie viele Implantate eine Prothese im Oberkiefer stützen sollten. Im Allgemeinen sollten hintere Implantate so distal wie möglich platziert werden, um den Abstand zwischen den anterioren und posterioren Implantaten (A-P-Spanne) zu erhöhen und eine bessere Verteilung der Kaudruckkraft zu gewährleisten. Eine Verbesserung der Implantatverteilung ermöglicht auch eine Reduzierung des distalen Auskragung. Die Entscheidung, vier oder sechs Implantate zu setzen, sollte entsprechend der Knochenatrophie und der verbleibenden Bogenform der Oberkiefer getroffen werden. Tatsächlich beeinflusst bei atrophen Patienten, bei denen im posterioren Bereich aufgrund von Knochenatrophie und Pneumatisierung der Kieferhöhle kein verfügbarer Knochen vorhanden ist, die anteriore Form des Oberkieferbogens die Implantatposition, und um die A-P-Spanne zu erhöhen, sind manchmal geneigte Implantate die beste Wahl. Eine quadratische Bogenform begrenzt den anterior-posterioren Abstand zwischen den Implantaten. In diesen Fällen könnten mittlere Implantate im Prämaxillabereich platziert werden. Andernfalls könnten in sich verjüngenden und/oder ovalen Bögen sechs Implantate gesetzt werden, was den Goldstandard darstellt.
Die Neigung der hinteren Implantate gemäß einem klassischen All-on-Four-Protokoll oder der Marius Bridge von Dr. Yvan Fortin, die 1991 das erste Protokoll mit vier geneigten Implantaten und einer fest-entnehmbaren Prothese war, könnte eine weitere Option sein, um die Gesamtzahl der Implantate zu reduzieren, selbst in diesem anatomischen Szenario, auch um den distalen Überhang zu verringern und die A-P-Verbreitung zu verbessern [4]. Pozzi et al. berichteten in einem vorläufigen Bericht über implantatgestützte Suprakonstruktionen, die auf vier gemäß dem All-on-Four-Protokoll platzierten Implantaten geliefert wurden, von keinen Komplikationen ein Jahr nach der Belastung. In dieser Studie wurden gemäß dem All-on-Four-Protokoll 17° oder 30° Multi-Unit-Abutments verwendet. Different von den präsentierten Fällen wurde in der Studie von Pozzi et al. der Metallgegenpart in einem Kobalt-Chrom-Legierungsmetallrahmen gemäß der Metallguss-Technik hergestellt. In dem vorliegenden Papier wurde der Metallgegenpart mit Laserschmelztechnologie gedruckt und anschließend gefräst. Titan stellt den Goldstandard dar, da das geringere spezifische Gewicht Titan leichter macht. Darüber hinaus ist Titan auch der Goldstandard, wenn ein Verbundmaterial für die Verblendung gewählt wird.
In der vorliegenden Fallserie wurden flachprofilierte Attachments verwendet, um die Prothese mit dem CAD/CAM-Titanbalken zu verbinden und zu halten. Die flachprofilierten Attachments trugen dazu bei, technische Komplikationen wie das Ablösen der Zähne oder Brüche zu reduzieren, wodurch die prothetischen Materialien zwischen der prothetischen Krone und dem Balkenvolumen verbessert wurden. Auch wenn keine statistisch signifikante Differenz erreicht wurde, traten bei der Verwendung von vier Implantaten zwei geringfügige Komplikationen auf. Eine weitere Studie sollte entworfen werden, um die Auswirkungen der okklusalen Kräfte bei Verwendung einer geringen Anzahl von Implantaten zu bewerten.
Da diese Studie als vergleichende Fallserie konzipiert wurde, ist die Hauptbeschränkung dieser Forschung die kleine Stichprobengröße. Dennoch ist es möglich anzunehmen, dass eine vollständig von vier oder sechs Implantaten unterstützte obere Implantatprothese eine sicherere Behandlungsoption für die minimalinvasive Rehabilitation atrophischer Oberkiefer ist. Die zentrale Botschaft ist, dass, wenn möglich, bis zu sechs parallele Implantate (mindestens vier) gesetzt werden sollten.
Marco Tallarico, Gabriele Cervino, Roberto Scrascia, Umberto Uccioli, Aurea Lumbau und Silvio Mario Meloni
Referenzen
- Avrampou, M.; Mericske-Stern, R.; Blatz, M.B.; Katsoulis, J. Virtuelle Implantatplanung im zahnlosen Oberkiefer: Kriterien für die Entscheidungsfindung beim Prothesendesign. Clin. Oral Implant. Res. 2012, 24, 152–159. [CrossRef] [PubMed]
- Zitzmann, N.U.; Marinello, C.P. Feste oder herausnehmbare implantatgestützte Restaurationen im zahnlosen Oberkiefer: Literaturübersicht. Pract. Periodontics Aesthet. Dent. 2000, 12, 599–608. [PubMed]
- Tallarico, M.; Canullo, L.; Pisano, M.; Penarrocha-Oltra, D.; Peñarrocha-Diago, M.; Meloni, S.M. Eine bis zu 7-jährige retrospektive Analyse biologischer und technischer Komplikationen mit dem All-on-4-Konzept. J. Oral Implantol. 2016, 42, 265–271. [CrossRef] [PubMed]
- Pozzi, A.; Tallarico, M.; Moy, P.K. Vier-Implantat-Überdenture, die vollständig von einer CAD-CAM-Titanstange unterstützt wird: Eine prospektive Ein-Kohorten-1-Jahres-Vorstudie. J. Prosthet. Dent. 2016, 116, 516–523. [CrossRef] [PubMed]
- Tallarico, M.; Xhanari, E.; Kadiu, B.; Scrascia, R. Implantatrehabilitation von extrem atrophen Unterkiefern (Cawood und Howell Klasse VI) mit einer fest herausnehmbaren Lösung, die von vier Implantaten unterstützt wird: Ein-Jahres-Ergebnisse aus einer vorläufigen prospektiven Fallserie. J. Oral Sci. Rehabil. 2017, 3, 32–40.
- Tallarico, M.; Schiappa, D.; Schipani, F.; Cocchi, F.; Annucci, M.; Xhanari, E. Verbesserter vollständig digitaler Workflow zur Rehabilitation eines zahnlosen Patienten mit einer Implantat-Überdenture in 4 Terminen: Ein Fallbericht. J. Oral Sci. Rehabil. 2017, 25, 38–46.
- Tallarico, M.; Xhanari, E.; Martinolli, M.; Baldoni, E.; Meloni, S.M. Extraorale Stuhl-Seiten-Digitalisierung: Klinische Berichte über ein neues digitales Protokoll für die chirurgische und prothetische Behandlung von vollständig zahnlosen Patienten. J. Oral Sci. Rehabil. 2018, 22, 1–5.
- Roccuzzo, M.; Bonino, F.; Gaudioso, L.; Zwahlen, M.; Meijer, H.J.A. Was ist die optimale Anzahl von Implantaten für herausnehmbare Rekonstruktionen? Eine systematische Übersicht über implantatgestützte Überdenturen. Clin. Oral Implant. Res. 2012, 23, 229–237. [CrossRef] [PubMed]
- Nastro, E.; Musolino, C.; Allegra, A.; Oteri, G.; Cicciù, M.; Alonci, A.; Quartarone, E.; Alati, C.; De Ponte, F.S. Bisphosphonat-assoziierte Osteonekrose des Kiefers bei Patienten mit multiplem Myelom und Brustkrebs. Acta Haematol. 2007, 117, 181–187. [CrossRef] [PubMed]
- Stacchi, C.; Lombardi, T.; Cusimano, P.; Berton, F.; Lauritano, F.; Cervino, G.; Di Lenarda, R.; Cicciù, M. Knochenschaber versus piezoelektrische Chirurgie bei der lateralen Antrostomie zur Sinusbodenelevation. J. Craniofacial Surg. 2017, 28, 1191–1196. [CrossRef] [PubMed]
- Lo Giudice, G.; Lo Giudice, R.; Matarese, G.; Isola, G.; Cicciù, M.; Terranova, A.; Palaia, G.; Romeo, U. Bewertung von Vergrößerungssystemen in der restaurativen Zahnheilkunde. Eine In-vitro-Studie. Dent. Cadmos 2015, 83, 296–305. [CrossRef]
- Matarese, G.; Ramaglia, L.; Fiorillo, L.; Cervino, G.; Lauritano, F.; Isola, G. Implantologie und Parodontalerkrankung: Die Alleskönner zur Problemlösung? Open Dent. J. 2017, 11, 460–465. [CrossRef] [PubMed]
- Cervino, G.; Fiorillo, L.; Spagnuolo, G.; Bramanti, E.; Laino, L.; Lauritano, F.; Cicciu, M. Schnittstelle zwischen MTA und zahnärztlichen Bonding-Mitteln: Bewertung mit dem Rasterelektronenmikroskop. J. Int. Soc. Prev. Community Dent. 2017, 7, 64–68. [CrossRef] [PubMed]
- Fiorillo, L.; Cervino, G.; Herford, A.S.; Lauritano, F.; D’Amico, C.; Lo Giudice, R.; Laino, L.; Troiano, G.; Crimi, S.; Cicciu, M. Profil der Interferon-Zahnfleischflüssigkeit und Korrelation mit Parodontalerkrankungen und Wundheilung: Eine systematische Übersicht über aktuelle Daten. Int. J. Mol. Sci. 2018, 19, 1908. [CrossRef] [PubMed]
- Cervino, G.; Fiorillo, L.; Laino, L.; Herford, A.S.; Lauritano, F.; Giudice, G.L.; Fama, F.; Santoro, R.; Troiano, G.; Iannello, G.; et al. Einfluss der Mundgesundheit auf die Lebensqualität bei Zöliakie-Patienten: Analyse aktueller Erkenntnisse in einer Literaturübersicht. Gastroenterol. Res. Pr. 2018, 2018, 7848735. [CrossRef] [PubMed]
- Fiorillo, L. Mundgesundheit: Der erste Schritt zum Wohlbefinden. Medicina 2019, 55, 676. [CrossRef] [PubMed]
- Fiorillo, L.; Musumeci, G. Kiefergelenkdysfunktion und systemische Korrelation. J. Funct. Morphol. Kinesiol. 2020, 5, 20. [CrossRef]
- Cicciù, M.; Risitano, G.; Maiorana, C.; Franceschini, G. Parametrische Analyse der Festigkeit im „Toronto“-Knochen-Prothesensystem. Minerva Stomatol. 2009, 58, 9–23.
- Cicciù, M.; Risitano, G.; Lo Giudice, G.; Bramanti, E. Bewertung der parodontalen Gesundheit und Kariesprävalenz bei Patienten mit Parkinson-Krankheit. Parkinsons Dis. 2012, 2012, 541908. [CrossRef] [PubMed]
