Vergleich der OT-Equator®-Auflagen zur Befestigung eines frühbelasteten Implantat-Overdentures auf zwei oder drei Implantaten: Vorläufige Daten aus einer 1-jährigen RCT
Maschinenübersetzung
Der Originalartikel ist in EN Sprache (Link zum Lesen) geschrieben.
Zusammenfassung
Das Ziel dieser multizentrischen, randomisierten kontrollierten Studie war es, die klinischen, radiografischen und patientenorientierten Ergebnisse von früh belasteten mandibulären Overdenturen, die absichtlich auf zwei oder drei Implantaten platziert wurden, zu vergleichen. Die Ergebnisse umfassten: Erfolgs- und Überlebensraten von Implantaten und Prothesen; biologische und technische Komplikationen; marginalen Knochenverlust; Patientenzufriedenheit; und parodontalen Parameter. Die Ergebnisse zeigten keine Unterschiede zwischen den Gruppen in Bezug auf eines der analysierten Ergebnisse. Angesichts der Einschränkungen der vorliegenden Studie und unter Berücksichtigung der langfristigen Nachbeobachtung sollte der Goldstandard für prothetische Rehabilitationen mit Attachments, im Einklang mit der wissenschaftlichen Gemeinschaft, zwei nicht gesplinte Implantate bevorzugen.
Einleitung
Heute fragen vollständig zahnlose Patienten mit atrophem Unterkiefer oder Oberkiefer häufiger nach festen Rehabilitationen. Dennoch stellen Overdenturen mit Implantatretention eine der besten Lösungen dar, um eine optimale kausale und phonetik Funktion zu erreichen und die höheren ästhetischen Anforderungen zu erfüllen. Laut der McGill-Konsenserklärung sind implantatretinierte Overdenturen (IRO) zu einer Standardoption für die prothetische Behandlung der zahnlosen Kiefer geworden, sowohl mit sofortigen als auch mit verzögerten Belastungsprotokollen. Die stabile Verankerung der Implantat-Overdentur trägt wesentlich zu diesen erfolgreichen Ergebnissen bei. Mandibuläre Overdenturen, die auf zwei bis vier Implantaten basieren, haben sich als erfolgreiche Behandlungsoption für zahnlose Patienten erwiesen und bieten ausreichende Retention und Unterstützung. Die Platzierung von drei oder mehr Implantaten sollte die Retention erhöhen und stellt eine winkelige Beziehung anstelle einer geraden Beziehung dar. Trotz dessen gibt es einen Mangel an Studien, die die ideale Anzahl von Implantaten zur Retention einer Overdentur bewerten.
Eine aktuelle Meta-Analyse hat keine statistisch signifikanten Unterschiede zwischen gesplinteten und nicht gesplinteten Attachmentsystemen hinsichtlich des marginalen Knochenverlusts, der Komplikationen und der Überlebensrate von Implantaten gezeigt. Für letzteres sollten nicht gesplintete Implantate als der Goldstandard betrachtet werden. Es wurden mehrere Attachmentsysteme entwickelt. Unter diesen könnte der retentive Anker mit Titanmatrix und Locator aus finanzieller Sicht die bessere Wahl sein, wenn man die anfänglichen niedrigen Kosten der Komponenten und auch die reduzierte Anzahl von Komplikationen berücksichtigt. In einer langfristigen retrospektiven Analyse zeigten Implantat-Overdentures hohe Überlebensraten von Implantaten und Prothesen, niedrige Komplikationen, hohe Patientenzufriedenheit und gute biologische Parameter. Dabei wiesen die flachprofiligen Attachments eine geringere Anzahl von Komplikationen auf.
Das Ziel dieser randomisierten kontrollierten Studie ist es, den Implantat- und Prothesenerfolg sowie die Überlebensraten, biologische und technische Komplikationen, den marginalen Knochenverlust, die Patientenzufriedenheit und die Gesundheit des peri-implantären Gewebes zwischen zwei oder drei nicht gesplinteten implantatgestützten Overdentures zu vergleichen. Die Hypothese war, dass es keine Unterschiede zwischen den Gruppen gab.
Materialien und Methoden
Diese Studie wurde als multizentrische, randomisierte kontrollierte Studie mit parallelen Gruppen strukturiert. Die Patienten in der vorliegenden Studie wiesen eine vollständig zahnlose Mandibula auf und benötigten eine prothetische Rehabilitation mit Implantaten in Form einer Overdenture.
Sie wurden zwischen Dezember 2017 und November 2018 in sieben öffentlichen und privaten Zentren in Europa eingeschlossen und behandelt. Diese Studie wurde in Übereinstimmung mit den Grundsätzen der 1964 erklärten Helsinki-Deklaration für biomedizinische Forschung mit menschlichen Probanden, die 2013 geändert wurde, durchgeführt und erhielt die ethische Genehmigung vom koordinierenden Zentrum in Albanien (Protokollnummer 4/2018). Die Patienten wurden ordnungsgemäß über die Natur der Studie informiert. Für jeden Patienten wurde ein schriftliches Einverständnisformular für chirurgische und prothetische Verfahren sowie für die Verwendung klinischer und radiologischer Daten eingeholt. Diese Forschung wurde auf Clinical trial.gov (NCT03640910) registriert, und das Manuskript wurde gemäß den CONSORT-Richtlinien verfasst.
Zum Zeitpunkt der Einschreibung wurden gesunde Personen im Alter von 24 Jahren oder älter, mit einer vollständig zahnlosen Mandibula oder einer unzureichenden Zahnreihe in der Mandibula, die erneut eine implantatgestützte Prothese erhalten sollten, berücksichtigt.
Ausschlusskriterien waren allgemeine Kontraindikationen für orale Chirurgie, Schwangerschaft oder Stillzeit, intravenöse Bisphosphonattherapie, Alkohol- oder Drogenmissbrauch, starkes Rauchen (≥20 Zigaretten/Tag), Strahlentherapie im Kopf- oder Halsbereich innerhalb der letzten fünf Jahre, parafunktionale Aktivitäten, unbehandelte Parodontitis, psychiatrische Therapie oder unrealistische Erwartungen, immunsupprimiert oder immungeschwächt, Mangel an gegenüberliegenden Zähnen/okkludierenden Zahnreihen im Bereich der geplanten Implantatsetzung, akute Infektion im Bereich der geplanten Knochenaugmentation und Implantatsetzung, schlechte Mundhygiene und Motivation, Patienten, die an anderen Studien teilnehmen, sowie Allergien oder unerwünschte Reaktionen auf restaurative Materialien.
Für das initiale Screening und die Bewertung wurden präoperative Fotografien, orthopanoramische Röntgenaufnahmen und der parodontaler Status erhoben.
Schwer beeinträchtigte Zahnelemente wurden drei Monate vor der Implantation und der Fertigstellung der neuen temporären vollständigen herausnehmbaren Prothese extrahiert.
Am Tag der Operation wurde eine Einzeldosis eines Antibiotikums (2 g Amoxicillin oder 600 mg Clindamycin oder 500 mg Azithromycin oder Clarithromycin bei Penicillinallergie) 1 Stunde vor der Implantation verabreicht.
Unmittelbar vor der Operation spülten die Teilnehmer 1 Minute lang mit einer 0,2%igen Chlorhexidin-Mundspülung. Die vom Chirurgen verordnete lokale Anästhesie wurde verabreicht. Das flapless Verfahren oder ein minimal invasiver Mukoperiostlappen wurde angehoben. Anschließend wurden die Patienten zufällig in zwei (Kontrollgruppe) oder drei (Testgruppe) nicht geschiente Implantate eingeteilt.
Die Implantate wurden im interforaminalen Bereich des Unterkiefers gemäß einem einstufigen Ansatz platziert. Jede Marke von Implantaten, die OT-Equator OT-Anschlüsse (Rhein83, Bologna, Italien) bietet, wurde gemäß den Herstellerangaben platziert, um ein Einfügedrehmoment von mindestens 35 N cm zu erreichen. Die Implantatlängen wurden durch die präoperativen Röntgenaufnahmen bestimmt. Die Kieferknochenqualität wurde während der Zahnimplantatchirurgie anhand des taktilen Widerstands beim Bohren bewertet.
Nach der Operation wurden die Patienten angewiesen, das Zähneputzen und Trauma an der Operationsstelle zu vermeiden. Eine postchirurgische kalte und weiche Diät wurde empfohlen. Rauchern wurde geraten, in den ersten 2 Wochen nach der Operation auf das Rauchen zu verzichten, und es wurden Anweisungen zur Mundhygiene gegeben (Chlorhexidin 0,12% Spülungen 3 Mal/Tag). Analgetika (600 mg Ibuprofen oder andere) wurden nach Bedarf verschrieben. Die Nähte (sofern vorhanden) wurden nach 10 Tagen entfernt.
Die prothetischen Verfahren begannen acht Wochen nach der Implantation. Alle Patienten erhielten zuverlässige, vollständig ausgeweitete Abdrücke beider Kiefer, die mit einer Nachbildung der herausnehmbaren Prothese des Patienten, die mit polysulfid- oder polyetherbasiertem Material neu bezogen wurde, genommen wurden. Der Masterabdruck wurde mit niedrig expandierendem, Gips der Klasse IV gegossen. Der Masterabdruck und die Antagonisten wurden in einem halb einstellbaren Artikulator unter Verwendung des tatsächlichen funktionalen Okklusion des Patienten montiert. Anschließend wurde ein diagnostisches prothetisches Setup erstellt und im Mund des Patienten ausprobiert, wobei die funktionalen und ästhetischen Parameter überprüft wurden. Eine definitive metallverstärkte, vollständige herausnehmbare Prothese wurde in beiden Gruppen innerhalb von vier Wochen nach der zweiten Operation geliefert.
Nachdem die Gewebeheilung abgeschlossen war, wurden die flachen OT Equator-Anschlüsse (Rhein83) mit dem OT Equator Square Screwdriver (Rhein83) auf die Implantate geschraubt, mit einem Drehmomentbereich von 22–25 N cm, wie vom Hersteller angegeben. Die Höhen der Anschlüsse reichten von 0,5 bis 7,0 mm, abhängig von der Höhe der Übergangszone jedes Implantats, die leicht mit dem farbigen Tissue Height Measurer Gauge (Rhein83) nach Entfernung der Heilungsschraube gemessen werden konnte. Als nächstes wurden Plätze vorbereitet, um den Stahlkäfig des weiblichen Gehäuses auf der Montagesurface der abnehmbaren vollständigen mandibulären Prothese aufzunehmen, einschließlich kleiner Löcher zwischen dem geschaffenen Raum und der Oberfläche der Prothese, um das Entweichen von Harz zu ermöglichen. Silikon-Schutzscheiben (Rhein83) wurden über die OT Equator-Anschlüsse gelegt. Extra-weiche retentive Kopplungen (gelb, 600 g) wurden zunächst in das weibliche Stahlgehäuse eingesetzt, das mit dem OT Equator verbunden war, und schließlich mit selbsthärtendem Acrylharz an der Prothese befestigt, während der Patient die Prothese direkt in Okklusion hielt. Als die Polymerisation abgeschlossen war, wurde die Prothese entfernt und die Silikonscheiben wurden abgenommen. Überschüssiges Acryl wurde mit Laborfräsern bearbeitet, und die Prothese wurde mit Laborgrommets poliert. Einen Monat nach der Lieferung der Prothese wurden die gelben retentiven Einsätze durch einen stärkeren Typ (rosa, 1200 g) ersetzt.
In beiden Gruppen wurde die Okklusion entwickelt, um eine lingualisierte Okklusion mit ausgewogenen Kontakten während der Funktion zu gewährleisten und vorzeitige Kontakte zu vermeiden. Wenn der gegenüberliegende Bogen jedoch eine herausnehmbare Vollprothese war, musste der Überbiss absichtlich breit gelassen werden, zwei bis fünf mm, um Störungen während der Funktion zu vermeiden. Den Patienten wurden Anweisungen gegeben und Kontrollbesuche für okklusale Anpassungen und Qualitätskontrolle der Mundhygiene wurden alle sechs Monate und für den Austausch der Retentionskappen einmal im Jahr geplant.
Die Ergebnismaßnahmen waren: Implantat- und prothetischer Erfolg und Überlebensrate; biologische und technische Komplikationen; marginaler Knochenverlust; und Patientenzufriedenheit (Oral Health Impact Profile, OHIP-22).
Ein Implantatversagen wurde als gegeben angesehen, wenn es Mobilität aufwies, die durch Klopfen oder Schwingen des Implantatkopfes mit den Metallgriffen zweier Instrumente beurteilt wurde, progressiven marginalen Knochenverlust oder Infektion und jede mechanische Komplikation, die das Implantat unbrauchbar machte, obwohl es noch mechanisch stabil im Knochen war.
Eine Prothese wurde als Misserfolg betrachtet, wenn sie Hinweise auf eine Wiederaufbereitung aufwies, mit Ausnahme von akzeptierter Wartung (einschließlich Patrice/Matrizenaktivierung/Reparatur/Ersetzung, mit einer Begrenzung von zwei Patrice- oder Matrixersetzungen im ersten Jahr und fünf Ersetzungen in fünf Jahren sowie einer Neuauskleidung der Basis der Supraprotese in fünf Jahren).
Komplikationen: Alle biologischen (Schmerzen, Schwellungen, Eiterung usw.) und/oder mechanischen (Lockerung der Befestigung, Bruch der Basis der Prothese und/oder Bruch oder Ablösung der Zähne) Komplikationen wurden bewertet.
Die marginalen Knochenlevels wurden mithilfe digitaler oder konventioneller intraoraler periapikaler Röntgenaufnahmen, die mit der Paralleltechnik unter Verwendung des Rinn-Zentriergeräts aufgenommen wurden, bei der Implantation, bei der Belastung (Basislinie) und ein Jahr nach der Belastung bewertet. Röntgenaufnahmen wurden zur Bewertung akzeptiert oder abgelehnt, basierend auf der Klarheit der Implantatdrähte. Alle lesbaren Röntgenaufnahmen wurden im JPEG-Format in eine Bildanalyse-Software (ImageJ; National Institutes of Health, http://imagej.nih.gov/ij, abgerufen am 27. August 2021) hochgeladen, die mit der bekannten Länge oder dem Durchmesser der Zahnimplantate kalibriert wurde und auf einem 24-Zoll-LCD-Bildschirm (iMac, Apple, Cuppertino, CA, USA) angezeigt und unter standardisierten Bedingungen (ISO 12646:2004) bewertet wurde. Die marginalen Knochenlevels wurden aus linearen Messungen ermittelt, die von zwei unabhängigen (semi-blind) geschulten Prüfern auf jeder periapikalen Röntgenaufnahme durchgeführt wurden, vom mesialen und distalen Rand des Implantathals bis zum höchsten Punkt, an dem der Knochen anscheinend Kontakt mit dem Implantat hatte.
Die Lebensqualität wurde mit dem Oral Health Impact Profile (OHIP-19; Allen und Locker 2002) Fragebogen bewertet, der von den Teilnehmern ausgefüllt wurde. Der Fragebogen bestand aus sieben Subskalen FL = Funktionale Einschränkung, P1 = Physischer Schmerz, P2 = Psychisches Unbehagen, D1 = Physische Behinderung, D2 = Psychische Behinderung, D3 = Soziale Behinderung, H = Handicap, mit jeweils zwei bis drei Fragen. Die Teilnehmer wählten aus fünf möglichen Antworten für jede Frage wie folgt: 4 = sehr oft; 3 = ziemlich oft; 2 = gelegentlich; 1 = kaum je; 0 = nie/weiß nicht. Niedrigere OHIP-Gesamtwerte deuteten auf eine Verbesserung der gesundheitsbezogenen Lebensqualität im Zusammenhang mit der Mundgesundheit hin. Der Fragebogen wurde vor der Behandlung sowie einen Monat und ein Jahr nach der endgültigen Prothesenabgabe von einem verblindeten Prüfer durchgeführt.
Der Blutungsindex und der Plaqueindex wurden an vier Stellen um jede Implantat-Abutment-Schnittstelle zu Beginn und bei der Untersuchung ein Jahr nach der Belastung mit einer speziellen Parodontalsonde bewertet.
Statistische Analyse
Die statistische Analyse wurde entwickelt, um Unterschiede zwischen Gruppen zu finden. Eine a priori Berechnung der Stichprobengröße wurde online durchgeführt (https://clincalc.com/stats/samplesize.aspx, abgerufen am 27. August 2021) basierend auf einem vorläufigen Bericht, gegeben: alpha 0,05 beta 0,2; und Power 0,80. Die gesamte Stichprobengröße betrug 44 Patienten für jede Gruppe. Zwanzig Zentren waren beteiligt, jeweils mit sechs Patienten. Davon sollten drei Patienten mit zwei Implantaten behandelt werden, und die gleiche Anzahl von Patienten sollte mit drei Implantaten behandelt werden. Die Datenerhebung war für 1, 3 und 5 Jahre nach der Belastung geplant.
Die Daten wurden in einer Tabelle (Numbers für Mac OS X) aufgezeichnet. Ein Statistiker mit Fachkenntnissen in der Zahnmedizin analysierte die Daten mit derselben Software. Eine deskriptive Analyse wurde für numerische Parameter unter Verwendung des Mittelwerts ± Standardabweichung mit Konfidenzintervall (95 % CI) durchgeführt. Unterschiede in der Proportion für dichotome Ergebnisse (Patienten mit Implantatversagen, Prothesenversagen und Komplikationen) wurden mit dem exakten Fisher-Test verglichen. Unterschiede der Mittelwerte auf Patientenebene für kontinuierliche Ergebnisse (OHIP, marginaler Knochenverlust, BoP und PI) wurden durch unabhängige Stichproben-t-Tests verglichen. Alle statistischen Analysen wurden auf Patientenebene durchgeführt und auf einem Signifikanzniveau von 0,05 durchgeführt.
Ergebnisse
Siebenunddreißig Patienten wurden auf ihre Eignung überprüft, aber nur 34 Teilnehmer wurden nacheinander in die Studie von den sieben teilnehmenden Zentren eingeschrieben. Drei Patienten weigerten sich, teilzunehmen. Jedes Zentrum sollte sechs Patienten einschreiben (drei Patienten in jeder Gruppe), aber fünf von sieben Zentren haben nicht alle Patienten eingeschrieben. Insbesondere rekrutierten zwei Zentren sechs Patienten; zwei Zentren rekrutierten fünf Patienten; zwei Zentren rekrutierten vier Patienten; und nur ein Zentrum rekrutierte drei Patienten. Schließlich wurden 14 Patienten in die Testgruppe randomisiert (42 Implantate) und 20 Patienten in die Kontrollgruppe (40 Implantate). Nach der Randomisierung gab es beim einjährigen Untersuchung keine Patienten, die ausstiegen. Die wichtigsten Basismerkmale der Patienten und Implantate der 34 Patienten, die tatsächlich randomisiert wurden, sind in Tabelle 1 dargestellt.
Es gab keine signifikanten Ausgangsunterschiede zwischen den beiden Gruppen.
Implantat- und Prothesenfehler
Bei der Nachuntersuchung nach einem Jahr fielen zwei Implantate in der Testgruppe aus, eines in jedem Zentrum, während in der Kontrollgruppe keine Implantate verloren gingen. Der Unterschied war statistisch nicht signifikant (p = 0.4941). Beide Patienten verloren das mittlere Implantat vor der Belastung (fehlgeschlagene Osseointegration). Die Implantate wurden 3 Monate später ohne weitere Komplikationen/Fehler ersetzt. In der Zwischenzeit trug der Patient die Prothese, die an den anderen beiden Implantaten/Befestigungen angebracht war. Bei der Nachuntersuchung nach einem Jahr gab es in beiden Gruppen keine gescheiterten Prothesen (p = 1.0).
Komplikationen
Bei der Nachuntersuchung nach einem Jahr traten in der Kontrollgruppe drei Komplikationen auf, während in der Testgruppe nur eine Komplikation auftrat. In den Kontrollgruppen traten drei Komplikationen an zwei Zentren auf. Alle diese Komplikationen waren ein früher Verlust der Retention der Kappen (erster Monat). Im Zentrum zwei und sieben zeigte jeweils ein Patient einen frühen Verlust der Retention der Kappen (erste zwei Wochen). Die gelben retentiven Kappen wurden am Behandlungsstuhl durch einen stärkeren Typ ersetzt. In der Kontrollgruppe zeigte ein Patient einen frühen Verlust der Retention der mittleren Kappe, die für die Kontrollgruppe behandelt wurde. Der Vergleich der Komplikationen war statistisch nicht signifikant (0.6272). Der Vergleich des durchschnittlichen marginalen Knochenverlusts, OHIP, durchschnittlichen BI und PI ist in Tabelle 2 aufgeführt. Es gab keine statistisch signifikanten Unterschiede zwischen den Gruppen in Bezug auf eines der getesteten sekundären Ergebnisse.
Diskussion
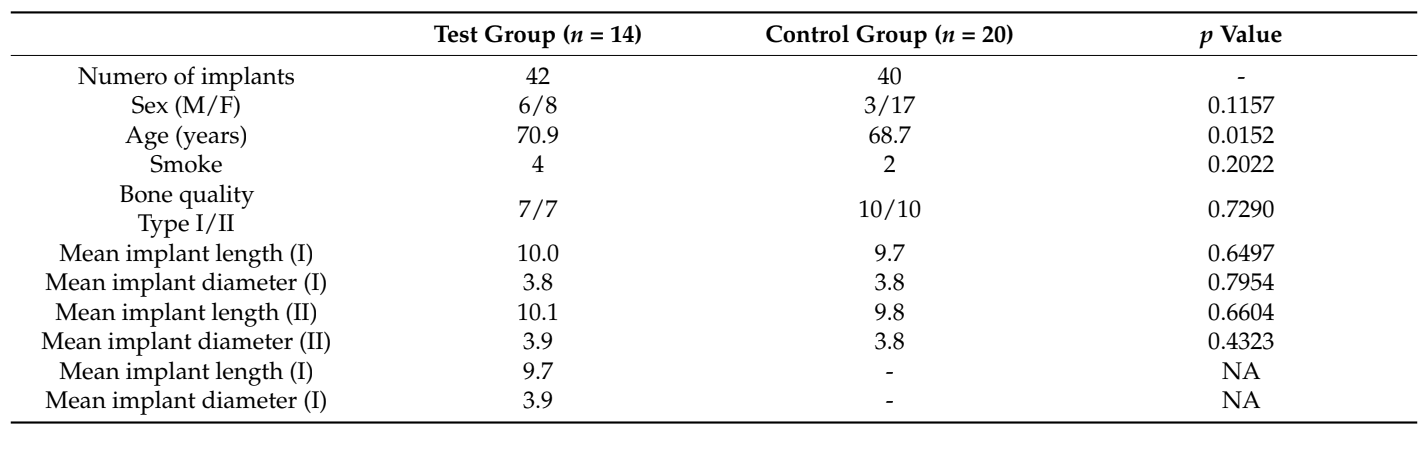
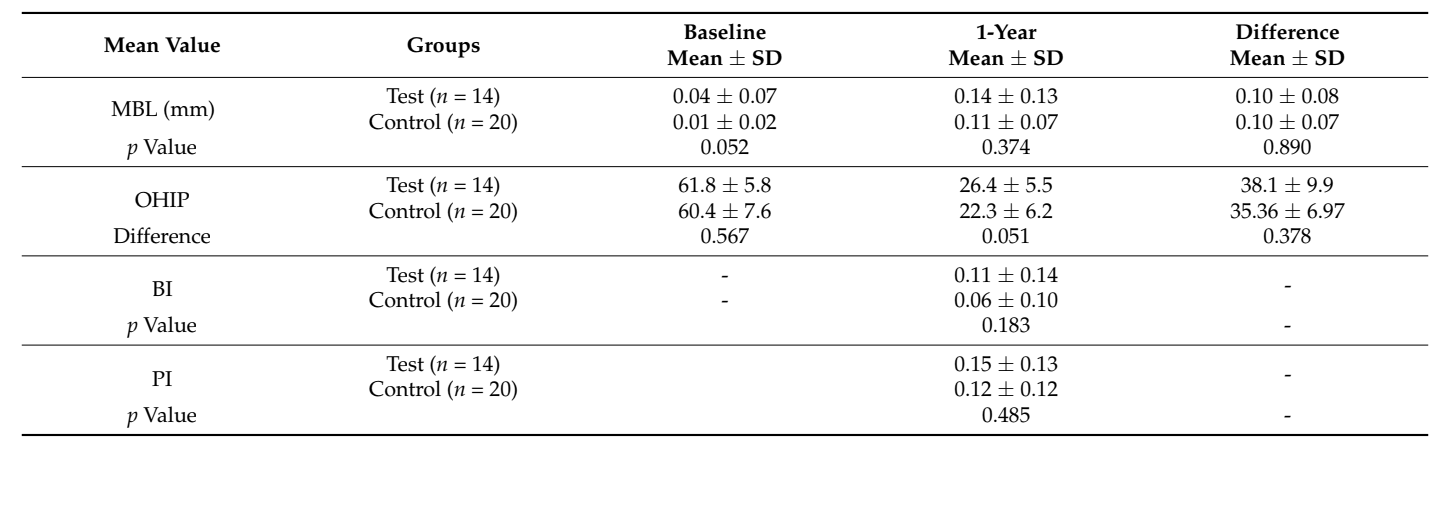
Die vorliegende randomisierte kontrollierte Studie hatte zum Ziel, den Implantat- und Prothesenerfolg sowie die Überlebensrate, biologische und technische Komplikationen, marginalen Knochenverlust, die Zufriedenheit der Patienten und die Gesundheit des peri-implantären Gewebes zwischen drei (Abbildung 1) oder zwei (Abbildung 2) ungestützten, implantatgetragenen, herausnehmbaren Prothesen zu vergleichen. Die Nullhypothese, dass es keine Unterschiede zwischen den Gruppen gibt, kann akzeptiert werden.
Bei der Betrachtung des Oberkiefers ist die ideale Anzahl an Implantaten, die erforderlich ist, um eine Überdenture zu halten, noch nicht geklärt. Der allgemeine Trend geht jedoch dahin, mindestens vier Implantate, ob gesplintet oder nicht, zu setzen, um eine höhere Überlebensrate der Implantate in Bezug auf die Spannungsverteilung zu gewährleisten. Im Unterkiefer haben Pisani et al. in einer In-vitro-Studie zu 3D-Finite-Elemente-Modellen von mandibulären Überdenturen gezeigt, dass die zwei-Implantat-retinierten Überdenturen geringere Spannungen aufwiesen als die ein-Implantat-retinierten Überdenturen. Eine ähnliche Studie wurde von Liu et al. durchgeführt, die zu dem Schluss kam, dass das Setzen eines dritten Implantats zwischen den klassischen zwei die Drehung der Prothese um die Hebellinie nicht beseitigte. Darüber hinaus wurde keine Spannungsansammlung im kortikalen Knochen um das mittlere Implantat gefunden. Diese Ergebnisse stimmen mit einer anderen In-vitro-Forschung überein, die zeigt, dass der Knochen unempfindlich gegenüber der Anzahl der Implantate oder der Art der Befestigung war. Nach dieser Beobachtung empfahlen die Autoren, zwei Implantate im Caninusbereich zu verwenden. Die Ergebnisse der vorliegenden Forschung stimmen mit den vorgenannten Studien überein und bestätigen, dass es keine Vorteile bringt, ein weiteres Implantat zu setzen, mindestens ein Jahr nach der Belastung.
Blickt man in die Zukunft, könnte ein möglicher Vorteil darin bestehen, drei Implantate zu setzen, um die implantatgetragenen Prothese mit einer implantatgestützten Restauration, sowohl fest als auch hybrid (fest/entfernbar), neu zu gestalten. Die sogenannte „Exit-Strategie“ ermöglicht den Wechsel von einer herausnehmbaren zu einer festen Prothese, wodurch der biologische und wirtschaftliche Einfluss auf die Patienten begrenzt wird. Auf diese Weise können die OT Equator-Anschlüsse sowohl als Verbindungssystem als auch als Zwischenabutment für feste Restaurationen fungieren.
Die Hauptbeschränkung der vorliegenden Studie war die kleine Stichprobengröße und die Art des verwendeten Implantats, die die primären und sekundären Ergebnisvariablen beeinflussen können.
Dies geschah höchstwahrscheinlich aufgrund der COVID-19-Pandemie, die ein lebensbedrohliches Risiko für ältere Patienten darstellt, insbesondere wenn sie von Begleiterkrankungen und/oder Fragilitäten betroffen sind. Dies führte dazu, dass eine geringere Anzahl von Patienten im Vergleich zur angestrebten Stichprobe eingeschlossen werden konnte. Dennoch wurden insgesamt 34 Patienten bis zu einem Jahr nach der Belastung behandelt, ohne dass es eine Unausgewogenheit zwischen den Eigenschaften der Patienten und der Implantate gab. Die meisten Forschungen, die darauf abzielten, die optimale Anzahl von Implantaten zur Retention einer Prothese zu finden, wurden in vitro durchgeführt. Im Gegensatz dazu ist dies eine der wenigen in vivo, randomisierten und kontrollierten Studien.
Schlussfolgerungen
Es gibt keine Unterschiede in allen untersuchten Ergebnissen. In Erwartung weiterer Studien kann man schließen, dass zusätzliche Implantate neben den beiden zur Verankerung einer Implantat-Überdentatur nicht erforderlich sind.
Marco Tallarico, Gabriele Cervino, Marco Montanari, Roberto Scrascia, Emiliano Ferrari, Alessio Casucci, Erta Xhanari, Saturnino Marco Lupi, Silvio Meloni, Francesco Mattia Ceruso, Ruggero Rodriguez y Baena und Marco Cicciù
Literaturverzeichnis
- Feine, J.S.; Carlsson, G.E.; Awad, M.A.; Chehade, A.; Duncan, W.; Gizani, S.; Head, T.; Lund, J.P.; MacEntee, M.; Mericske-Stern, R.; et al. Die McGill-Konsenserklärung zu Überdentaturen. Int. J. Prosthodont. 2002, 15, 413–414. [PubMed]
- Batenburg, R.H.; Meijer, H.J.; Raghoebar, G.M.; Vissink, A. Behandlungskonzept für mandibuläre Überdentaturen, die von endossose Implantaten unterstützt werden: Eine Literaturübersicht. Int. J. Oral Maxillofac. Implant. 1998, 13, 539–545.
- Batenburg, R.H.; Raghoebar, G.M.; Van Oort, R.P.; Heijdenrijk, K.; Boering, G. Mandibuläre Überdentaturen, die von zwei oder vier endostealen Implantaten unterstützt werden: Eine prospektive, vergleichende Studie. Int. J. Oral Maxillofac. Surg. 1998, 27, 435–439. [CrossRef]
- Leão, R.S.; Moraes, S.L.D.; Vasconcelos, B.C.E.; Lemos, C.A.A.; Pellizzer, E.P. Gesplinte und ungesplinte Überdentatur-Befestigungssysteme: Eine systematische Übersicht und Metaanalyse. J. Oral Rehabil. 2018, 45, 647–656. [CrossRef] [PubMed]
- Ortensi, L.; Martinolli, M.; Borromeo, C.; Ceruso, F.M.; Gargari, M.; Xhanari, E.; Tallarico, M. Effektivität von Ball-Befestigungssystemen in implantatgetragenen und -unterstützten Überdentaturen: Eine retrospektive Untersuchung über drei bis fünf Jahre. Dent. J. 2019, 7, 84. [CrossRef] [PubMed]
- Tallarico, M.; Ortensi, L.; Martinolli, M.; Casucci, A.; Ferrari, E.; Malaguti, G.; Montanari, M.; Scrascia, R.; Vaccaro, G.; Venezia, P.; et al. Multizentrische retrospektive Analyse von Implantat-Überdentaturen, die mit unterschiedlichen Designs und Befestigungssystemen geliefert wurden: Ergebnisse zwischen einem und 17 Jahren Nachverfolgung. Dent. J. 2018, 6, 71. [CrossRef] [PubMed]
- Di Francesco, F.; De Marco, G.; Carnevale, U.A.G.; Lanza, M.; Lanza, A. Die Anzahl der benötigten Implantate zur Unterstützung einer maxillären Überdentatur: Eine systematische Übersicht und Metaanalyse. J. Prosthodont. Res. 2019, 63, 15–24. [CrossRef] [PubMed]
- Pisani, M.X.; Presotto, A.G.C.; Mesquita, M.F.; Barão, V.A.R.; Kemmoku, D.T.; Del Bel Cury, A.A. Biomechanisches Verhalten von 2-Implantat- und Einzel-Implantat-gestützten mandibulären Überdentaturen mit konventionellen oder Mini-Implantaten. J. Prosthet. Dent. 2018, 120, 421–430. [CrossRef] [PubMed]
- Liu, J.; Pan, S.; Dong, J.; Mo, Z.; Fan, Y.; Feng, H. Einfluss der Implantatzahl auf das biomechanische Verhalten von mandibulären implantatgetragenen/-unterstützten Überdentaturen: Eine dreidimensionale finite Elementanalyse. J. Dent. 2013, 41, 241–249. [CrossRef] [PubMed]
- Tallarico, M.; Cervino, G.; Scrascia, R.; Uccioli, U.; Lumbau, A.I.; Meloni, S.M. Minimalinvasive Behandlung von zahnlosen Oberkiefern mit einer Überdentatur, die vollständig von einer CAD/CAM-Titanstange mit einer flachen Befestigung, die auf vier oder sechs Implantaten verschraubt ist, unterstützt wird: Eine Fallserie. Prosthesis 2020, 2, 53–64. [CrossRef]
- Cicciù, M.; Cervino, G.; Milone, D.; Risitano, G. FEM-Untersuchung der Spannungsverteilung im mandibulären Knochen aufgrund einer auf Zahnimplantaten positionierten verschraubten Überdentatur. Materials 2018, 11, 1512. [CrossRef] [PubMed]
- Acampora, R.; Montanari, M.; Scrascia, R.; Ferrari, E.; Pasi, M.; Cervino, G.; Meloni, S.M.; Lumbau, A.I.; Erta, X.; Koshovari, A.; et al. 1-Jahres-Bewertung von OT-Brücken-Abutments für sofort belastete maxilläre festsitzende Restaurationen: Eine multizentrische Studie. Eur. J. Dent. 2021, 15, 290–294. [PubMed]
- Scrascia, R.; Cicciù, M.; Manco, C.; Miccoli, A.; Cervino, G. Winkel-Schraubendreherlösungen und flache Befestigungen in der Vollbogenrehabilitation mit divergierenden Implantaten. Appl. Sci. 2021, 11, 1122. [CrossRef]
- Tallarico, M.; Cicciù, M.; Lumbau, A.I.; Meloni, S.M. Coexistenz der Coronavirus-Krankheit 2019 in der täglichen Praxis. Eur. J. Dent. 2020, 14 (Suppl. 1), S171–S176. [CrossRef] [PubMed]
