Einjährige multizentrische randomisierte kontrollierte Studie zum Vergleich von OT Equator®- und Locator-Attachments zur Retention einer frühbelasteten Implantat-Überdenture auf zwei Implantaten
Maschinenübersetzung
Der Originalartikel ist in EN Sprache (Link zum Lesen) geschrieben.
Diese Untersuchung hatte zum Ziel, die Wirksamkeit der OT Equator® (Rhein, Bologna, Italien) und der Locator-Anhängesysteme zu vergleichen, die zur Retention von frühbelasteten implantatgetragenen Suprastrukturen verwendet werden. Diese Studie wurde als multizentrische, randomisierte kontrollierte Studie mit parallelen Gruppen konzipiert. Nach der Implantation wurden die Patienten randomisiert, um entweder OT Equator®-Anhängesysteme in der Testgruppe oder Locator-Anhängesysteme in der Kontrollgruppe zu erhalten. Die Ergebnisparameter waren Implantat- und prothetische Erfolgs- und Überlebensraten, biologische und technische Komplikationen, marginaler Knochenverlust, Patientenzufriedenheit und parodontalen Parameter. Insgesamt wurden 42 Patienten nacheinander eingeschlossen und behandelt. Ein Implantat ging in der Kontrollgruppe verloren, während in der Testgruppe keine Implantate verloren gingen. In beiden Gruppen gab es keine Prothesenversagen. Nur wenige Komplikationen traten in beiden Gruppen auf. Die Hauptkomplikation war der Verlust der Retention der Anhänge (retentive Kappen). Das OT Equator®-Anhängesystem zeigte statistisch niedrigere parodontalen Parameter. Zusammenfassend waren beide Anhängesysteme für die Retention von Suprastrukturen geeignet.
Einführung
Die Alterung schreitet weltweit voran, was zu einer erhöhten Anzahl von Zahnimplantaten bei älteren Patienten führt, die möglicherweise aufgrund systemischer Probleme Unterstützung im Gesundheitswesen benötigen. Die Implantatrehabilitation bei geriatrischen Patienten ist eine praktikable Behandlungsoption mit einer hohen Überlebensrate von Implantaten. Eine aktuelle systematische Überprüfung der Universität Genf, Schweiz, kam jedoch zu dem klaren Schluss, dass das Alter allein kein begrenzender Faktor für die Zahnimplantattherapie sein sollte. Substantielle Beweise unterstützen eine vorhersehbare, langfristig erfolgreiche Implantattherapie bei älteren Patienten in Bezug auf Überlebensraten von Implantaten, Patientenzufriedenheit, parodontalen Parametern und Komplikationen. Es gibt mehrere evidenzbasierte Rehabilitationsverfahren für ältere Patienten, einschließlich, aber nicht beschränkt auf, Zahnimplantattherapie. Laut der McGill-Konsenserklärung wurden implantatgestützte Überdenturen als konventioneller Ansatz für die prothetische Versorgung vollständig zahnloser Kiefer etabliert, unabhängig davon, ob sofortige oder verzögerte Belastungsverfahren angewendet werden. Klinische Beweise haben gezeigt, dass die Nutzung von zwei bis vier Implantaten zur Unterstützung mandibulärer Überdenturen effektiv die Bedürfnisse von Personen mit fehlenden Zähnen adressieren kann, wobei eine gute Retention und Unterstützung gewährleistet wird. Der entscheidende Faktor für das Erreichen günstiger Ergebnisse liegt in der sicheren Befestigung von Zahnimplantat-Überdenturen. Die McGill-Konsenserklärung besagt, dass technologische Fortschritte die Erschwinglichkeit, Effektivität, Einfachheit der Platzierung und den langfristigen Erfolg von Implantaten erheblich verbessert haben. Dennoch haben die steigenden Erwartungen an verbesserte Ästhetik und Funktionalität bei Patienten sowie die Herausforderungen durch atrophische Bedingungen die Entwicklung umfassender herausnehmbarer Lösungen schwieriger gemacht als in der Vergangenheit.
Um eine wirtschaftlich tragfähige Rehabilitation zu erreichen, haben sich Implantat-Überdenturen weiterentwickelt, die nicht nur die Ästhetik der Zähne verbessern, sondern auch die unterstützenden Materialien. Das Altern hat die Mikrohärtewerte von Harzen erheblich erhöht, was zu chromatischen Veränderungen führte. Seit mehreren Jahren wurden retentive Anker mit einer Titanmatrix und Kugelbefestigungssystemen aus finanzieller Sicht als die bessere Wahl angesehen, da die anfänglichen Kosten der Komponenten niedrig sind und die Anzahl der Komplikationen reduziert ist. Dennoch haben sich die Befestigungssysteme von einem Kugeltyp zu einem flachen Typ weiterentwickelt, um die Retention und Stabilität von Überdenturen zu verbessern. Unter letzteren wird das OT Equator® (Rhein’83, Bologna, Italien) Befestigungssystem zu einer geeigneten Befestigung, die eine gute Retention der Implantat-Überdenture gewährleistet. Der Hauptvorteil des OT Equator® (Rhein’83 Bologna, Italien) Befestigungssystems ist seine reduzierte Form und sein Volumen im Vergleich zum bekannten Locator-Befestigungssystem (Zest Anchors LLC, Espandido, CA, USA). Darüber hinaus macht die Option für feste und herausnehmbare Prothesen diese Befestigung einzigartig. Diese multizentrische randomisierte kontrollierte Studie hatte zum Ziel, die Gesundheit des peri-implantären Gewebes, Komplikationen und die Patientenpräferenz zwischen implantatgetragenen Überdenturen, die auf zwei unbeschichteten Implantaten mit unterschiedlichen Befestigungssystemen, Locator und OT Equator® (Rhein’83 Bologna, Italien), geliefert wurden, zu vergleichen. Die Nullhypothese besagt, dass es keine Unterschiede in den klinischen Ergebnissen gibt.
Materialien und Methoden
Diese Studie wurde gemäß den Prinzipien der Helsinki-Deklaration von 1964 für biomedizinische Forschung mit menschlichen Probanden, wie sie 2013 geändert wurde, durchgeführt und erhielt die ethische Genehmigung der Ethikkommissionen der Aldent Universität Tirana (4/2018). Diese Studie wurde als multizentrische, randomisierte kontrollierte Studie mit parallelen Gruppen und zwei Armen konzipiert. Patienten wurden eingeschlossen und nacheinander in acht europäischen Zentren zwischen Dezember 2017 und November 2018 behandelt. Jeder Patient erhielt angemessene Informationen über die Natur der Studie. Schriftliche Einwilligungsformulare, die chirurgische und prothetische Verfahren sowie die Nutzung klinischer und radiologischer Daten umfassten, wurden von allen beteiligten Personen eingeholt. Die vorliegende Forschung wurde in ClinicalTrials.gov (NCT03640910) registriert, und das Manuskript wurde gemäß den CONSORT-Richtlinien verfasst.
Jede gesunde Person (ASA 1 und 2 Klassifikationen; American Society of Anesthesiologists, https://www.asahq.org), die zum Zeitpunkt der Einschreibung 18 Jahre oder älter war, mit vollständiger Zahnlosigkeit im Unterkiefer oder einer fehlgeschlagenen Zahnreihe im Unterkiefer, die ein implantatgetragenes Oberkieferprothese benötigte, wurde als für die Studie geeignet erachtet. Die Ausschlusskriterien sind in Tabelle 1 aufgeführt.

Präoperative Fotografien, panoramische Röntgenaufnahmen und der parodontaler Status wurden für das erste Screening und die Bewertung erhoben. Hoffnungslos Zähne (im Unterkiefer) wurden drei Monate vor der Implantation entfernt. Alle Patienten erhielten eine temporäre vollständige herausnehmbare Prothese vor der Implantation, entsprechend den funktionalen und ästhetischen Anforderungen. Dennoch, wenn Patienten und Kliniker die vollständige herausnehmbare Prothese genau beurteilten, wurde sie als vorübergehende Lösung verwendet.
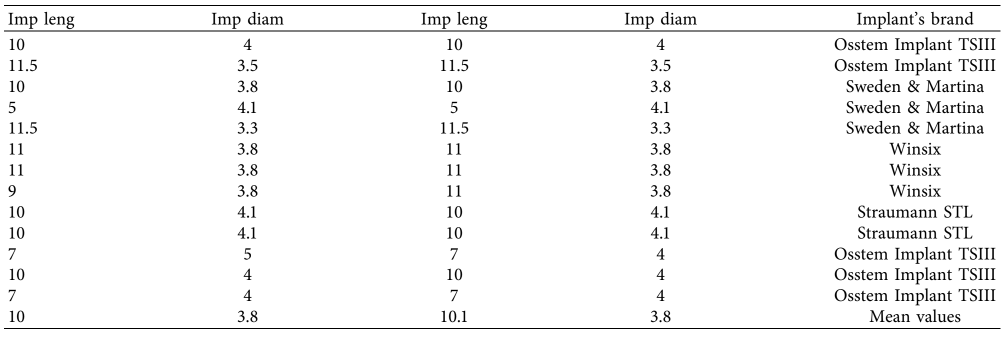
Am Tag der Operation wurde eine Einzeldosis eines Antibiotikums (zwei g Amoxicillin oder 500 mg Azithromycin bei Penicillinallergie) eine Stunde vor der Implantation verabreicht. Unmittelbar vor der Operation spülten die Teilnehmer eine Minute lang mit einer 0,2%igen Chlorhexidin-Mundspülung. Die vom Chirurgen bevorzugte lokale Anästhesie wurde verabreicht. Der minimal invasive mukoperiostale Lappen wurde angehoben. Die Implantate wurden im interforaminalen Bereich des Unterkiefers (Caninusbereich) unter Verwendung eines zuvor beschriebenen chirurgischen Ansatzes platziert. Jede Marke von Implantaten, die entweder OT Equator® (Rhein’83, Bologna, Italien) oder Locator (Zest Anchors LLC, Espandido, CA, USA) Aufsätze bietet, wurde verwendet. Die präoperativen Röntgenaufnahmen und Studienmodelle bestimmten die Implantatlängen und -durchmesser. Die Implantate wurden freihändig mit Hilfe von parallelen Implantatstiften platziert.
Nach der Operation wurden die Patienten angewiesen, jegliche Traumata an der Operationsstelle, einschließlich Putzvorgänge, zu vermeiden. Eine postoperative kalte und weiche Diät wurde verordnet. Postoperativ wurde den Rauchern geraten, zwei Wochen lang auf das Rauchen zu verzichten. Detaillierte Anweisungen zur Mundhygiene wurden gegeben, einschließlich der Empfehlung, dreimal täglich mit 0,12%igem Chlorhexidin zu spülen. Analgetika, wie 600 mg Ibuprofen oder ähnliche Alternativen, wurden nach Bedarf verschrieben. Die Fäden wurden typischerweise innerhalb eines Zeitrahmens von zehn bis vierzehn Tagen entfernt. Laut einem zuvor berichteten Arbeitsablauf begannen die prothetischen Verfahren acht Wochen nach der Implantation. Gemäß einem frühen Belastungsprotokoll wurde in beiden Gruppen innerhalb von vier Wochen nach der Implantation eine neue metallverstärkte, vollständige herausnehmbare Prothese geliefert. Nach zwei bis drei Tagen wurden die Heilungsabutments abgeschraubt, und die Aufsätze wurden direkt am Stuhl an die neue herausnehmbare Prothese angeschlossen. Die Patienten wurden randomisiert, um im Testgruppe OT Equator®-Aufsätze (Rhein’83, Bologna, Italien) oder Locator-Aufsätze (Zest Anchors LLC) in der Kontrollgruppe zu erhalten. Randomisierte Aufsatzsysteme wurden gemäß den Anweisungen des Herstellers platziert und angezogen. In der Testgruppe (Abbildungen 1–5) wurden nach der Gingivheilung die neuesten flachprofiligen OT Equator®-Aufsätze mit dem OT Equator®-Quadratschraubendreher mit einem Drehmomentbereich von 22–25 Ncm auf die Implantate geschraubt. Die Manschettenhöhen variierten von 0,5 bis 7,0 mm, abhängig von der Größe der Übergangszone jedes Implantats, die nach dem Entfernen des Heilungsabutments leicht mit dem farbcodierten Millimeter-Manschettenhöhenmessgerät (Rhein’83, Bologna, Italien) gemessen werden konnte. Anschließend wurde der benötigte Platz zur Aufnahme des weiblichen Gehäuses aus Stahl auf der Passfläche der herausnehmbaren vollständigen Unterkieferprothese vorbereitet. Silikon-Schutzscheiben (Rhein’83, Bologna, Italien) wurden über die OT Equator®-Aufsätze gelegt. Zunächst wurden extra-weiche (gelbe, 600 g) Retentionskappen in das weibliche Stahlgehäuse eingesetzt, das an OT Equator® befestigt und schließlich mit selbsthärtendem Acrylharz an der Prothese fixiert wurde. Gleichzeitig hielt der Patient die Prothesen in Okklusion, direkt am Stuhl. Nach vollständiger Polymerisation wurde die Prothese abgenommen und die Silikonscheiben entfernt. Überschüssiges Acryl wurde beschnitten, und die Prothese wurde verfeinert und poliert. Einen Monat nach der Lieferung der Prothesen wurden die gelben Retentionskappen durch einen robusteren Typ (rosa, 1200 g) ersetzt.
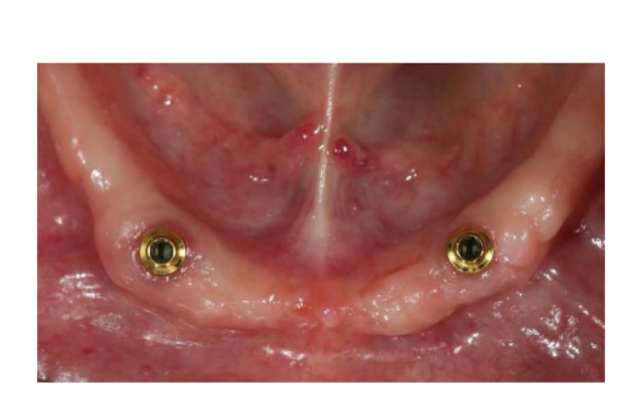
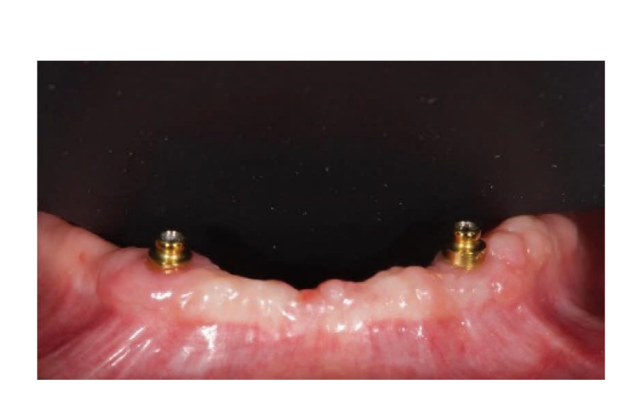
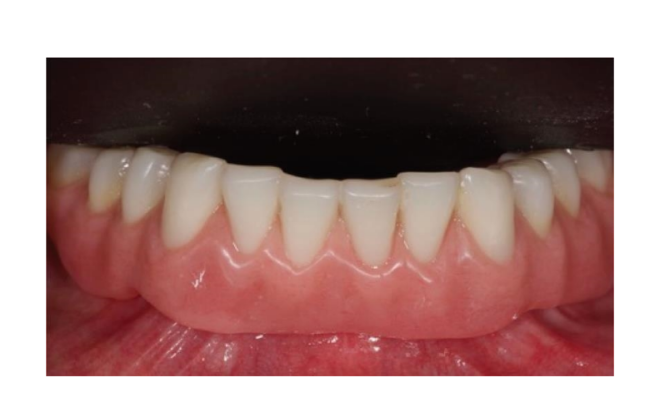
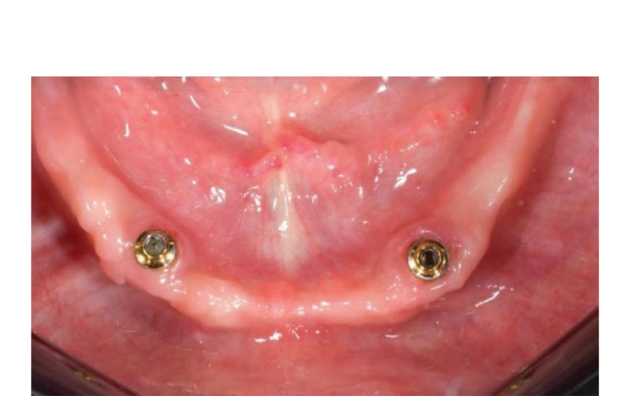
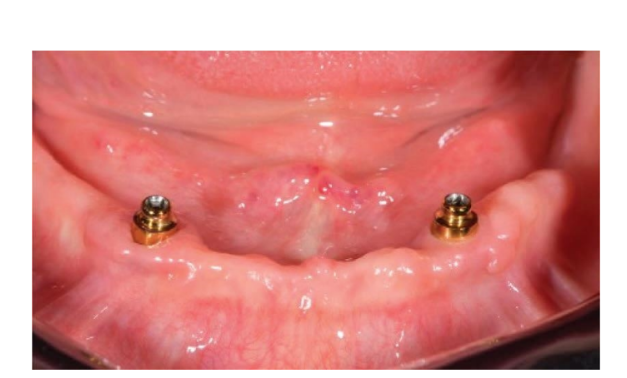
In der Kontrollgruppe (Abbildungen 6–10) wurde der Locator-Anschluss (Zest Anchors LLC) mit dem Locator-Schraubendreher (Zest Anchors LLC) auf die Implantate geschraubt, mit einem Drehmomentbereich von 20–25 Ncm. Die Manschettenhöhen von 2,5 oder 4,0 mm, abhängig von der Größe der Übergangszone jedes Implantats, wurden mit der Tiefensonde der Implantatlinie nach Entfernung des Heilungsabutments gemessen. Anschließend wurden Räume vorbereitet, um den weiblichen Gehäusestahlkäfig auf der Passfläche der herausnehmbaren vollständigen Unterkieferprothese aufzunehmen. Silikon-Schutzringe in Weiß (Zest Anchors LLC) wurden über die Locator-Anschlüsse gelegt. Passive schwarze Kappen wurden verwendet, um den Anschluss zu belasten, der am Locator befestigt und schließlich mit selbsthärtendem Acrylharz an der Prothese fixiert wurde, während der Patient die Prothesen direkt am Stuhl in Okklusion hielt. Nach vollständiger Polymerisation wurde die Prothese aufgenommen und die weißen Ringe entfernt. Acrylüberschüsse wurden beschnitten, und die Prothese wurde verfeinert und poliert. Die schwarzen Kappen wurden entfernt, und blaue (6N) wurden im Stahlgehäuse montiert. Einen Monat nach der Lieferung der Prothesen wurden die retentiven Kappen durch eine rosa Matrix (12N) ersetzt.
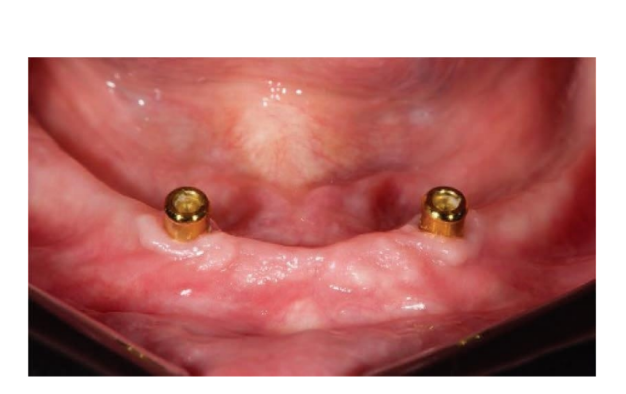
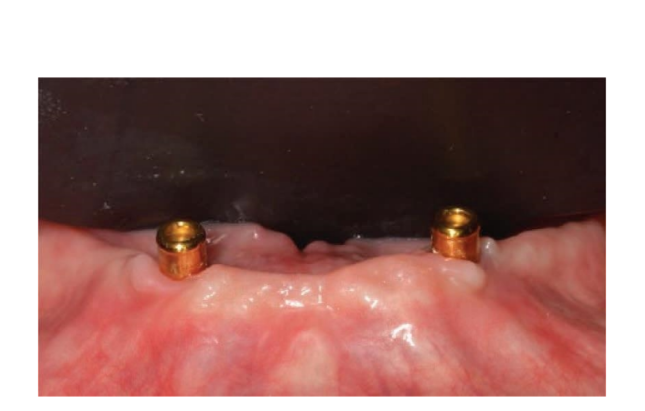
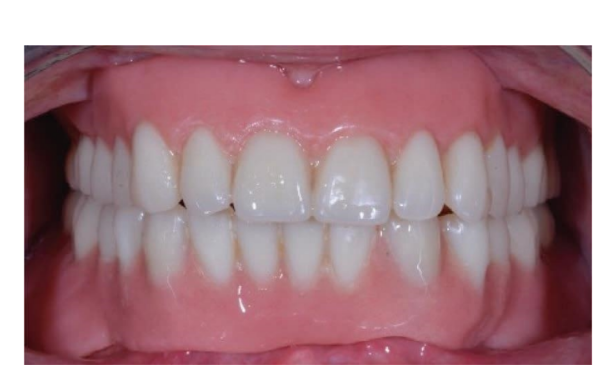
Die Okklusion wurde in beiden Gruppen entwickelt, um eine lingualisierte Okklusion mit ausgewogenen Kontakten während der Funktion zu liefern und vorzeitige Kontakte zu vermeiden. Dennoch musste, wenn der gegenüberliegende Bogen eine vollständig herausnehmbare Prothese war, der Überbiss absichtlich breit gelassen werden, von 2 bis 5 mm, um Störungen während der Funktion zu vermeiden. Den beiden Gruppen wurden häusliche Mundhygieneanweisungen gegeben. Diese hängen von der verbleibenden Dentition ab. In allen Fällen wurden jedoch Anweisungen zur Reinigung von Attachments und Prothesen gegeben. Nachsorgebesuche wurden alle sechs Monate für okklusale Anpassungen und zur Qualitätskontrolle der Mundhygiene sowie jährlich für den Austausch der Retentionskappen geplant.
Ergebnisse.
Die Ergebnisparameter waren Implantat- und prothetische Erfolgs- und Überlebensraten, biologische und technische Komplikationen, marginaler Knochenverlust, Zufriedenheit der Patienten (Oral Health Impact Profile, OHIP-22) und parodontalen Parameter (Blutungsindex (BI) und Plaqueindex (PI)):
- Ein Implantat wurde als erfolglos angesehen, wenn es irgendeine Form von Mobilität aufwies, die durch Klopfen oder Wackeln des Implantathals mit metallischen Instrumenten bestimmt wurde. Darüber hinaus wurden fortschreitender marginaler Knochenverlust, Infektionen oder mechanische Probleme, die das Implantat trotz stabiler Verankerung im Knochen funktionsunfähig machten, ebenfalls als Faktoren angesehen, die auf ein Implantatversagen hinwiesen.
- Der prothetische Erfolg von Implantat-Überdenturen wurde mit der von Payne und Kollegen vorgeschlagenen Sechs-Felder-Tabelle bewertet (Tabelle 2).
- Komplikationen: Alle biologischen (Schmerzen, Schwellungen, Eiterbildung usw.) und mechanischen (Lösen der Befestigung, Bruch der Prothese, Verlust der Retention usw.) Komplikationen wurden bewertet. Insbesondere wurde der Verlust der Retention sowohl vom Patienten als auch vom Kliniker anhand des Verlusts des Snap-Fit-Geräuschs bei vollständiger Sitzkontrolle bewertet, und allgemein wurde die Kraft bewertet, die aufgebracht werden musste, bis sich die Prothesen lösten. Danach wurde eine mikroskopische Bewertung (10-fache Vergrößerung) verwendet, um den Verschleiß und/oder die Abnutzung der Retentionskappen zu bestätigen.
- Marginale Knochenlevels wurden unter Verwendung intraoraler digitaler oder konventioneller periapikaler Röntgenaufnahmen bewertet, gemäß einem in früheren Studien beschriebenen Protokoll. Zwei geschulte Prüfer, die teilweise blind für die Studie waren, bewerteten unabhängig die marginalen Knochenlevels auf jedem periapikalen Röntgenbild. Sie maßen von den mesialen und distalen Rändern des Implantathals bis zum koronalsten Punkt, an dem der Knochen Kontakt mit dem Implantat hatte. Der marginale Knochenverlust wurde durch Berechnung der Diskrepanz zwischen den Grenzknochenlevels zu verschiedenen Zeitpunkten bestimmt.
- Der Fragebogen zum Oral Health Impact Profile (OHIP-19) bewertete die Lebensqualität, die die Teilnehmer ausfüllten. Ein blinder Prüfer administrierte den Fragebogen vor der Behandlung sowie einen Monat und ein Jahr nach der endgültigen Prothesenabgabe. Der Fragebogen bestand aus sieben Subskalen FL = funktionale Einschränkung, P1 = körperlicher Schmerz, P2 = psychisches Unbehagen, D1 = körperliche Behinderung, D2 = psychische Behinderung, D3 = soziale Behinderung und H=Handicap, mit jeweils zwei bis drei Fragen. Die Teilnehmer wählten aus fünf möglichen Antworten für jede Frage: 4 = sehr oft, 3 = ziemlich oft, 2 = gelegentlich, 1 = kaum je und 0 = nie/weiß nicht. Niedrigere OHIP-Gesamtwerte deuten auf eine verbesserte gesundheitsbezogene Lebensqualität im Mundbereich hin.
FL 1. Hatten Sie Schwierigkeiten, bestimmte Lebensmittel zu kauen, aufgrund von Problemen mit Ihren Zähnen, Ihrem Mund oder Ihrem Zahnersatz?
FL 2. Ist Ihnen Essen in Ihren Zähnen oder Ihrem Zahnersatz stecken geblieben?
P1 3. Hatten Sie schmerzhafte Schmerzen in Ihrem Mund? P1 4. Fanden Sie es unangenehm, bestimmte Lebensmittel zu essen, aufgrund von Problemen mit Ihren Zähnen, Ihrem Mund oder Ihrem Zahnersatz?
P1 5. Hatten Sie wunde Stellen in Ihrem Mund? FL 6. Haben Sie das Gefühl gehabt, dass Ihr Zahnersatz nicht richtig sitzt?
P1 7. Hatten Sie unangenehmen Zahnersatz?
P2 8. Haben Sie sich wegen zahnärztlicher Probleme Sorgen gemacht? P2 9. Haben Sie sich wegen Ihrer Zähne, Ihres Mundes oder Ihres Zahnersatzes unwohl gefühlt?
D1 10. Mussten Sie bestimmte Lebensmittel meiden, aufgrund von Problemen mit Ihren Zähnen, Ihrem Mund oder Ihrem Zahnersatz?
D1 11. Waren Sie aufgrund von Problemen mit Ihrem Zahnersatz nicht in der Lage zu essen?
D1 12. Mussten Sie Mahlzeiten unterbrechen wegen Problemen mit Ihren Zähnen, Ihrem Mund oder Ihren Prothesen? D2 13. Waren Sie wegen Problemen mit Ihren Zähnen, Ihrem Mund oder Ihren Prothesen verärgert?
D2 14. Haben Sie sich ein wenig unwohl gefühlt wegen Problemen mit Ihren Zähnen, Ihrem Mund oder Ihren Prothesen? D3 15. Haben Sie es vermieden, auszugehen wegen Problemen mit Ihren Zähnen, Ihrem Mund oder Ihren Prothesen? D3 16. Waren Sie weniger tolerant gegenüber Ihrem Partner oder Ihrer Familie wegen Problemen mit Ihren Zähnen, Ihrem Mund oder Ihren Prothesen?
D3 17. Waren Sie gereizt gegenüber anderen Menschen wegen Problemen mit Ihren Zähnen, Ihrem Mund oder Ihren Prothesen?
H 18. Konnten Sie die Gesellschaft anderer Menschen nicht so sehr genießen wegen Problemen mit Ihren Zähnen, Ihrem Mund oder Ihren Prothesen?
H 19. Haben Sie das Gefühl gehabt, dass das Leben im Allgemeinen weniger zufriedenstellend war wegen Problemen mit Ihren Zähnen, Ihrem Mund oder Ihren Prothesen?
- Der Blutungsindex und der Plaqueindex wurden an vier Stellen rund um jede Implantat-Abutment-Schnittstelle zu Beginn und ein Jahr nach der Belastungsuntersuchung mit einer speziellen Parodontalsonde bewertet.

Statistische Analyse
Eine a priori Berechnung der Stichprobengröße wurde online (https://clincalc.com/stats/samplesize.aspx) basierend auf einem vorherigen vorläufigen Bericht durchgeführt, gegeben: alpha 0,05, beta 0,2 und Power 0,80. Zwanzig Zentren waren beteiligt, jeweils mit sechs Patienten, um die Stichprobengröße um mindestens ein Drittel zu erhöhen. Von diesen sollten drei Patienten mit zwei Implantaten und OT Equator® (Rhein’83) behandelt werden, und die gleiche Anzahl von Patienten sollte mit zwei Implantaten und zwei Locators (Zest Anchors LLC) behandelt werden. Die gesamte Stichprobengröße sollte 44 Patienten für jede Gruppe betragen. Die Daten sollten 1, 3 und 5 Jahre nach der Belastung gesammelt werden.
Acht computer-generierte eingeschränkte Randomisierungslisten wurden erstellt. Die Randomisierungscodes waren in nacheinander nummerierten, identischen, undurchsichtigen, versiegelten Umschlägen eingeschlossen. Die Umschläge wurden nacheinander nach der Implantation geöffnet. Ein Prüfer, der nicht an der Studie beteiligt war, war über die Randomisierungssequenz informiert und hatte Zugang zu den Randomisierungslisten, die auf seinem passwortgeschützten Laptop gespeichert waren.
Die statistische Analyse wurde entwickelt, um Unterschiede zwischen Gruppen zu finden. Die Daten wurden in einer Tabellenkalkulation (Numbers für Mac OS X) erfasst. Ein Statistiker mit Fachkenntnissen in der Zahnmedizin analysierte die Daten mit derselben Software. Eine deskriptive Analyse wurde unter Verwendung des Mittelwerts ± Standardabweichung mit einem 95%-Konfidenzintervall (CI) für numerische Parameter durchgeführt. Der exakte Fisher-Test wurde verwendet, um die Anteile dichotomer Ergebnisse, wie Implantatfehler, Prothesenfehler und Komplikationen, zu vergleichen. Unpaired Sample t-Tests wurden genutzt, um die Mittelwerte auf Patientenebene für kontinuierliche Ergebnisse, einschließlich OHIP, marginalem Knochenverlust, BOP und PI, zu vergleichen. Alle statistischen Analysen wurden auf Patientenebene durchgeführt, und ein Signifikanzniveau von 0,05 wurde angewendet.
Ergebnisse
Jedes Zentrum sollte sechs Patienten einschreiben, aber nach Beginn der Studie wurde festgestellt, dass nur acht von zwanzig Zentren Patienten einschreiben konnten. Insgesamt wurden dreiundsechzig Patienten auf ihre Eignung überprüft, aber nur 42 Teilnehmer wurden nacheinander in die Studie von den acht teilnehmenden Zentren eingeschrieben. Insbesondere rekrutierten Dr. Tallarico (Rom), Dr. Cristache (Bukarest) und Dr. Casucci (Siena) sechs Patienten, Dr. Montanari Marco (Forlì), Dr. Scrascia (Taranto), Dr. Ferrari (Bologna) und Prof. Rodriguez (Pavia) rekrutierten fünf Teilnehmer, und Dr. Xhanari (Tirana) rekrutierte vier Teilnehmer. Es gab jedoch keine Patienten, die nach der Randomisierung ausstiegen. Die Gründe für den Ausschluss der 21 Patienten sind in Tabelle 3 aufgeführt.

Die primären Basismerkmale der Patienten und Implantate der 42 randomisierten Patienten sind in den Tabellen 4 und 5 dargestellt. Es gab keine offensichtlichen signifikanten Ungleichgewichte zwischen den beiden Gruppen, außer dass in Gruppe eins (Testgruppe) mehr weibliche und jüngere Patienten waren.
Implantatfehler. Bei der Nachuntersuchung nach einem Jahr fiel ein Implantat in der Kontrollgruppe im Zentrum sieben aus, während in der Testgruppe keine Implantate verloren gingen. Der Unterschied war statistisch nicht signifikant (P = 0.4286). Der Patient verlor das Implantat in Position 33 sechs Wochen nach der Implantation. Das Implantat
wurde sechs Monate später ohne weitere Komplikationen/Fehler ersetzt. In der Zwischenzeit trug der Patient die Prothese, die nur an einem Implantat befestigt war.
Prothesenfehler. Bei der Nachuntersuchung nach einem Jahr gab es in beiden Gruppen keine Prothesenfehler (P = 1.0).
Komplikationen. Bei der Nachuntersuchung nach einem Jahr traten in jeder Gruppe drei Schwierigkeiten auf. Ein Vergleich der Implantat- und Prothesenfehler sowie der Komplikationen ist in Tabelle 6 aufgeführt. Der Unterschied war statistisch nicht signifikant (P = 1.0). Die Prothese brach zehn Monate nach ihrer Lieferung in der Testgruppe im Zentrum eins. Sie wurde in 30 Minuten am Behandlungsstuhl repariert. In den Zentren zwei und sieben zeigten die Patienten jeweils einen frühen Verlust der Retention der Kappen, die in fünf Minuten am Behandlungsstuhl ersetzt wurden. In der Kontrollgruppe zeigten in den Zentren zwei und sieben drei Patienten (einer im Zentrum zwei und zwei im Zentrum sieben) einen frühen Verlust der Retention der Kappen, die in fünf Minuten am Behandlungsstuhl ersetzt wurden.

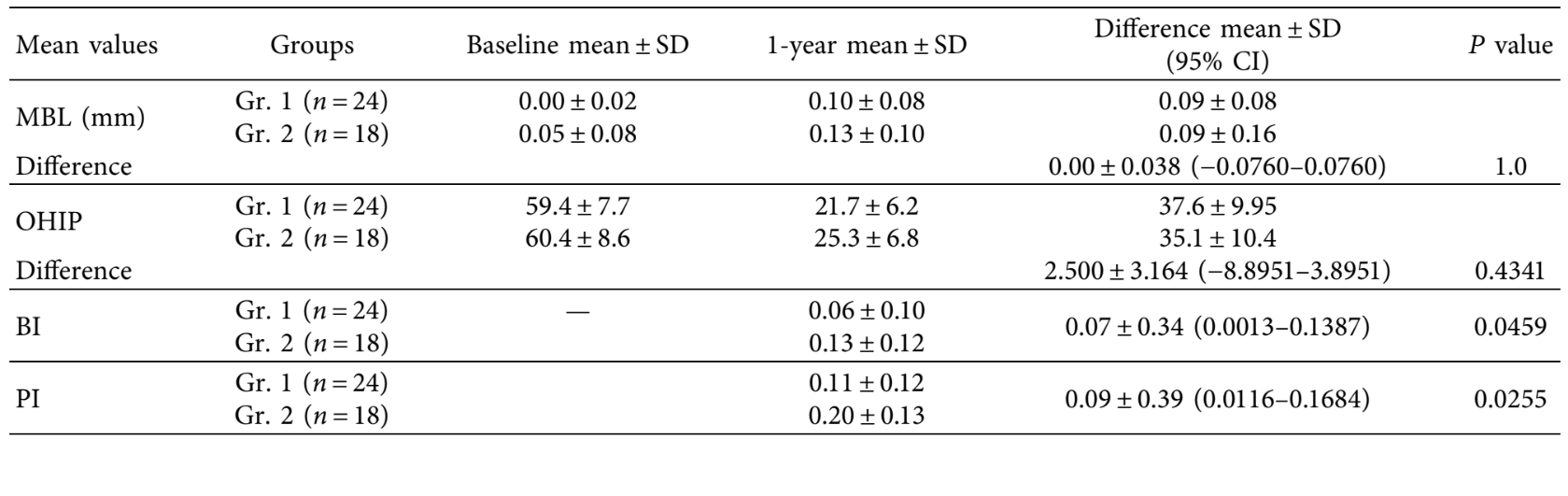
Ein Vergleich des durchschnittlichen marginalen Knochenschwunds, OHIP, des durchschnittlichen BI und PI wird in Tabelle 7 berichtet. Es gab einen statistisch signifikanten Unterschied nur für die parodontalen Parameter mit einem niedrigeren Wert für OT Equator® (Rhein’83).
Diskussion
Beide Befestigungssysteme liefern erfolgreiche Ergebnisse im Vergleich der Haupt- und Testgruppen, ohne statistisch signifikante Unterschiede, außer für bessere parodontalen Parameter, die mit OT Equator® (Rhein’83) Befestigungen erlebt wurden. Daher wurde die Nullhypothese der Unterschiede teilweise akzeptiert. OT Equator® ist die kleinste Befestigung auf dem Markt. Der gesamte vertikale Fußabdruck (männlich + weiblich und Behälter) beträgt nur 2,1 mm. Die maximale Breite beträgt ø 4,4 mm. Dieses System bietet viele Lösungen; je nach den Gegebenheiten ist es möglich, verschiedene Lösungen für Überkronen zu planen. Erhältlich in zwei Versionen, gießbare und vorgefertigte Abutments aus Titan-Nitrid (TiN), werden sie individuell für alle Arten und Durchmesser von bestehenden Implantaten auf dem Markt hergestellt. Die Höhe des OT Equator® Abutments ist in sieben verschiedenen Größen erhältlich; die minimale Höhe hängt von der Implantatplattform ab, mit einer maximalen Höhe von 7 mm. Die Retentionskappen haben vier Dichtungsstufen; der Grad der Retention ändert sich je nach Farbe. Diese Retentionskappen müssen immer mit den entsprechenden Behältern verwendet werden.
In letzter Zeit benötigen immer mehr vollständig zahnlose Patienten mit atrophem Unterkiefer oder Oberkiefer feste Rehabilitationen. Heutzutage ist eine auf Implantaten gestützte Überkronenprothese eine der besten Lösungen, um eine optimale Ka- und Sprachfunktion zu erreichen und ästhetische Anforderungen zu erfüllen. In der vorliegenden randomisierten, multizentrischen kontrollierten Studie wurden zwei verschiedene Befestigungssysteme für die Überkronenprothese bewertet. Insbesondere wurden der Erfolg von Implantat und Prothese sowie deren Überlebensrate, die biologischen und technischen Komplikationen, der marginale Knochenverlust und die Lebensqualität anhand des Fragebogens zum Einfluss der Mundgesundheit (OHIP-19) bewertet. Wie von Khalid et al. gezeigt, wurde eine Verbesserung der Ergebnisse der Patienten nach der Implantattherapie geschätzt, unabhängig von der Art der Implantatbefestigungen. Diese Daten stimmen mit den Daten der vorliegenden Studie überein, in der der OHIP in beiden Gruppen signifikant reduziert wurde.
Leider konnten mehrere Zentren keine Patienten einschreiben.
Dennoch wurden schließlich 42 Patienten eingeschlossen und randomisiert. Die eingeschlossenen Patienten wurden in acht verschiedenen klinischen Zentren behandelt und je nach verwendetem Befestigungssystem in zwei Gruppen unterteilt. Die beiden Gruppen waren ausgewogen, wie in Tabelle 5 gezeigt, mit Ausnahme von mehr Frauen und jüngeren Patienten in der Testgruppe. In der vorliegenden Studie und dem vorherigen Bericht scheint das Geschlecht die Ergebnisse nicht beeinflusst zu haben; es scheint jedoch, dass weibliche Patienten eine funktionale und ästhetische orale Rehabilitation mehr benötigten als männliche Patienten. Im Gegensatz dazu dokumentieren klinische Beweise Geschlechtsunterschiede in der Mundgesundheit. Die Mundgesundheit von Frauen nimmt schneller ab als die von Männern.
Die Ergebnisse der vorliegenden Studie stimmen teilweise mit denen früherer Forschungen überein, die erfolgreiche Ergebnisse in beiden Gruppen berichten, ohne signifikante Unterschiede, mit Ausnahme niedrigerer parodontaler Parameter in der Testgruppe. Tatsächlich gab es bei 42 Patienten keinen Prothesenversagen, und ein Implantatversagen wurde gemeldet. Die Hauptkomplikation, die in beiden Gruppen gleichermaßen auftrat, war der Verlust der Retention der Prothese aufgrund des Verschleißes der retentiven Kappen. Auch in der Literatur wird dies als häufiges mechanisches Problem beschrieben, unabhängig von der Art des verwendeten Befestigungssystems.
Früher bewerteten Nieves Mínguez-Tomaś et al. in vitro die Retentionskapazität von Locator (Zest Anchors LLC) und OT Equator® (Rhein’83 Bologna, Italien) Aufsätzen und kamen zu dem Schluss, dass beide Systeme ähnliche Retentionswerte aufwiesen. Die Komplikation, die in beiden Gruppen auftrat, war der Verschleiß der retentiven Kappen, die einen Austausch erforderlich machten. Wie in der Literatur berichtet, können die meisten technischen Schwierigkeiten im ersten Jahr auftreten. Obwohl dies ein Standardmerkmal für herausnehmbare Prothesen ist, erforderten in unserer Forschung beide Gruppen frühzeitig den Austausch der retentiven Kappen. Die Autoren glauben, dass die falsche Einsetzung der herausnehmbaren Prothese dieses Problem erklären könnte. Eine erneute Erklärung der Befestigungsmethode und der Austausch der Matrize durch eine retentivere waren ausreichend, um das Problem zu lösen.
Bei der Nachuntersuchung nach einem Jahr wurde kein statistisch signifikanter Unterschied für MBL zwischen den Gruppen festgestellt. Der einzige bedeutende Unterschied waren niedrigere Blutungs- und Plaqueindizes in der Testgruppe. Identische Ergebnisse wurden in einer vorläufigen multizentrischen retrospektiven Analyse von Implantat-Prothesen, die von Tallarico et al. nach fünf Jahren Untersuchung durchgeführt wurde, gefunden. Die Höhe des Aufsatzes vom Zahnfleischrand wurde in beiden Gruppen durch die Auswahl der Aufsatzhöhe kontrolliert. Die korrekte Höhe der Aufsätze war erforderlich, um deren Sauberkeit zu gewährleisten, was das Zähneputzen erheblich erleichterte, sowie die ordnungsgemäße Verbindung mit dem weiblichen Teil. Auch wenn in beiden Gruppen erfolgreiche Ergebnisse erzielt wurden, haben die OT Equator® Aufsätze ein niedriges vertikales Profil von nur 2,1 mm, was sie zum kleinsten Aufsatzsystem auf dem Markt macht. Aufgrund des engen Durchmessers des OT Equator® Aufsatzes könnte eine mögliche Erklärung für die besseren parodontalen Ergebnisse in der Testgruppe der Plattformwechsel-Effekt sein, der sogar bei Implantaten mit kleinerem Durchmesser erzielt werden könnte und zur Erhaltung des marginalen Weichgewebes beiträgt. Dennoch gibt es mehrere Störfaktoren. Für Letzteres sind weitere Studien erforderlich, um diese Hypothese zu bestätigen.
In der vorliegenden Studie wurden alle Implantate frühzeitig belastet.
Weitere Untersuchungen sollten durchgeführt werden, um die Leistung von Attachmentsystemen im Falle des sofortigen Ladeverfahrens zu bewerten, wobei auch Risiken und Vorteile, einschließlich der Zufriedenheit der Patienten, berücksichtigt werden sollten. Eine andere Studie präsentiert eine randomisierte kontrollierte Studie, die die Ergebnisse von zwei- und drei-Implantat-gestützten Suprakonstruktionen für zahnlose Unterkiefer vergleicht. Die Studie bewertete die Erfolgsraten von Implantaten und Prothesen, Komplikationen, marginalen Knochenverlust, Patientenzufriedenheit und die Gesundheit des peri-implantären Gewebes. Insgesamt wurden 34 Patienten in die Studie aufgenommen, davon 14 in der Drei-Implantat-Gruppe und 20 in der Zwei-Implantat-Gruppe. Zwei Implantate fielen in der Drei-Implantat-Gruppe beim einjährigen Follow-up aus, während in der Zwei-Implantat-Gruppe keine Implantate verloren gingen. In der Zwei-Implantat-Gruppe traten drei Komplikationen auf, und eine trat in der Drei-Implantat-Gruppe auf. Die Gruppen wiesen jedoch in keinem der bewerteten Ergebnisse statistisch signifikante Unterschiede auf.
Es wurde kein Prothesenversagen registriert, und nur ein früher Implantatversagen trat in der Kontrollgruppe auf. Das Implantat wurde ohne weitere Probleme erneut eingesetzt. Die Hauptbeschränkung der vorliegenden Studie war die kleine Stichprobengröße, da die meisten der beteiligten Zentren Patienten rekrutieren mussten; zudem muss der Zustand der gegenüberliegenden Zahnreihe im Detail beschrieben werden. Die Kaueffizienz kann den Verschleiß der retentiven Elemente bis hin zum Verlust der Retention eines implantatgetragenen Überkiefers beeinflussen.
Fazit
Mit der Einschränkung der vorliegenden multizentrischen, randomisierten kontrollierten Studie wurden in beiden Gruppen erfolgreiche Ergebnisse erzielt, auch wenn statistisch signifikant bessere parodontalen Parameter in der Testgruppe festgestellt wurden. Dieser Abutmenttyp (OT) zeigt signifikante klinische und biomechanische Vorteile im Vergleich zu ähnlichen Abutments. Tatsächlich ist der kleinere Platzbedarf aus räumlicher Sicht ein guter Vorteil für den Kliniker und den Zahntechniker. Darüber hinaus garantiert eine bessere Retention die Zuverlässigkeit und Vorhersehbarkeit von oralen Rehabilitationen. Weitere Studien mit größeren Stichprobengrößen und längeren Nachbeobachtungszeiträumen sind erforderlich, um die Ergebnisse dieses vorläufigen Berichts zu bestätigen.
Marco Tallarico, Luca Fiorillo, Marco Montanari, Roberto Scrascia, Corina Marilena Cristache, Emiliano Ferrari, Alessio Casucci, Erta Xhanari, Saturnino Marco Lupi, Irene Ieria, Edoardo Baldoni, Ruggero Rodriguez y Baena und Gabriele Cervino
Referenzen
- M. Srinivasan, S. Meyer, A. Mombelli und F. Muller, „Zahnimplantate in der älteren Bevölkerung: eine systematische Überprüfung und Metaanalyse“, Clinical Oral Implants Research, Bd. 28, Nr. 8, S. 920–930, 2017.
- J. S. Feine, G. E. Carlsson, M. A. Awad et al., „Die McGill-Konsenserklärung zu Überdenturen. Montreal, Quebec, Kanada“, The International Journal of Prosthodontics, Bd. 15, Nr. 4, S. 413-414, 2002.
- R. H. Batenburg, H. J. Meijer, G. M. Raghoebar und A. Vissink, „Behandlungskonzept für mandibuläre Überdenturen, die durch endossose Implantate unterstützt werden: eine Literaturübersicht“, The International Journal of Oral and Maxillofacial Implants, Bd. 13, Nr. 4, S. 539–545, 1998.
- R. H. Batenburg, G. M. Raghoebar, R. P. Van Oort, K. Heijdenrijk und G. Boering, „Mandibuläre Überdenturen, die durch zwei oder vier endostale Implantate unterstützt werden“, International Journal of Oral and Maxillofacial Surgery, Bd. 27, Nr. 6, S. 435–439, 1998.
- M. C. Goiato, D. M. Santos, M. F. Haddad und A. A. Pesqueira, „Einfluss der beschleunigten Alterung auf die Mikrohärte und Farb-stabilität von flexiblen Harzen für Prothesen“, Brazilian Oral Research, Bd. 24, Nr. 1, S. 114–119, 2010.
- L. Ortensi, M. Martinolli, C. Borromeo et al., „Wirksamkeit von Kugelbefestigungssystemen in implantatgetragenen und unterstützten Überdenturen: eine retrospektive Untersuchung über drei bis fünf Jahre“, Dentistry Journal, Bd. 7, Nr. 3, S. 84–89, 2019.
- M. Montanari, M. Tallarico, G. Vaccaro et al., „Zwei Jahre nach der Belastung: Leistung von implantatgetragenen Überdenturen mit Metallstange und flachen Befestigungen: eine prospektive Fallserie einer multizentrischen klinischen Studie“, International Journal of Dentistry, Bd. 2020, Artikel-ID 8830722, 8 Seiten, 2020.
- M. Tallarico, G. Cervino, R. Scrascia, U. Uccioli, A. Lumbau und S. Meloni, „Minimalinvasive Behandlung von zahnlosen Oberkiefer mit einer Überdenture, die vollständig von einer CAD/CAM-Titanstange mit einer flachen Befestigung, die auf vier oder sechs Implantate geschraubt ist, unterstützt wird: eine Fallserie“, Prosthesis, Bd. 2, Nr. 2, S. 53–64, 2020.
- R. Acampora, M. Montanari, R. Scrascia et al., „1-Jahres-Bewertung von OT-Brücken-Abutments für sofort belastete maxilläre festsitzende Restaurationen: eine multizentrische Studie“, European Journal of Dermatology, Bd. 15, 2020.
- M. Montanari, R. Scrascia, G. Cervino et al., „Eine einjährige, multizentrische, retrospektive Bewertung von schmalen und flachen Abutments zur Rehabilitation kompletter zahnloser Unterkiefer: das OT-Brückenkonzept“, Prosthesis, Bd. 2, Nr. 4, S. 352–361, 2020.
- E. Xhanari, R. Scrascia, B. Kadiu und M. Tallarico, „Zwei Implantate, die eine mandibuläre Überdenture unterstützen, um Cawood- und Howell-Klasse V- und VI-Patienten zu rehabilitieren: eine Machbarkeitsstudie“, 2023, https://www.dtscience.com/two-implants-supporting-a-mandibular-over-denture-to-rehabilitate-cawood-and-howell-class-v-and-vi-patients-a-proof-of-concept-study.
- H. L. Broder, M. Wilson-Genderson und L. Sischo, „Zuverlässigkeits- und Validitätstests für das Child Oral Health Impact Profile-reduced (COHIP-SF 19)“, Journal of Public Health Dentistry, Bd. 72, Nr. 4, S. 302–312, 2012.
- M. Cicciu, G. Cervino, D. Milone und G. Risitano, „FEM-Untersuchung der Spannungsverteilung über den mandibulären Knochen aufgrund einer geschraubten Überdenture, die auf Zahnimplantaten positioniert ist“, Materials, Bd. 11, Nr. 9, S. 1512, 2018.
- Z. A. Razia, „Verbessern vollständige Prothesen die Lebensqualität der Patienten?“, 2023, https://core.ac.uk/download/pdf/58912509.pdf.
- M. Tallarico, L. Ortensi, M. Martinolli et al., „Multizentrische retrospektive Analyse von Implantatüberdenturen, die mit unterschiedlichen Designs und Befestigungssystemen geliefert wurden: Ergebnisse zwischen einem und 17 Jahren Nachbeobachtung“, Dentistry Journal, Bd. 6, Nr. 4, S. 71, 2018.
- T. Khalid, N. Yunus, N. Ibrahim, A. Elkezza und M. Masood, „Patientenberichtete Ergebnisse und deren Zusammenhang mit dem Befestigungstyp und dem Knochenvolumen bei mandibulären Implantatüberdenturen“, Clinical Oral Implants Research, Bd. 28, Nr. 5, S. 535–542, 2017.
- C. M. Cristache, L. A. S. Muntianu, M. Burlibasa und A. C. Didilescu, „Fünfjährige klinische Studie mit drei Befestigungssystemen für Implantatüberdenturen“, Clinical Oral Implants Research, Bd. 25, Nr. 2, S. e171–e178, 2014.
- N. Minguez-Tomas, J. Alonso-Perez-Barquero, L. Fernandez-Estevan, A. Vicente-Escuder und E. J. Selva-Otaolaurruchi, „In-vitro-Retentionkapazität von zwei Überdenture-Befestigungssystemen: Locator und Equator®“, J Clin Exp Dent, Bd. 10, Nr. 7, S. e681–e686, 2018.
- F. Vahidi und G. Pinto-Sinai, „Komplikationen im Zusammenhang mit implantatgetragenen herausnehmbaren Prothesen“, Dental Clinics of North America, Bd. 59, Nr. 1, S. 215–226, 2015.
- S. M. Meloni, A. Lumbau, E. Baldoni et al., „Plattformwechsel versus reguläre Plattform-Einzelimplantate: 5-Jahres-Ergebnisse nach der Belastung aus einer randomisierten kontrollierten Studie“, The International Journal of Oral Implantology, Bd. 13, Nr. 1, S. 43–52, 2020.
- F. Bambini, G. Orilisi, A. Quaranta und L. Meme`, „Biologisch orientierte sofortige Belastung: ein neues mathematisches Protokoll für die vertikale Implantation, fünfjährige Nachbeobachtungsstudie“, Materials, Bd. 14, Nr. 2, S. 387, 2021.
- M. Tallarico, G. Cervino, M. Montanari et al., „Vergleich von OT-Equator®-Befestigungen zur Beibehaltung einer früh belasteten Implantatüberdenture auf zwei oder drei Implantaten: 1 Jahr RCT vorläufige Daten“, Applied Sciences, Bd. 11, Nr. 18, S. 8601, 2021.