Ätiologie und Pathogenese der Pulpitis
Maschinenübersetzung
Der Originalartikel ist in RU Sprache (Link zum Lesen) geschrieben.
Die Zahnpulpa ist eine Ansammlung lockeren Bindegewebes mit einer Fülle von Fasern, Blutgefäßen und Nerven, die den Raum der Zahnhöhle ausfüllt.
Die Gründe, die zur Entwicklung einer Pulpaentzündung beitragen, können folgende sein:
Verletzung,
bakterielle Invasion,
Chemikalienexposition,
iatrogener Faktor,
Zähnchen,
idiopathische Ursache.
Erfahren Sie mehr über die Behandlung von Pulpitis bei Milchzähnen im Webinar Behandlung der Pulpa von Milchzähnen. Wann? Wie?
Bakterieninvasion
Die entzündliche Reaktion der Zahnpulpa ist das Ergebnis der Einwirkung von Mikroorganismen sowie deren Stoffwechselprodukten.
Bakterielle Erreger, die überwiegend Pulpitis verursachen:
An erster Stelle stehen Streptokokken, die überwiegende Mehrheit von ihnen wird ausgesät;
andere pyogene Kokken,
Fusospirochäten,
grampositive Stäbchen,
Pilze.
Am häufigsten dringt die pathogene Mikroflora orthogradig von der Seite der kariösen Zahnhöhle in das Gewebe der Pulpakammer ein. Wir sollten jedoch einen anderen Weg der Penetration – retrograd, aus dem parodontalen Gewebe – nicht ausschließen.

Reis. 1. Zahnmark.
Faktoren, die zum retrograden Eindringen einer Infektion beitragen:
Verschlimmerung der Parodontitis,
aufgrund einer Klappenoperation,
mit Osteomyelitis,
als Komplikation einer Kapillartoxikose.
Trauma als ätiologischer Faktor der Pulpitis
Als Folge eines akuten oder chronischen Traumas kann es zu einer entzündlichen Schädigung des Zahnmarkgewebes kommen.
Akutes Trauma, das eine Pulpitis verursachen kann:
Brüche oder Risse in der Zahnkrone oder -wurzel,
Zahnsubluxation,
vollständige Luxation
Vertikaler Zahnbruch.
Infolge einer akuten Verletzung wird die Zahnhöhle geöffnet und anschließend das Pulpagewebe mit pathogener Mikroflora aus der Mundhöhle infiziert.
Ätiologische Faktoren, die zu einer chronischen Entzündung der Pulpa führen können:
pathologischer Abrieb,
Schlechte Gewohnheiten,
Gefahren am Arbeitsplatz,
Bruxismus.
Chemikalienexposition
Stoffe, die eine toxische Wirkung auf das Zahnmark haben:
Restaurierungsmaterialien,
Materialien für Dichtungen,
Beizmittel
Alkohole, Phenole, Ether.
Iatrogener Faktor
Die Durchführung zahlreicher zahnärztlicher Eingriffe kann zur Entwicklung einer Entzündungsreaktion der Zahnpulpa führen. In verschiedenen Behandlungsstadien kann der Zahnarzt Fehler machen, die als iatrogener ätiologischer Faktor bei der Entwicklung einer Pulpitis dienen.
Fehler in der Vorbereitungsphase
übermäßiger Druck auf das zu präparierende Gewebe,
Mangel an ausreichender Luft-Wasser-Kühlung,
aktive Vorbereitung ohne Unterbrechung,
Nichteinhaltung des empfohlenen Vorbereitungsplans in verschiedenen Phasen.

Reis. 2. Neurovaskuläres Bündel.
Fehler bei der Arbeit mit Restaurierungsmaterial
Übertrocknung des Dentins oder unzureichende Trocknung;
zu lange Einwirkung des Ätzmittels bei der Totalätzung,
schlechte Randpassung der Restauration.
Im Stadium der Behandlung parodontaler Erkrankungen, chirurgischer Eingriffe in parodontales Gewebe, kann es zu Schäden an den zur Pulpa führenden Gefäßen kommen, die die Entwicklung einer retrograden Pulpitis hervorrufen.
Der übermäßige Druck auf die Zähne während einer kieferorthopädischen Behandlung führt zu einer Resorption der äußeren Wurzel und in der Folge zu einer Schädigung der Pulpa.
Fehler im orthopädischen Behandlungsprozess, die zur Entstehung einer Pulpaentzündung führen
Vorbereitung für eine Krone ohne Berücksichtigung der Topographie der Pulpakammer und Sicherheitszonen,
übermäßige Konvergenz der Zahnwände bei der Vorbereitung verschiedener orthopädischer Strukturen,
Planung des Designs ohne Berücksichtigung der Altersmerkmale des Patienten,
Behandlung ohne Anbringung provisorischer Kronen.
Idiopathische Pulpitis
Aus unbekannten, idiopathischen Gründen können sich entzündliche Phänomene in der Pulpa entwickeln. So beobachteten einige Ärzte Pulpaschmerzen bei einem Patienten mit Herpes Zoster. Auch die Ursache des inneren Granuloms ist noch nicht geklärt.
Pathogenese der Pulpitis
Im Pulpagewebe werden durch die Einwirkung eines schädigenden Faktors eine Reihe von Reaktionen des Gefäßgewebes ausgelöst:
biochemische,
strukturelle,
histochemisch.
Die Schwere dieser Reaktionen wird durch die Abwehrkräfte des Körpers und den Zustand seines Nervensystems bestimmt.
Die Entzündungsreaktion umfasst unabhängig vom ätiologischen Faktor die folgenden Stadien: Veränderung, Exsudation, Proliferation.
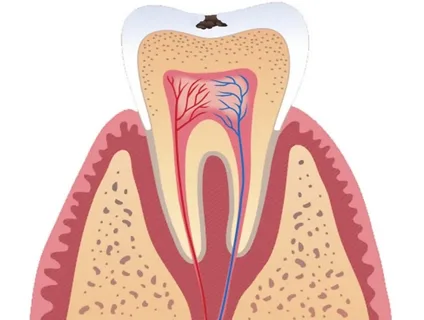
Reis. 3. Voraussetzungen für die Entstehung einer Pulpitis.
Erste Phase der Änderung
Erhöhte phagozytische Aktivität von Monozyten und polymorphkernigen Neutrophilen.
Freisetzung von Entzündungsmediatoren.
Sauerstoff in aktiver Form reichert sich im Gewebe an.
Der pH-Wert verschiebt sich ins saure Milieu, was zur Zerstörung zellulärer Strukturen führt.
Wenn hydrolytische Enzyme freigesetzt werden, zerstören sie Proteinsubstrate.
Kaliumionen, die durch eine Schädigung der Pulpazellen freigesetzt werden, verändern den Elektrolythaushalt, stören den Tonus des Nervensystems und führen zu einer Zunahme der Hyperämie.
Bei einer akuten Entzündung steigt die Aktivität von Enzymen in der Zahnpulpa.
Bei chronischen Entzündungen nimmt die Enzymaktivität stark ab, was auf eine Verlangsamung der Stoffwechselprozesse in der Pulpa hinweist.
Zweite Phase der Exsudation
Hierbei handelt es sich um eine vaskuläre Reaktion des Pulpagewebes, die vorwiegend in der koronalen Region zum Ausdruck kommt. Ein Überschuss an Entzündungsmediatoren führt zu einem Reflexkrampf der Mikrogefäße. Dieses Phänomen ist jedoch kurzfristiger Natur und führt schnell zu einer Erweiterung der Arteriolen und Kapillaren. Der Blut- und Lymphfluss verlangsamt sich, die Gefäßpermeabilität steigt und Blutzellen sowie ein Teil des Plasmas werden in das Pulpagewebe abgegeben. So entsteht Exsudat.
Drittes Stadium der Verbreitung
Dieses Stadium der Entzündungsreaktion zielt darauf ab, geschädigtes Pulpagewebe zu retten; die größte Intensität der Prozesse wird im Wurzelbereich beobachtet. In der Pulpa verändert sich die Zellzusammensetzung, es kommt zu Hyalinose der Kollagenfasern, aktiver Zellteilung in der Mittelschicht und Fibrose der Wurzelpulpa.
Die Pulpa enthält dünne Bindegewebsfasern, zahlreiche erweiterte dünnwandige Kapillaren, eine Wurzelpulpa mit schlechter Zellzusammensetzung und Degeneration von Kollagenfasern.
Zähnchen
Der Sammelbegriff „Pulpendegeneration“ umfasst folgende Bildungen, verkalkte Strukturen, die im Pulpagewebe auftreten können:
Zähnchen,
Zellstoffsteine,
Verkalkungen.
Dentikel sind gutartige Gebilde, die sich in der Pulpakammer befinden und durch eine ständige Größenzunahme gekennzeichnet sind.

Reis. 4. Intaktes Fruchtfleisch.
Sie sind hochorganisiert und werden auch echte Dentikel genannt. Sie sind am Rand von Odontoblasten umgeben und haben Dentintubuli. Ihr Aufbau ähnelt dem von gesundem Dentin.
Falsche Zähnchen sind hinsichtlich der Häufigkeit ihres Auftretens häufiger. Sie sind ein Konglomerat aus verkalktem Material, das keine Dentintubuli enthält.
Das Dentikel kann frei liegen (freiliegend), es ist vollständig von Pulpagewebe umgeben, kann an der Wand befestigt sein – parietal, oder im Dentin eingetaucht sein – interstitiell.
Die Zähnchen sind so groß, dass sie die Wurzelkanäle und die Zahnhöhle vollständig verschließen.
Versteinerungen sind Verkalkungszonen, die am häufigsten in der Zahnwurzel zu finden sind; sie befinden sich entlang der Peripherie von Blutgefäßen und Nerven.
Ursachen für Pulpaverkalkungen
Erblich.
Physikalische und chemische Auswirkungen: Überlastung in Form traumatischer Okklusion oder funktioneller Inaktivität bei Retention, keilförmige Defekte, Vorbereitung für eine orthopädische Struktur, Metallfüllung.
Trauma – Prellung, Luxation, Bruch, übermäßige kieferorthopädische Belastung.
Stoffwechselstörungen.
Alter.
Versteinerungen und Dentikel finden sich im Pulpagewebe bei Patienten jeden Alters, unabhängig von der Kieferzugehörigkeit des Zahns, in bleibenden und provisorischen Zähnen, sogar in intakten Zähnen mit gesundem Parodontium.
Obwohl die Prävalenz von Zahnschäden durch Dentikel bei etwa 40–50 % liegt, treten bei Patienten keine klinischen Manifestationen auf.
In seltenen Fällen verursachen Versteinerungen und Zähnchen paroxysmal starke Schmerzen; in einer solchen Situation wird beim Patienten eine Konkrementalpulitis diagnostiziert, die durch eine Röntgenuntersuchung bestätigt wird.
Auf einer Röntgenaufnahme erscheinen Zähnchen vor dem Hintergrund der Pulpakammer oder des Wurzelkanals als Bereiche mit intensivem Schatten und abgerundeten, länglichen oder unregelmäßigen Umrissen.
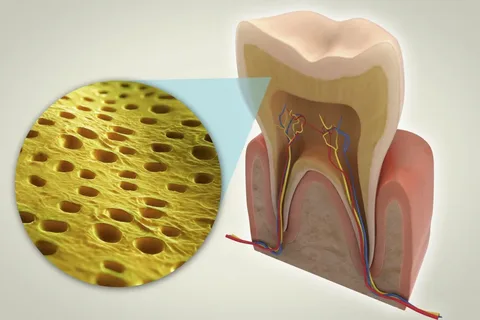
Reis. 5. Längsschnitt des Zahns.
Versteinerungen mit geringerer Dichte und Verkalkungsgrad sind im Bild nicht sichtbar.
Ein Zahnarzt muss bei der endodontischen Behandlung eines Zahns mit Zähnchen und Versteinerungen folgende Faktoren berücksichtigen:
Die Devitalisierung solcher Zähne ist aufgrund mechanischer Hindernisse im Weg des devitalisierenden Arzneimittels nicht sehr effektiv.
Der Einsatz von Lokalanästhetika ist oft wirkungslos.
Atypische Lokalisation der Zahnhöhle und der Kanalmündungen.
Ausführlichere aktuelle Informationen zu diesem Thema finden Sie im Webinar Zellstoffkonservierung: ein wissenschaftlich fundierter Ansatz .