Anwendung eines papillären Retentionslappens
Maschinenübersetzung
Der Originalartikel ist in RU Sprache (Link zum Lesen) geschrieben.
Es gibt viele Techniken zur Verwendung des Papillarlappens sowohl für resektive als auch für regenerative Zwecke. In diesem Artikel wird das Design eines papillären Retentionslappens beschrieben, der auf einem palatinalen Ansatz basiert und sich als langfristig erfolgreich erwiesen hat.
Erfahren Sie mehr über die Arten von Lappen und deren Design im Webinar „Arbeiten mit Weichgewebe um Implantate: Schnitttechniken und Lappenbildung“ .
Die hier beschriebene Papillenkonservierungstechnik ist eine Modifikation des Friedman-Gaumenlappens, der das interproximale und bukkale Gewebe umgeht, während das Papillargewebe intakt bleibt. Die Indikationen für eine solche Manipulation sind sehr spezifisch und ihr Einsatz ist etwas eingeschränkt. Der Papillarlappen dient jedoch dazu, die Tiefe der Parodontaltasche über 5 mm zu reduzieren und das Hart- und Bindegewebe in diesen Bereichen zu regenerieren.
Die Behandlung einer Parodontitis umfasst im Idealfall die Entfernung des Erregers, die Korrektur der Immunantwort des Wirts und die Regeneration verlorener Hart- und Weichgewebestrukturen. Es ist möglicherweise nicht möglich, einzelne Ziele, geschweige denn alle, vollständig zu verwirklichen, sei es durch nicht-chirurgische oder chirurgische Behandlung. Es gibt jedoch einen akzeptablen klinischen Kompromiss: Wenn der Arzt zumindest eine Verringerung der Taschentiefe erreicht, kann der Patient durch angemessene Mundhygienepraktiken und die Einhaltung eines strengen Zeitplans mit seinem Arzt diese Taschentiefe beibehalten und gleichzeitig vermeiden Verschlechterung. In den meisten Fällen erfolgt die Verringerung der Taschentiefe eher durch eine Zahnfleischretraktion (oder -resektion) als durch die Wiederherstellung des Bindegewebes. Bei einem Patienten mit einem Risiko im vorderen Oberkiefersextanten kann jede Behandlung, einschließlich SRP (Skalierung und Wurzelplanung), eine „Schwarze-Dreiecks-Krankheit“ verursachen.
Patienten sollten sich der Möglichkeit einer Weichteilrezession und ihrer Folgen (Einklemmen von Nahrungsmitteln, Sprachschwierigkeiten, kosmetische Unvollkommenheiten) nach einem ersten nicht-chirurgischen Eingriff bewusst sein. Ärzte können das Niveau der Schleimhaut postoperativ bis zu einem gewissen Grad beeinflussen, indem sie Lappen entwerfen, die Veränderungen in der Papillenanatomie minimieren. Es gibt viele Techniken zur Verwendung des Papillarlappens sowohl für resektive als auch für regenerative Zwecke. Eine systematische Überprüfung und Analyse von Lappenplastiken seit 2012 ergab, dass sie immer beliebter werden und bessere Ergebnisse erzielen.
Dieser Artikel beschreibt das Design eines papillären Retentionslappens, der auf einem palatinalen Zugang beruht und ein langfristiges Ergebnis (28 Jahre) hat. Durch die Verwendung der modifizierten, abgeschrägten Friedman-Gaumenlappentechnik vermeiden wir jegliche Manipulation des interproximalen oder bukkalen Gewebes. Daher gibt es spezifische Indikationen und Einschränkungen für seine Verwendung. Zu den Indikationen zählen intraossäre und periostale Defekte im Gaumenbereich sowie interproxmale Defekte bei intakter bukkaler Wand. Im ästhetischen Bereich sind intraossäre Defekte >4mm eine Kontraindikation. Bei Taschen auf der Palatinalfläche >5 mm (periostale Defekte) können intraossäre Defekte auf den bukkalen Flächen eine Kontraindikation darstellen. SRP und professionelle Mundhygiene werden in jedem Fall vorab empfohlen. Bei Defekten, die auf die Gaumen- und Approximalflächen beschränkt sind, sind Kontraindikationen: die Notwendigkeit einer Gesichtsprothetik und einer anschließenden Kronenverlängerung.
Der Zweck des papillären Retentionslappens besteht darin, die Parodontaltaschentiefe über 5 mm hinaus zu reduzieren und, wenn möglich, das Hart- und Bindegewebe in diesen Bereichen zu regenerieren.
Technik
Die Technik, die in den Fotos 1 bis 25 dargestellt ist, umfasst nicht-chirurgische und chirurgische Phasen. Die nicht-chirurgische Phase umfasst SRP, die Behandlung von Zahnfleischentzündungen und eine strenge Plaquekontrolle. Wenn diese Probleme nicht im ersten Stadium gelöst werden, kann der Verlauf nach der Operation unvorhersehbar sein.
Nach Abschluss der ersten Behandlungsphase genehmigt der Arzt die Behandlung – Papillenretentionslappen. Durch seinen Einsatz kann eine Manipulation der Schleimhaut an den Approximalflächen im Bereich der Schmelz-Zement-Grenze vermieden werden. Wir rekonstruieren die Tasche mit Gaumengewebe. Der erste horizontale Schnitt mit einer Abschrägung nach innen erfolgt etwa in halber Tiefe der Gaumentaschen (Fotos 1-4). Bei einem Gaumen mit einer höheren Wölbung (und einer größeren Schleimhautfläche) muss die Schnittlinie 1–2 mm tief sein. Wenn wir einen flacheren Gaumen haben, beginnt der Schnitt auf halber Tiefe der Tasche. In beiden Fällen erfolgt der erste Schnitt schräg distal zu den betroffenen Zähnen und bleibt gewunden.
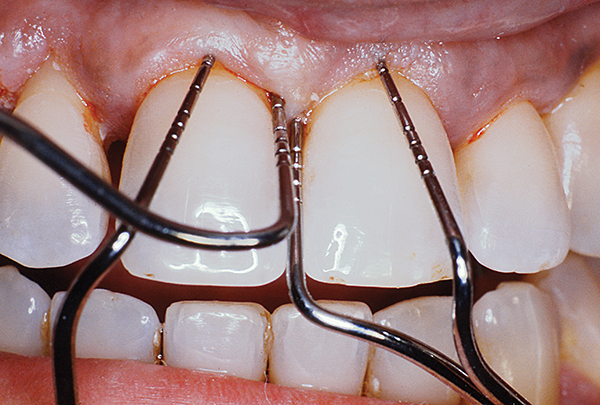
Abb.1
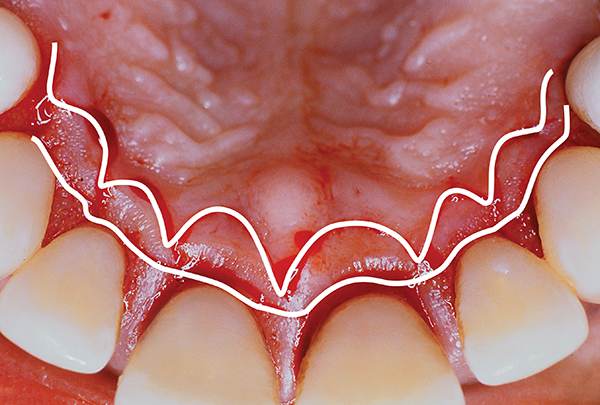
Abb.2
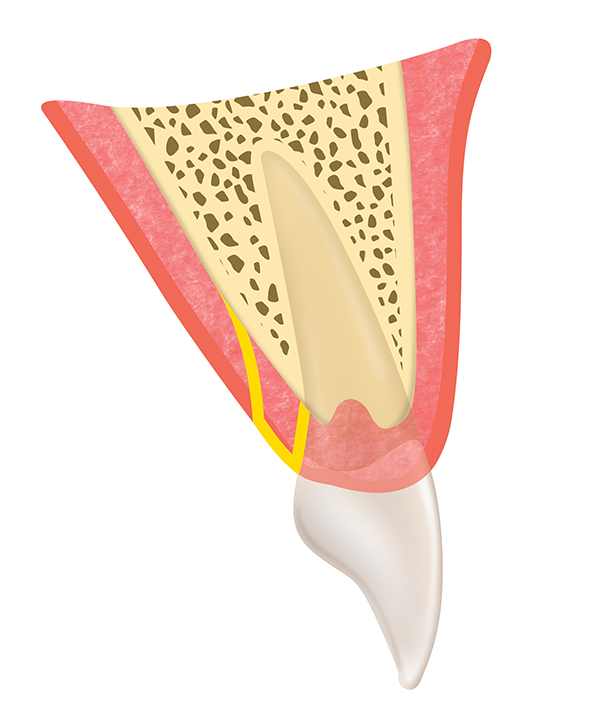
Abb. 3
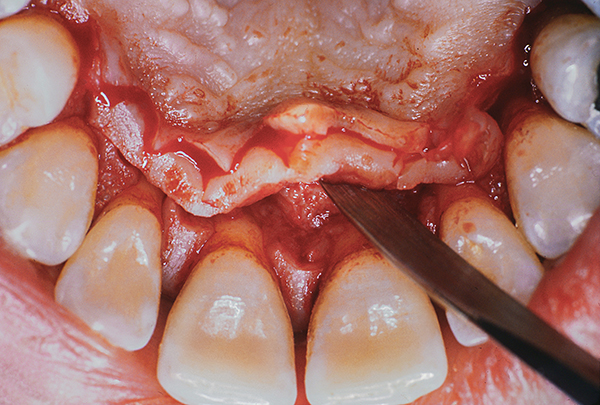
Abb.4
Der zweite Schnitt erfolgt parallel und koronal ausgerichtet. Es ist gewunden und liegt schräg zum Knochenkamm (Foto 2-5). Das proximale Gewebe bleibt intakt. Sobald der zweite Schnitt gemacht ist, ziehen wir das Weichgewebe ab (Fotos 4-5). Degranulationen, die palatinale oder interdentale Knochendefekte bedecken, können durch Wurzelplanung in Kombination mit Rekonturierung oder Regeneration behandelt werden. Vertikaldefekte können regeneriert werden. Typischerweise werden hierfür gefriergetrocknetes Knochenautotransplantat und eine resorbierbare Kollagenmembran verwendet. Das Transplantat kann Folgendes enthalten: biologische Modifikatoren, plättchenreiches Fibrin, plättchenreiches Plasma, Knochenprotein und andere bioinduktive Wirkstoffe.
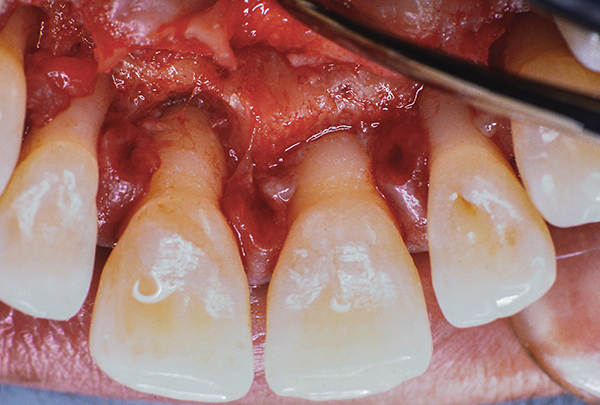
Abb.5
Der Gaumenlappen wird mit horizontalen oder vertikalen Matratzennähten an die intakte proximale und bukkale Schleimhautoberfläche genäht, um eine gute Befestigung des Lappens am Knochen zu gewährleisten, wie in den Fotos 6,7,10,11,19 gezeigt.
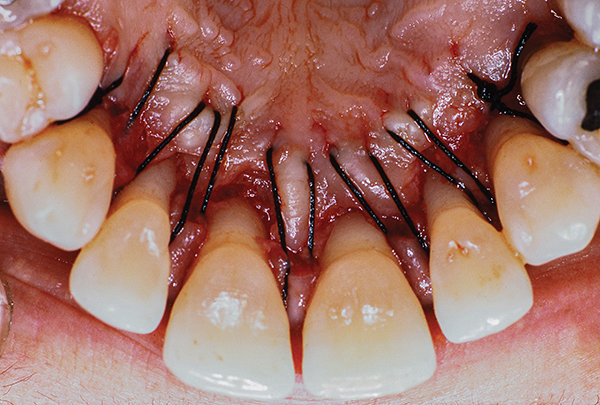
Abb.6
Reis. 7
Fall 1: generalisierte progressive Parodontitis – 3-Jahres-Follow-up
Gesunde, nicht rauchende 34-jährige Frau. Es kommt zu einem erheblichen horizontalen und vertikalen Knochenverlust. Die Panorama-Röntgenaufnahme zeigte einen 50-prozentigen Verlust des Alveolarknochens (Abbildung 8). Parodontaltasche 6-9 mm tief. Die Ersttherapie einschließlich Mundhygieneschulung und SRP (4-mal) wurde abgeschlossen.
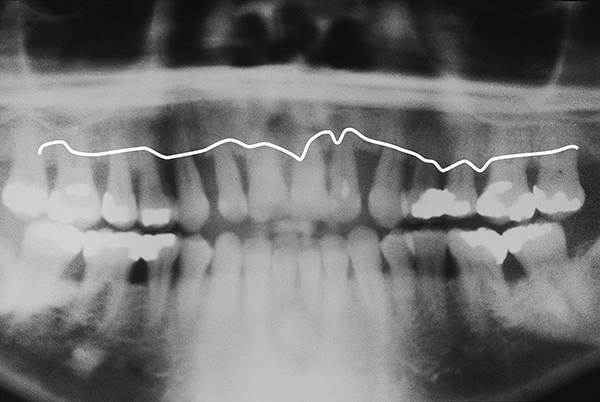
Abb.8
Nach diesem Stadium schien das Zahnfleisch weniger entzündet zu sein (Foto 9). Die chirurgische Phase wurde mit einem papillären Retentionslappen vom mesialen Rand von Zahn 5 bis zum mesialen Rand von Zahn 12 durchgeführt (Abbildung 10-12). Palatinale und interproximale Wurzeloberflächen, einschließlich der bukkalen Oberfläche der proximalen Wurzel. Es wurden Nähte angebracht: einfache intermittierende und vertikale Matratzennähte. Durch die Verwendung vertikaler Matratzennähte konnte die Entwicklung der „Schwarzen Dreieckskrankheit“ nach der Operation vermieden werden, indem die Spannung an den Papillenspitzen minimiert wurde (Fotos 11, 12).
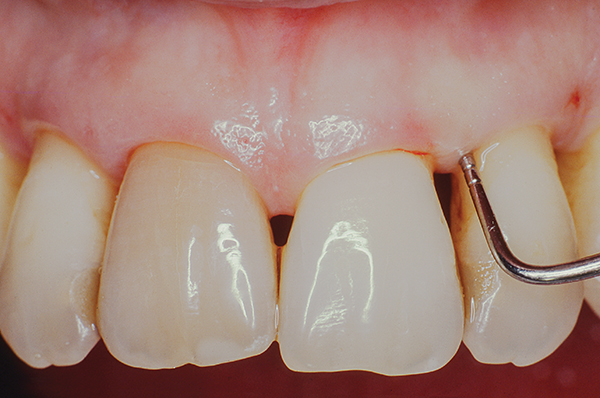
Abb.9
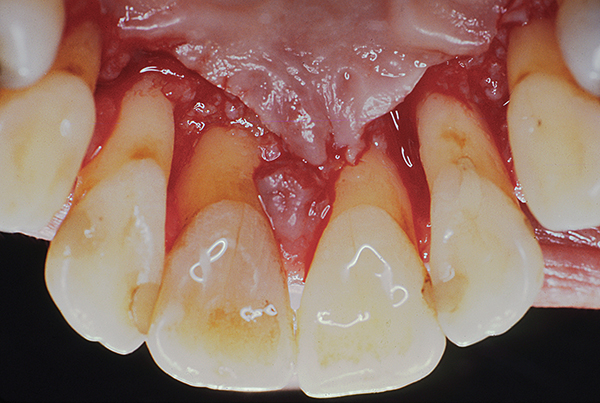
Abb.10
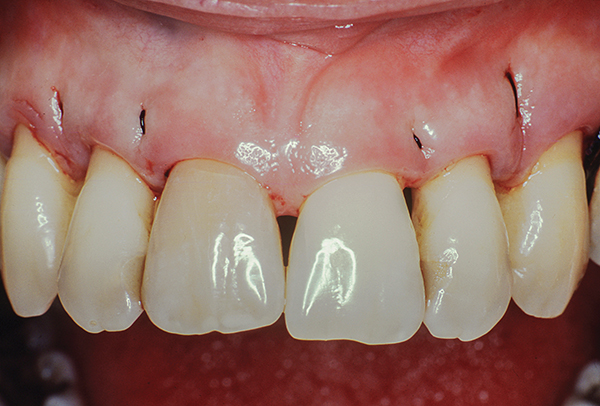
Abb.11
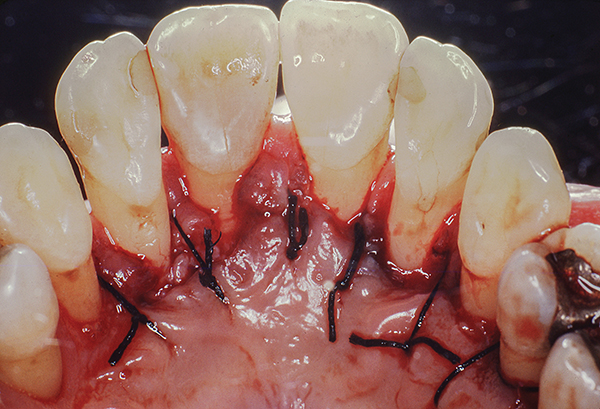
Abb.12
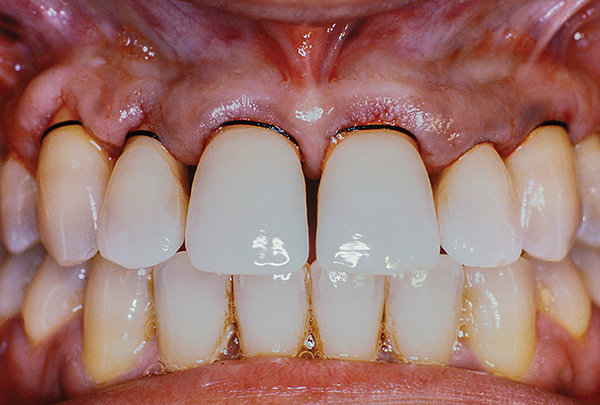
Die Heilung verlief komplikationslos, der Patient hielt sich an den 3-monatigen Beobachtungsplan. Drei Jahre nach der Operation. Der Patient hat eine stabile Taschentiefe von 3 mm oder weniger (Foto 13). Im Laufe der Zeit wurde keine signifikante Rezession beobachtet und der Zahnfleischrand im Gaumen blieb auf apikaler Höhe (Abbildung 14, 15).
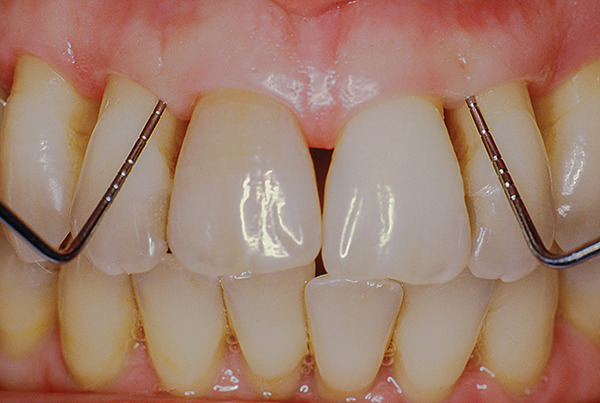
Abb.13
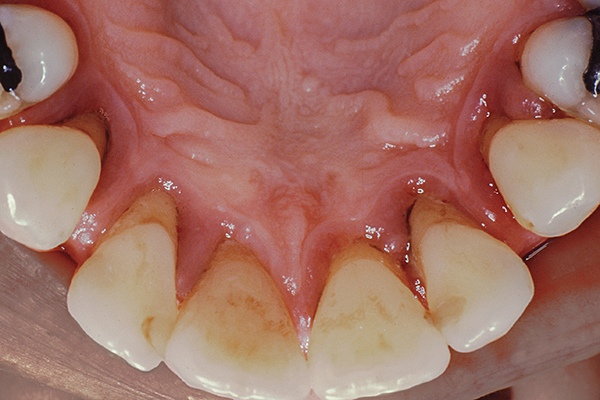
Abb.14
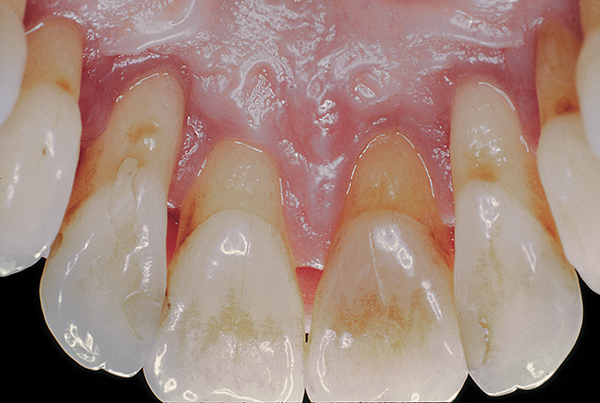
Abb.15
Fall 2: Generalisierte chronische Parodontitis mit schwerem Schweregrad, Nachbeobachtung über 31 Jahre
Ein gesunder, nicht rauchender 42-jähriger Mann mit schwerer generalisierter chronischer Parodontitis (Abbildung 16, 17). Die anfängliche Beweglichkeit der Vorderzähne des Oberkiefers beträgt 1–2 Grad, die Taschentiefe beträgt 7–9 mm (palatinal – 8 mm, vestibulär – 2–3 mm). Der Patient bemerkte Beweglichkeit und Karies. Darüber hinaus machte er sich Sorgen um die Ästhetik (Vorhandensein eines Diastemas).
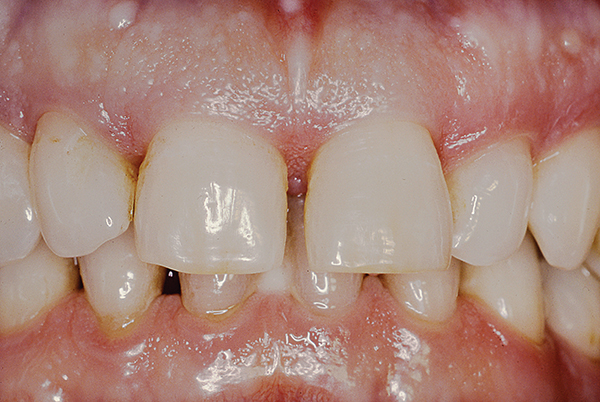
Abb.16
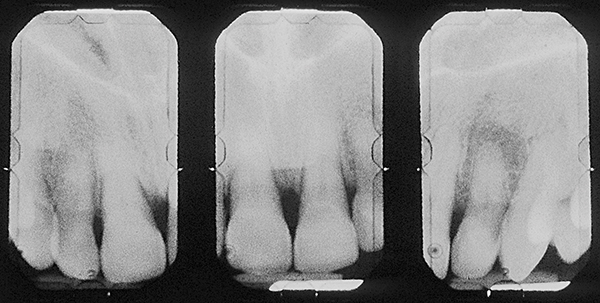
Abb.17
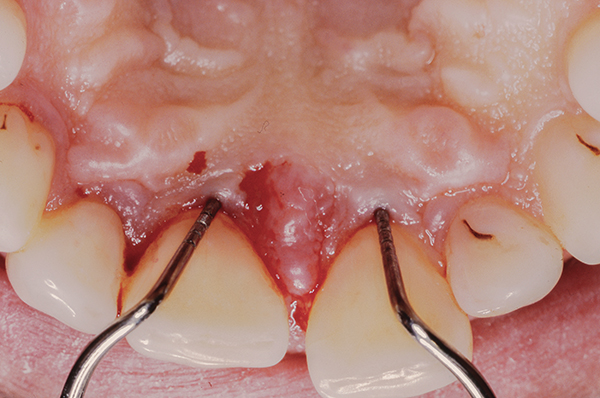
Abb.18
Die anfängliche Therapie umfasste Mundhygiene und SRP. Danach war die Tasche auf der Vestibularseite 1-2 mm groß und auf der Gaumenoberfläche blieb sie gleich (Foto 18). Nach der ersten Therapie legten wir einen papillären Retentionslappen am vorderen Sextanten des Oberkiefers an.
Nach Abschluss der parodontalen Behandlung wurde eine kleinere kieferorthopädische Behandlung durchgeführt, um die Lücken zwischen den Zähnen zu schließen und den Biss zu korrigieren.
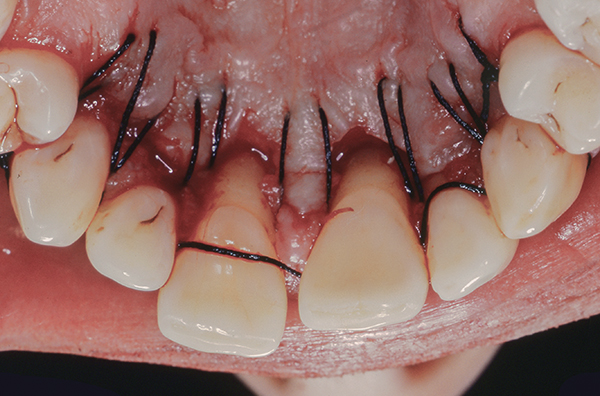
Abb.19
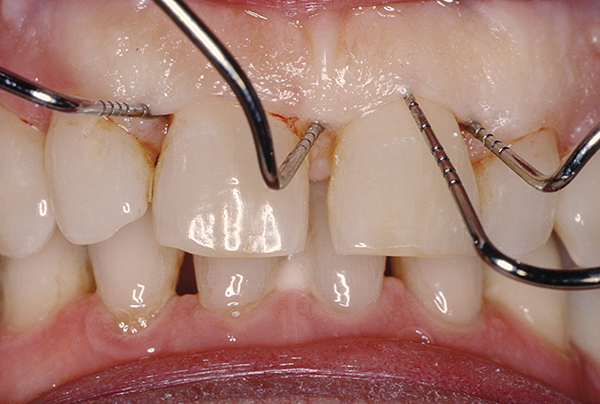
Abb.20
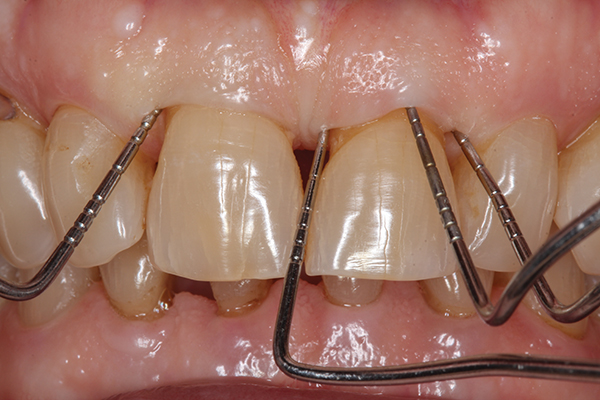
Abb.21
Fall 3: Unterstützung für „Hopeless Teeth“ seit 28 Jahren
Ein gesunder, nicht rauchender 38-jähriger Patient stellte sich zu einer parodontalen Untersuchung vor, nachdem er zur Entfernung aller Zähne überwiesen worden war. Die Diagnose lautet generalisierte progressive Parodontitis schweren Schweregrades. Eine Röntgenaufnahme ergab einen Knochenverlust von 60–70 % (Abbildung 23). Die Interdental- und Gaumentaschen hatten eine Tiefe von 6–9 mm. Es gab Mobilität.
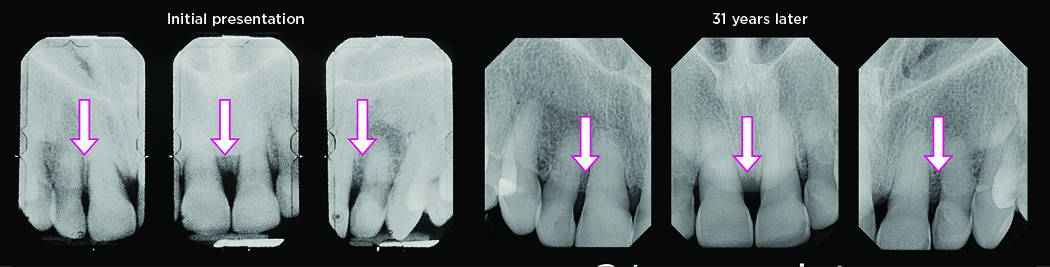
Abb.22
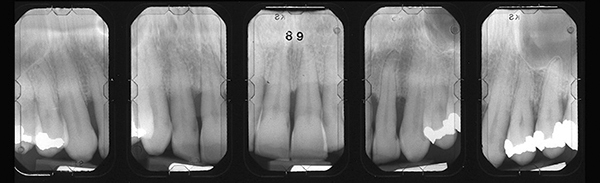
Abb.23
Der Patient wurde über Mundhygiene und SRP beraten. Danach betrug die Tiefe der Taschen 6 mm, sodass eine chirurgische Behandlung zur weiteren Reduzierung der Taschen gewählt wurde. Im Bereich des vorderen Sextanten des Oberkiefers erfolgte die Operation mittels Widmann-Lappenplastik. Der Patient wurde registriert und regelmäßig untersucht.
Nach 28 Jahren behielt der Patient alle Zähne bis auf einen, der aus endodontischen Gründen entfernt werden musste. Der Knochenverlust wurde gestoppt und das Ausmaß der Atrophie blieb stabil (Abbildungen 24,25).
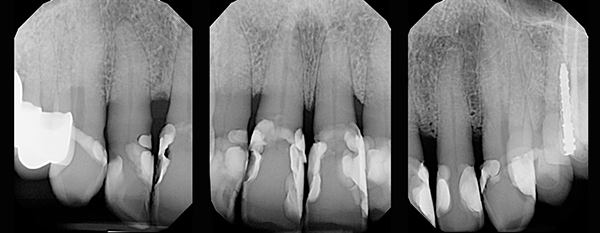
Abb.24
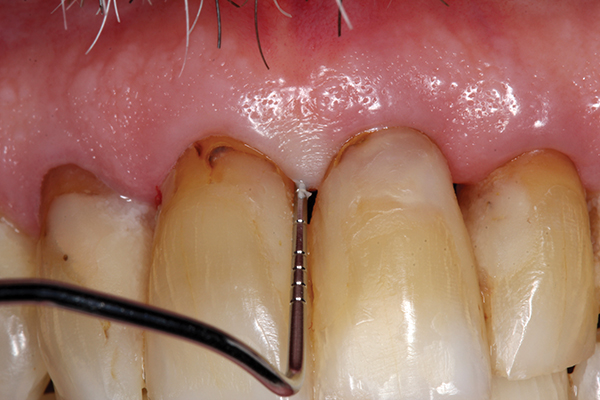
Abb.25
Abschluss
Das von Friedman vorgeschlagene Lappendesign umfasste: speziell geformte Einschnitte, Behandlung der Wurzeloberfläche, Knochenrekonturierung und Nähen in der richtigen Reihenfolge. Das hier vorgestellte Lappendesign ermöglicht es, das Papillargewebe intakt zu lassen.
Wie in den obigen Beispielen gezeigt, haben sich die Ergebnisse bei der Taschenverkleinerung und der ästhetischen Wiederherstellung, die mit der Verwendung des Papillenretentionslappens erzielt wurden, über die Zeit bewährt. Patienten, die sich dieser Behandlung unterzogen haben, lassen sich weiterhin regelmäßig von ihrem Arzt untersuchen und achten auf die richtige Hygiene. Daher sollten Ärzte die Patienten vor der Operation sorgfältig untersuchen, um diejenigen auszuwählen, die sich anschließend an die Empfehlungen halten. Nur in diesem Fall bleibt das erzielte Ergebnis lange erhalten.
Ausführlichere und aktuellere Informationen finden Sie im Webinar Koronaler Verlagerungslappen – chirurgische Beseitigung von Zahnfleischrückgang im Bereich eines oder mehrerer Zähne .
http://www.aegisdentalnetwork.com/
