Komplikationen bei der Behandlung bösartiger Neubildungen
Maschinenübersetzung
Der Originalartikel ist in RU Sprache (Link zum Lesen) geschrieben.
Die Notwendigkeit einer zahnärztlichen Notfallbehandlung von Patienten während der Spezialtherapie ist auf die Nebenwirkungen und Komplikationen zurückzuführen, die durch Chemotherapie und Strahlentherapie verursacht werden, sowie auf die Verschlimmerung chronischer odontogener Prozesse in der Mundhöhle.
Die Schwere dieser pathologischen Manifestationen wird durch den Ausgangszustand der Schleimhaut, der Zähne und des gesamten Zahnsystems des Patienten bestimmt.
Noch mehr relevante Informationen zur Kiefer- und Gesichtschirurgie finden Sie auf unserer Website im Bereich Kiefer- und Gesichtschirurgie-Schulung.
Die Notfallversorgung erfolgt durch Zahnärzte, vorbehaltlich der Abstimmung aller notwendigen Eingriffe mit Onkologen.

Abbildung 1. Patient, der sich einer Strahlentherapie unterzieht.
Komplikationen einer antitumoralen medikamentösen Behandlung
Komplikationen und Nebenwirkungen, die durch eine Chemotherapie verursacht werden, hängen von verschiedenen Faktoren ab, darunter: Art des Arzneimittels, Dosis und begleitende Pathologie.
Alle durch eine Chemotherapie verursachten Nebenwirkungen lassen sich in folgende Gruppen einteilen:
Komplikationen, die durch die toxischen Wirkungen der Chemotherapie verursacht werden;
im Zusammenhang mit Immunstörungen;
Unverträglichkeit gegenüber Zytostatika;
Kreuzwechselwirkungen zwischen Chemotherapie und anderen Medikamenten.
Die häufigste Nebenwirkung einer Chemotherapie ist eine Schädigung der Schleimhaut des Verdauungssystems – das Mukositis-Syndrom. Die Entwicklung dieser Komplikation ist hauptsächlich mit hohen Dosen von Zytostatika verbunden, die eine Myelo- und Immunsuppression hervorrufen und Pilz- und Bakterieninfektionen aktivieren.
Das Mukositis-Syndrom umfasst Stomatitis, Ösophagitis und Enteritis. Eine Stomatitis entwickelt sich innerhalb von 5–16 Tagen nach Beginn der Zytostatikaeinnahme und hält noch zwei Wochen nach Abschluss der Chemotherapie an.
Die Mundschleimhaut ist ein stark proliferierendes Gewebe, ihre vollständige Erholung erfolgt nach 7–14 Tagen. Dieses Merkmal liegt dem hohen Risiko einer Stomatitis zugrunde. Eine starke mikrobiologische Kontamination der Mundschleimhaut ist der Grund für deren Aktivierung vor dem Hintergrund der für eine Chemotherapie typischen fieberhaften Neutropenie.
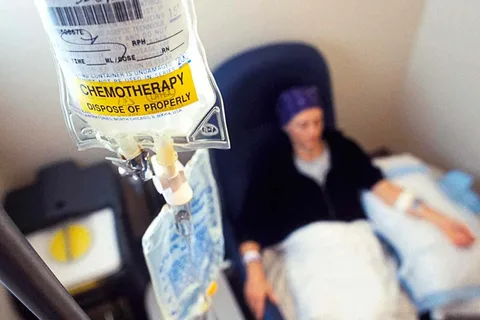
Abbildung 2. Patient, der sich einer Chemotherapie unterzieht.
Vorbeugung von Stomatitis
Um die Entwicklung einer Stomatitis während der Chemotherapie zu verhindern und deren Schwere zu minimieren, müssen Sie die folgenden Empfehlungen befolgen:
Hygiene der Mundhöhle vor Beginn der Chemotherapie;
Resorption eines Eiswürfels bei Gabe von Zytostatika;
antiseptische Behandlung von Schleimhäuten;
mit einer weichen Zahnbürste;
mit dem Rauchen und Alkohol aufhören;
Selbstbeherrschung des Patienten;
Behandlung der Schleimhaut mit einem Helium-Neon-Laser geringer Intensität.
Grundsätze der Behandlung
Es gibt keine spezifische Behandlung für Stomatitis, die durch Chemotherapeutika verursacht wird. Die Hilfe eines Zahnarztes richtet sich an:
Reduzierung des Schmerzsyndroms,
Verhinderung der Hinzufügung einer Sekundärinfektion,
Beschleunigung der Epithelisierung beschädigter Bereiche.
Komplikationen der Strahlentherapie
Die therapeutische Wirkung der Strahlung ist mit Nebenwirkungen auf gesunde Gewebe und Organe verbunden, die sich in unmittelbarer Nähe des Tumors befinden und im gleichen Maße ionisierenden Wirkungen ausgesetzt sind wie der betroffene Bereich.
Faktoren, die die Schwere von Nebenwirkungen und Komplikationen beeinflussen:
die Größe der Einzel- und Gesamtdosen;
Gewebeempfindlichkeit,
Ausgangszustand des Gewebes,
das Volumen des normalen Gewebes, das zusammen mit dem Neoplasma der Strahlung ausgesetzt ist,
Anzahl der Fraktionen der Strahlentherapie,
der Zeitraum, in dem die Strahlentherapie durchgeführt wurde,
der allgemeine Gesundheitszustand des Patienten,
begleitende Pathologie,
Genetische Faktoren.
Strahlenreaktionen sind pathologische Prozesse im Gewebe, die innerhalb weniger Wochen nach Ende der Strahlentherapie von selbst verschwinden und keiner besonderen Behandlung bedürfen. Zu den Strahlenreaktionen zählen Hautrötungen.
Strahlenschäden sind eine funktionelle und organische Störung, die in Organen und Geweben auftritt und deren Beseitigung einer besonderen Behandlung bedarf.

Abbildung 3. Strahlentherapiegerät.
Strahlungsreaktionen werden in allgemeine unterteilt:
Temperaturanstieg,
Pathologie des Magen-Darm-Trakts (Appetitlosigkeit, Durchfall, Erbrechen),
Herzfunktionsstörung (Tachykardie),
Schädigung des hämatopoetischen und Nervensystems.
Strahlungsreaktionen haben einen lokalen Manifestationsgrad und sind durch pathologische Veränderungen gekennzeichnet, die ausschließlich am Ort der Bestrahlung beobachtet werden.
Ein charakteristisches Merkmal des biologischen Einflusses von Strahlung ist die Latenzzeit, deren Dauer von der Dosis und Intensität der Strahlung bestimmt wird.
Komplikationen, die unmittelbar nach Beginn der Strahlentherapie oder in den nächsten drei Monaten auftreten, werden als frühe Strahlenreaktionen eingestuft. Komplikationen, die frühestens drei Monate nach Beginn der Bestrahlung auftreten, werden als Spätkomplikationen bezeichnet. Letztere können sich auch noch Jahre nach Behandlungsende entwickeln.
Der Mechanismus der Spätkomplikationen beruht auf einer Schädigung des Gefäßbetts des bestrahlten Gewebebereichs, die in Zukunft zu einer Störung des Trophismus führt und zur Auslösung degenerativer Phänomene und destruktiver Prozesse beiträgt, die im weiteren Verlauf zu Fibrose oder dergleichen führen Bildung eines Strahlengeschwürs.
Durch die Nebenwirkungen der Strahlentherapie werden Kapillaren und kleine Venolen zerstört und funktionieren nicht mehr normal, und bis zur Hälfte des Gefäßbetts wird nach und nach vom Blutkreislauf abgeschnitten.
Die Schwere pathologischer Prozesse in Epithelzellen während der Strahlentherapie wird durch folgende Faktoren bestimmt:
Gesamtstrahlendosis,
mitotische Aktivität von Epithelzellen.
Der weiche Gaumenbereich ist mit nicht keratinisierendem Epithel ausgekleidet, das empfindlicher ist als das keratinisierende Epithel, das das Zahnfleisch und den harten Gaumen bedeckt. Die Bestrahlung beeinflusst vor allem die Prozesse der Biosynthese sowie die Differenzierung von Epithelzellen, hauptsächlich der Basalschicht.
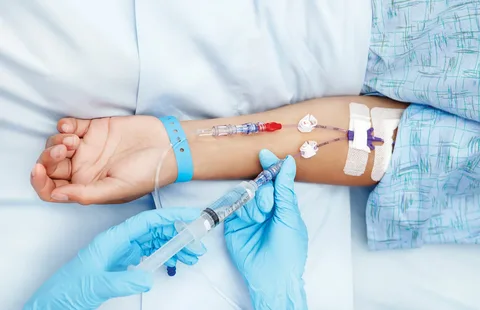
Abbildung 4. Verabreichung eines Chemotherapeutikums an einen Patienten.
Während der Strahlentherapie wird die Regenerationsfähigkeit der Zellen der Mundschleimhaut deutlich reduziert, deren Erneuerungszeit 7-14 Tage beträgt. Klinisch treten Strahlenreaktionen eine Woche nach Beginn der Strahlentherapie auf.
Bei allen Patienten, die sich einer Strahlentherapie unterziehen, sind ausnahmslos die Mundschleimhaut und die Haut betroffen.
Klinische Manifestationen
Es beginnen Strahlenreaktionen eines Schleimhauterythems, die nicht mit Beschwerden des Patienten einhergehen.
Allmählich trübt sich die Oberfläche der Schleimhaut und der Glanz verschwindet.
Es erscheinen weiße Plaques, die mit nekrotischen Filmen bedeckt sind.
Mit fortschreitender Plaquebildung bilden sie konfluierende pseudomembranöse Bereiche. Beim Essen und Sprechen verspüren die Patienten Schmerzen.
Es entwickeln sich atrophische Störungen, es kommt zu Nekrosen und es treten Geschwüre auf.
Der Patient hat Schwierigkeiten beim Kauen, Sprechen und Schlucken, er verweigert die Nahrungsaufnahme und verliert stark an Gewicht.
Die Interdentalpapillen und das parodontale Gewebe werden nach und nach zerstört und die Trockenheit der Schleimhäute nimmt zu.
Komplikationen einer Strahlentherapie vorbeugen
Obligatorische Mundhygiene vor Beginn der Strahlentherapie.
Die Verwendung von entzündungshemmenden, antimikrobiellen Medikamenten, Anästhetika, Antioxidantien und Strahlenschutzmitteln.
Nach einer Strahlentherapie können Sie die Mundschleimhaut mit Sanddornöl behandeln.
Lokale Kühlung des Mundgewebes, schonende Ernährung.
Anwendung von Laserstrahlung geringer Intensität.
Die Magnetfeldtherapie verbessert den Allgemeinzustand des Patienten und erhöht die Reaktionsfähigkeit des Körpers.
Hyposalivation während der Antitumorbehandlung
Xerostomie ist eine Spätkomplikation der Strahlentherapie. Die meisten Patienten bemerken jedoch bereits nach den ersten Strahlentherapiesitzungen das Auftreten von Mundtrockenheit. Innerhalb von 14 Tagen sinkt der Speichelfluss um 90 %. Wenn sich eine Dosis von 40 Gray ansammelt, werden irreversible Schäden in den Speicheldrüsen beobachtet, die in der Bestrahlungszone enthalten sind.
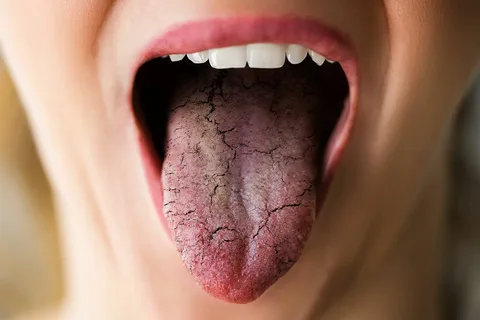
Abbildung 5. Manifestation einer Xerostomie.
Im Falle einer Chemotherapie tritt Xerostomie nur während der Gabe von Zytostatika auf und ist reversibel.
Präventionsmethoden
Die Vorbeugung eines Hyposalivationssyndroms ist mit großen Schwierigkeiten verbunden und stellt eine schwierige Aufgabe für den Arzt dar. Sie können das Auftreten von Xerostomie-Anzeichen verhindern, indem Sie versuchen, die Speicheldrüsen aus dem Strahlungsbereich auszuschließen.
Die Symptome können durch häufiges Spülen des Mundes mit Mineralwasser, Kochsalzlösung und verdünntem Zitronensaft mit Zuckerersatzstoffen gelindert werden. Die Verwendung von zuckerfreiem Kaugummi hat einen positiven Effekt.
Künstlicher Speichel hat gute Ergebnisse; Sie können ihn selbst herstellen, indem Sie Wasser mit Glycerin mischen, um eine 1 %ige Lösung zu erhalten.
