Die Erhaltung von Dentin in minimalinvasiven Zugangshöhlen schwächt nicht die Bruchfestigkeit von restaurierten mandibulären Molaren.
Maschinenübersetzung
Der Originalartikel ist in EN Sprache (Link zum Lesen) geschrieben.
Zusammenfassung
Ziel: Die Korrelation zwischen dem Volumen der entfernten Zahnhartgewebe und der Bruchfestigkeit von mandibularen Molaren mit ultrakonservativen (UltraAC) oder traditionellen (TradAC) Zugangsvorbereitungen zu bewerten.
Methodik: Sechzig kürzlich extrahierte und intakte mandibuläre erste Molaren wurden in einem mikrocomputertomographischen (Mikro-CT) Gerät gescannt, anatomisch angepasst und zufällig in 2 Gruppen (n = 30) entsprechend dem Zugangstyp: UltraAC oder TradAC eingeteilt. Nach der Zugangsvorbereitung wurden die mesialen und distalen Kanäle mit Reciproc-Instrumenten vorbereitet und ein neuer Scan durchgeführt. Die Volumina des Pulpenraums und der Zahnhartgewebe in jedem Präparat wurden vor und nach den experimentellen Verfahren gemessen, und die prozentuale Volumenreduktion der Hartgewebe für den gesamten Zahn und für die Krone separat berechnet. Die Zähne wurden dann wurzelgefüllt, restauriert und Bruchfestigkeitstests in einer universellen Prüfmaschine unterzogen. Die zum Brechen erforderliche Kraft wurde in Newton (N) aufgezeichnet. Die Übereinstimmung der Variablen mit einer Gaußschen Kurve wurde mit einem Shapiro–Wilk-Test überprüft. Schiefe Daten wurden mit nichtparametrischen Wilcoxon-Vorzeichen-Rang- oder Spearman-Korrelationstests analysiert, während die normalverteilten Daten mit einem abhängigen Stichproben t-Test analysiert wurden. Das Signifikanzniveau wurde auf 5 % festgelegt.
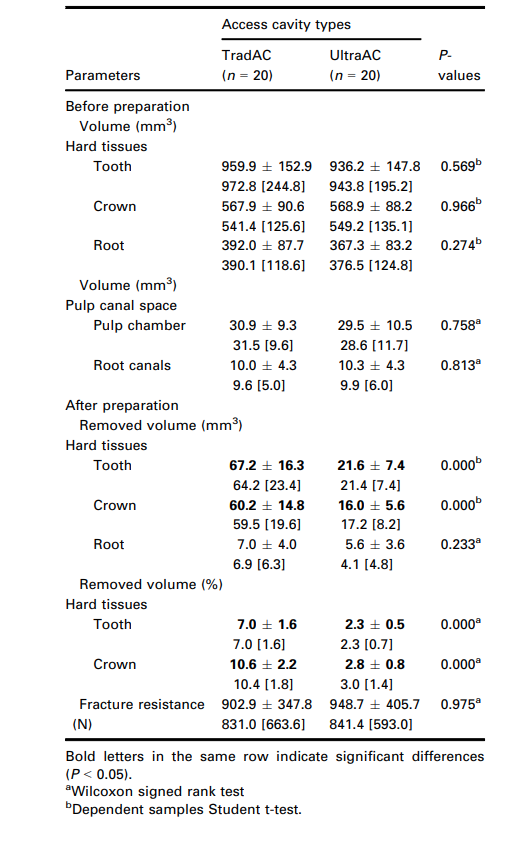
Ergebnisse: Präoperativ wurde kein Unterschied zwischen den Gruppen hinsichtlich des Volumens des Pulpenkanals oder der zahnärztlichen Hartgewebe beobachtet (P > 0,05). Nach der Zugangsvorbereitung waren die Volumina der entfernten Hartgewebe aus dem gesamten Zahn und aus der Krone signifikant größer bei Zähnen, die mit TradAC vorbereitet wurden, als bei denen, die mit UltraAC vorbereitet wurden (P < 0,05). Es wurde kein signifikanter Unterschied in den Bruchfestigkeitswerten zwischen den Gruppen TradAC (902,9 ± 347,8 N) und UltraAC (948,7 ± 405,7 N) beobachtet (P = 0,975). Der Spearman-Test konnte keine Korrelation zwischen der Bruchfestigkeit und dem prozentualen Volumen der entfernten zahnärztlichen Hartgewebe im gesamten Wurzelbereich (P = 0,525, r = —0,084) oder nur in der Krone (P = 0,152, r = —0,187) identifizieren.
Schlussfolgerung: Das Volumen der entfernten zahnärztlichen Hartgewebe, obwohl größer bei Zähnen mit TradAC im Vergleich zu UltraAC, korrelierte nicht mit den Ergebnissen der Bruchfestigkeit, was darauf hindeutet, dass ein minimalinvasiver Zugang nicht die Widerstandsfähigkeit der restaurierten mandibulären ersten Molaren gegen Brüche erhöhte.
Einführung
Die Einführung des Konzepts der minimalen Invasion in der Endodontie, bekannt als Minimalinvasive Endodontie (MIE), war in den letzten Jahren eines der am meisten diskutierten Themen unter begeisterten Fachleuten innerhalb der Spezialität. Es basiert auf der Hypothese, dass die Erhaltung so viel wie möglich von der Zahnkrone, einschließlich des Dentin-Dachs der Pulpenkammer und des perizervikalen Dentins, eine grundlegende Voraussetzung ist, um Brüche von wurzelgefüllten Zähnen zu verhindern (Clark & Khademi 2010a,b). Dieser ursprüngliche Vorschlag für konservative Zugangspräparationen ebnete den Weg für die Einführung der sogenannten ultrakonservativen Zugangsöffnung (UltraAC), die allgemein als „Ninja“-Zugang bekannt ist (Plotino et al. 2017). UltraAC ist ein extremes Beispiel des MIE-Konzepts und wurde für die maximale Erhaltung des Dentins bei minimaler Entfernung des Dentin-Dachs der Pulpenkammer entwickelt. Im Gegensatz zur traditionellen Zugangsöffnung (TradAC), bei der das Dach der Pulpenkammer vollständig entfernt wird und direkter Zugang bis zum koronalen Drittel der Wurzelkanäle geschaffen wird (Ingle 1985, Patel & Rhodes 2007), wird bei der UltraAC die zentrale Fossa erreicht, jedoch ohne weitere Erweiterungen, wobei so viel wie möglich vom Dentin-Dach der Pulpenkammer sowie das perizervikale Dentin erhalten bleibt (Augusto et al. 2020, Silva et al. 2020a). Das Konzept einer positiven Assoziation zwischen der Menge an dentaler Struktur, die während der Vorbereitung der Zugangsöffnung erhalten bleibt, und der Bruchfestigkeit scheint logisch zu sein, wurde jedoch bis jetzt nicht wissenschaftlich validiert (Silva et al. 2020b).
In der Literatur kamen die meisten Laborstudien zu dem Schluss, dass minimal invasive Zugangskavitäten die Bruchfestigkeit von Zähnen nicht verbessern (Moore et al. 2016, Chlup et al. 2017, Ivanoff et al. 2017, Rover et al. 2017, Corsertino et al. 2018, Sabeti et al. 2018, Augusto et al. 2020, Barbosa et al. 2020, Silva et al. 2020a). Andere berichteten jedoch von einer höheren Zahnfestigkeit im Zusammenhang mit UltraAC im Vergleich zu TradAC (Krishan et al. 2014, Plotino et al. 2017, Abou-Elnaga et al. 2019, Zhang et al. 2019, Wang et al. 2020). Wie kürzlich berichtet (Silva et al. 2020b), haben einige methodologische Probleme, die hauptsächlich mit dem Mangel an anatomischer Übereinstimmung der getesteten Proben, den Lagerbedingungen und der Probenvorbereitung zusammenhängen, die Zuverlässigkeit der Ergebnisse beeinträchtigt und teilweise diese Divergenzen erklärt. Darüber hinaus haben einige Studien zwar vorgeschlagen, dass es keine Korrelation zwischen dem Prozentsatz des durch Zugangskavitäten entfernten Dentins und der Bruchfestigkeit von Zähnen geben würde, jedoch haben nur wenige genau das Volumen der nach der Zugangsvorbereitung entfernten dentalen Hartgewebe gemessen (Plotino et al. 2017, Isufi et al. 2020). In diesem Kontext stellt die Möglichkeit, eine Korrelation zwischen der Bruchfestigkeit und dem Volumen des nach UltraAC und TradAC entfernten Dentins und Schmelzes zu finden, eine unerforschte Untersuchungsrichtung dar, die entscheidend ist, um das Verständnis der Auswirkungen von MIE auf die Erhaltung der Zahnfestigkeit zu verbessern. Ziel dieser Studie war die Nullhypothese, dass keine Korrelation zwischen der Bruchfestigkeit von wurzelgefüllten und restaurierten mandibulären ersten Molaren und dem Volumen der durch die Zugangskavität und Wurzelkanalvorbereitungen entfernten dentalen Hartgewebe besteht.
Material und Methoden
Berechnung der Stichprobengröße
Die Stichprobengröße wurde basierend auf einer Effektgröße von 1,90 geschätzt, die gemäß zuvor berichteten Werten zur Belastung beim Bruch von Molaren, die mit TradAC oder UltraAC präpariert wurden, berechnet wurde (Plotino et al. 2017). Die t-Tests-Familie in der G*Power 3.1 Software (Heinrich-Heine-Universität, Düsseldorf, Deutschland) wurde verwendet, um die Analyse durchzuführen (Power-Level von 80%, a = 0,05), was eine Stichprobengröße von 18 Zähnen (n = 9 pro Gruppe) ergab, die als ausreichend angesehen wurde, um Unterschiede zwischen den Gruppen zu erkennen. Um jedoch die Sicherheit für das Experiment zu erhöhen, wurden insgesamt 60 Zähne (n = 30 pro Gruppe) einbezogen.
Auswahl und Vorbereitung der Proben
Nach Genehmigung dieses Forschungsprojekts durch das lokale Ethikkomitee (Protokoll 2.743.783) wurden siebzig kürzlich extrahierte (nicht älter als sechs Monate) mandibuläre erste Molaren mit vollständig ausgebildeten Wurzeln und intakten Kronen aus einer Zahnbank ausgewählt, gereinigt und in destilliertem Wasser bis zur Verwendung aufbewahrt. Alle Zähne wurden innerhalb einer Woche nach dieser vorläufigen Auswahl in einem Mikro-CT-Gerät (SkyScan 1173; Bruker-micro-CT, Kontich, Belgien) bei 20 µm (Pixelgröße), 70 kV, 114 mA, 360°-Drehung um die vertikale Achse, Drehschritt von 0,5°, Rahmenmittelung von 4 und Belichtungszeit der Kamera von 272 ms gescannt. Der Röntgenstrahl wurde mit einer 0,5 mm dicken Aluminiumplatte vorgefiltert. Anschließend wurden Projektionsbilder in etwa 800–900 Querschnittsschnitten pro Zahn rekonstruiert (NRecon Software v.1.7.4.2; Bruker-micro-CT), unter Verwendung standardisierter Parameter zur Korrektur der Strahlenhärtung (20%), Korrektur von Ringartefakten (1) und Glättung (2). Die DataViewer-Software v.1.5.6 (Bruker-micro-CT) wurde verwendet, um die Konfiguration des Wurzelkanals zu bewerten und Proben mit Defekten, Craze-Linien, Rissen, Karies, Resorption, Höckerabrieb, zervikaler Abrasion/Erosion, Frakturen oder unvollständiger Wurzelbildung auszuschließen. Nur Zähne mit einem distalen Kanal und einer Vertucci-Typ-II-Kanal-Konfiguration (Vertucci 1984) mit Isthmus-Typ V (Hsu & Kim 1997) im mesialen Wurzelbereich wurden ausgewählt. Anschließend wurde die Software ImageJ v.1.8.0_172 (National Institutes of Health, Bethesda, MD, USA) verwendet, um die Volumina des Wurzelkanals und des Pulpenraums sowie der dentalen Hartgewebe für den gesamten Zahn, für die Wurzel und die Krone selbst zu berechnen. Da die Krone im Wesentlichen als der anatomische Teil der Zähne definiert ist, der mit Zahnschmelz bedeckt ist, wurden die Kriterien zur Bestimmung ihrer Grenze durch das Vorhandensein von Zahnschmelz an mindestens einer der Zahnoberflächen (bukkal, lingual, mesial oder distal) der Querschnittsbilder festgelegt. Basierend auf diesen morphometrischen Parametern wurden dann sechzig Zähne paarweise zugeordnet und zufällig in 2 experimentelle Gruppen entsprechend dem Zugangstyp verteilt:
Gruppe 1 (n = 30)
Eine traditionelle Zugangskavität (TradAC) wurde mit sphärischen (1012HL; KG Sorensen, São Paulo, Brasilien) und Endo Z (Dentsply Sirona, Ballaigues, Schweiz) Fräser, die auf einem Hochgeschwindigkeits-Handstück mit Wasserkühlung montiert waren, vorbereitet. In dieser Gruppe wurde das Dach der Pulpenkammer vollständig entfernt und ein gerader Zugang zu den Wurzelkanalöffnungen mit sanft divergierenden axialen Wänden geschaffen (Ingle 1985, Patel & Rhodes 2007).
Gruppe 2 (n = 30)
Eine ultrakonservative Zugangskavität (UltraAC) wurde mit denselben Fräsern wie in Gruppe 1 vorbereitet. Alle Zähne wurden über der zentralen Fossa zugänglich gemacht, jedoch ohne weitere Erweiterungen, wobei so viel wie möglich vom Dach der Pulpenkammer und vom perizervikalen Dentin erhalten blieb (Plotino et al. 2017, Augusto et al. 2020, Silva et al. 2020a).
Nach der Vorbereitung der Zugangskavität wurde die Kanalpatentierung mit einer Größe 10 K-Datei (Dentsply Sirona) erreicht und die Arbeitslänge 1 mm vor dem apikalen Foramen festgelegt, gefolgt von der Vorbereitung des Gleitpfades mit einer Größe 15 K-Datei (Dentsply Sirona). Mesiale und distale Kanäle wurden mit Reciproc R25 (Größe 25, .08v Taper) und R40 (Größe 40, .06v Taper) Instrumenten (VDW, München, Deutschland) vorbereitet, die von einem elektrischen Motor (VDW Silver; VDW) betrieben wurden, gemäß den Anweisungen des Herstellers. Jeder Wurzelkanal wurde mit insgesamt 6 ml 2,5% Natriumhypochlorit unter Verwendung einer 30-Gauge Endo-Eze-Nadel (Ultradent Products Inc., South Jordan, UT, USA) irrigiert, die 2 mm bis zur Arbeitslänge eingeführt wurde. Die endgültige Irrigation wurde mit 3 ml 2,5% Natriumhypochlorit, gefolgt von 3 ml 17% Ethylendiamintetraessigsäure (3 min) und 3 ml destilliertem Wasser für 5 min durchgeführt. Anschließend wurden die Wurzelkanäle mit absorbierenden Papierpunkten getrocknet und die Proben einem neuen Scan und einer Rekonstruktion unter Anwendung der zuvor genannten Parameter eingestellt. Nach dem Scannen wurden die Proben bei 100% relativer Luftfeuchtigkeit (37 °C) bis zum nächsten experimentellen Schritt aufbewahrt. Postoperative Bilder jeder Probe wurden erstellt (ImageJ v.1.8.0_172; National Institutes of Health) und mit den jeweiligen präoperativen Datensätzen unter Verwendung des affinen Registrierungsalgorithmus der 3D Slicer Software v. 4.5.0 (verfügbar unter http://www.slicer.org). Anschließend wurde das Volumen der Hartgewebe jeder Probe für den gesamten Zahn, für die Wurzel und für die Krone vor (Vb) und nach (Va) den experimentellen Verfahren gemessen (ImageJ v.1.8.0_172; National Institutes of Health; Tabelle 1). Dann wurde die prozentuale Volumenreduktion der zahnärztlichen Hartgewebe für den gesamten Zahn und separat für die Krone mit der Formel: [(Vb – Va)*100]/Vb (De-Deus et al. 2020) berechnet.
Wurzelkanalfüllung und Restauration
Nach dem Beschichten der Kanalwände mit einem auf Epoxidharz basierenden Dichtungsmittel (AH Plus; Dentsply De Trey, Konstanz, Deutschland) wurden die mesialen und distalen Wurzelkanäle mit der Einzelkonus-Technik mit R25- und R40-Reciproc-Guttapercha-Konus (VDW) gefüllt. Die Hauptkonen wurden auf Höhe des Orifices abgeschnitten und die Pulpenkammer vollständig mit in 70% Alkohol getränkten Baumwollpellets gereinigt. Anschließend wurden die Pulpenkammer und die Wände der Zugangskavität 15 Sekunden lang mit 37% Phosphorsäuregel (Condac 37; FGM, Joinville, Brasilien) geätzt, 30 Sekunden lang mit Wasserstrahl abgespült und sanft luftgetrocknet. Danach wurden zwei Schichten des Haftmittels (Adper Single Bond 2; 3M ESPE, St Paul, MN, USA) aufgetragen und 20 Sekunden lang lichtgehärtet (Radii-cal; SDI, Bayswater, Australien). Dann wurde eine nanopartikuläre Kompositrestauration (Vittra APS; FGM) in 1,5 mm dicken Schichten (20 Sekunden lang gehärtet) gemäß den Empfehlungen des Herstellers auf die Zugangskavität aufgetragen, gefolgt von der Lagerung der Proben bei 100% relativer Luftfeuchtigkeit (37 °C) für 1 Woche. Es wurde kein fließendes Komposit verwendet, da frühere Studien (Atalay et al. 2016, Isufi et al. 2016) keinen Einfluss dieses Materials auf die Bruchfestigkeit endodontisch behandelter Molaren berichteten. Alle endodontischen und restaurativen Verfahren (Zugangskavitätenpräparation, Wurzelkanalpräparation, Wurzelkanalfüllung und Restauration) wurden von einem erfahrenen Operateur unter Verwendung eines Operationsmikroskops über einen Zeitraum von 10 Tagen durchgeführt.
Last bei Bruch
Die Wurzel jedes Probenstücks wurde mit einem 0,3 mm dicken Hochschmelz-Wachs (Galileo; Talladium Inc., Valencia, CA, USA) bedeckt, um das parodontalen Ligament zu simulieren (Krishan et al. 2014, Augusto et al. 2020, Barbosa et al. 2020) und in Acrylharz (JET; Campo Limpo Paulista, SP, Brasilien) eingebettet, um den Alveolarknochen zu simulieren (Krishan et al. 2014, Augusto et al. 2020, Barbosa et al. 2020). Jeder Acrylblock wurde positioniert und auf der unteren Platte einer universellen Prüfmaschine (EMIC DL2000; EMIC, São José dos Pinhais, PR, Brasilien) stabilisiert, um die Spitze eines kugelförmigen Edelstahlwerkzeugs (4 mm Durchmesser) in der zentralen Fossa bei 30° zur Längsachse des Zahns zu positionieren (Rover et al. 2017). Die Last wurde mit einer Querkopfgeschwindigkeit von 1 mm min—1 aufgebracht, bis ein Bruch auftrat, dargestellt durch einen plötzlichen Abfall der Kraft, die von einer speziellen Software (Tesc EMIC) erfasst wurde. Die zum Bruch erforderliche Kraft wurde in Newton (N) aufgezeichnet.
Statistische Analyse
Die Übereinstimmung der Variablen mit einer Gaußschen Kurve wurde mithilfe eines Shapiro–Wilk-Tests überprüft, und diejenigen, die schief waren, wurden mit dem nichtparametrischen Wilcoxon-Vorzeichen-Rang-Test oder dem Spearman-Korrelations-Test analysiert, während die normalverteilten Daten mit dem parametrischen abhängigen Stichproben t-Test analysiert wurden. Zunächst wurden die Volumina der zahnmedizinischen Hartgewebe (ganzer Zahn, Krone und Wurzel) und der Kanäle (Pulpenkammer und Wurzelkanäle) in den unpräparierten Proben zwischen den Gruppen verglichen, um ihre anatomische Ähnlichkeit zu validieren. Dann wurden die Menge der durch die Zugangsvorbereitung und die Wurzelkanalinstrumentierung entfernten zahnmedizinischen Hartgewebe sowie die Ergebnisse des Bruchwiderstandstests verglichen. Schließlich wurde eine mögliche Korrelation zwischen den Ergebnissen des Bruchwiderstandstests und der prozentualen Volumenreduktion der Hartgewebe überprüft. Die Alpha-Fehlergrenze für die Ablehnung der Nullhypothese betrug 5 % (SPSS v.21.0; SPSS Inc., Chicago, IL, USA).
Ergebnisse
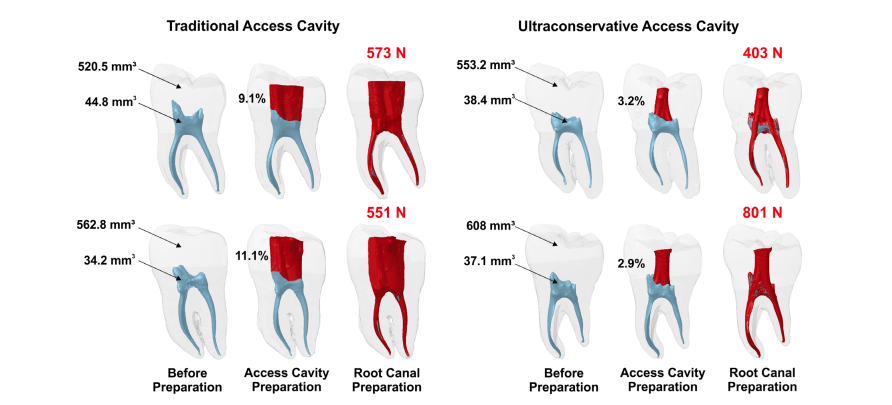
Tabelle 1 fasst die Ergebnisse der getesteten Variablen zusammen, die vor und nach der Präparation der mandibulären Molaren mit TradAC und UltraAC erhalten wurden, während Abbildung 1 3D-Modelle von repräsentativen Proben aus jeder Gruppe zeigt. Zu Beginn waren die berechneten Volumina der dentalen Hartgewebe (gesamter Zahn, Krone und Wurzel) und des Kanalsystems (Pulpenkammer und Wurzelkanäle) zwischen den Gruppen ähnlich (P > 0.05), was die Auswahl und Verteilung der Proben validiert. Ebenso wurde nach der Wurzelkanalinstrumentierung kein Unterschied in der Menge des von den Wurzeln entfernten Zahngewebes beobachtet (P = 0.233), was darauf hinweist, dass die Instrumentierungstechnik keinen Einfluss auf die Menge des durch die Zugangspräparation selbst entfernten Zahngewebes hatte. Wie zu erwarten war, waren die Volumina der von dem gesamten Zahn und von der Krone separat entfernten Hartgewebe bei mit TradAC präparierten Zähnen signifikant größer als bei mit UltraAC präparierten Zähnen (P < 0.001 und P < 0.001, jeweils); jedoch wurde kein signifikanter Unterschied in den Ergebnissen der Bruchfestigkeit beobachtet (P = 0.975; Tabelle 1; Abb. 1). Der Spearman-Test konnte keine Korrelation zwischen den Gruppen hinsichtlich der Bruchfestigkeit und dem Prozentsatz der in der gesamten Wurzel entfernten dentalen Hartgewebe finden (P = 0.525, r = —0.084) oder nur in der Krone (P = 0.152, r = —0.187).
Diskussion
Die Fraktur von wurzelgefüllten Zähnen wurde im Allgemeinen einem übermäßigen Verlust von Dentin zugeschrieben, der durch die Präparation der Zugangshöhle verursacht wurde (Kishen, 2006, Tzimpoulas et al. 2012). Daher wurden minimalinvasive Kavitäten vorgeschlagen, um den Frakturerhalt von Zähnen zu bewahren, indem das Dach der Pulpenkammer und das perizervikale Dentin teilweise erhalten bleiben (Clark & Khademi 2010a). Obwohl diese Bestrebungen plausibel sind, sind die wissenschaftlichen Erkenntnisse bisher inkonsistent und unterstützen das Konzept nicht (Krishan et al. 2014, Moore et al. 2016, Chlup et al. 2017, Ivanoff et al. 2017, Plotino et al. 2017, Rover et al. 2017, Corsentino et al. 2018, Sabeti et al. 2018, Silva et al. 2018, 2020a, Abou-Elnaga et al. 2019, Zhang et al. 2019, Augusto et al. 2020, Barbosa et al. 2020, Wang et al. 2020). Bis jetzt hat jedoch keine Studie die Menge der durch die Präparation der Zugangshöhle entfernten Hartgewebe mit der Frakturerhaltung von Zähnen korreliert, um ein besseres Verständnis dieses Phänomens zu erlangen. Daher zielte die vorliegende Studie darauf ab, diese Korrelation bei mandibularen ersten Molaren, die mit UltraAC oder TradAC präpariert wurden, mithilfe einer robusten und umfassenden Modellauswahlstrategie zu bewerten. Der Spearman-Test bestätigte die Hypothese, dass der Nutzen der Erhaltung von Zahnhartgewebe nicht mit der Frakturerhaltung von wurzelgefüllten und restaurierten Zähnen assoziiert war. Diese Erkenntnis steht jedoch im Widerspruch zu einem Bericht, der eine höhere Frakturstärke von Zähnen mit UltraAC im Vergleich zu TradAC feststellte (Plotino et al. 2017), was durch methodologische Unterschiede erklärt werden kann. Plotino et al. (2017) basierten ihre anatomische Stichprobenwahl und -anpassung auf einer nicht validierten externen Messung der Krone mit einem digitalen Messschieber, was sich erheblich von der genauen 3D-volumetrischen anatomischen Anpassung von Hartgeweben und Pulpenkammervolumina unterscheidet, die in der vorliegenden Studie durchgeführt wurde (Tabelle 1). Kürzlich schlugen Isufi et al. (2020) vor, verschiedene Formate von Zugangshöhlen basierend auf dem Prozentsatz des nach der Zugangsvorbereitung entfernten Hartgewebes zu kategorisieren. Laut den Autoren sollte der Prozentsatz des entfernten Dentins und Schmelzes für eine gegebene Zugangshöhle, die als „traditionell“ bei mandibularen Molaren bezeichnet wird, größer als 16 % des ursprünglichen Volumens der Krone sein. In der vorliegenden Studie jedoch, obwohl die Zugangsvorbereitungen den richtigen Richtlinien folgten, passten mehrere Proben nicht in die vorgeschlagene Klassifikation, wobei die durchschnittlichen Prozentsätze des entfernten Hartgewebes 10,6 % und 2,8 % in den Gruppen TradAC und UltraAC betrugen. Diese Ergebnisse zeigen deutlich, dass die Klassifizierung von Kavitäten allein basierend auf dem Prozentsatz der entfernten Zahnhartgewebe an Evidenz mangelt, da sie durch das Volumen der Pulpenkammer beeinflusst sein kann. Beispielsweise kann eine große Pulpenkammer proportional zu mehr erhaltenem Gewebe führen, wenn sie durch minimalinvasive Zugangshöhlen im Vergleich zu einer kleineren Kammer, die mit derselben Technik zugänglich gemacht wird, erreicht wird.
Aus methodologischer Sicht ist die Probenvorbereitung vor einem Bruchtest ein kritischer Schritt, der das Ergebnis experimenteller Verfahren beeinflussen kann, selbst nachdem Zähne anhand strenger Kriterien ausgewählt wurden (Silva et al. 2020b). Es muss berücksichtigt werden, dass Dentin, das durch die Wurzelkanalaufbereitung entfernt wurde, die Bruchfestigkeit der Zähne beeinflussen kann (Tang et al. 2010), aber dass das Füllverfahren und die koronale Restauration zur Wiederherstellung der Bruchfestigkeit der Zähne um etwa 80 % beitragen könnten (Hamouda & Shehata 2011, Sandikci & Kaptan 2014). Folglich sind dies wichtige methodologische Schritte, die an den ausgewählten Proben vor dem Bruchtest durchgeführt werden müssen, ungeachtet dessen, dass einige Autoren berichteten, dass diese verwirrende Variablen in den Test einführen würden (Krishan et al. 2014, Moore et al. 2016, Ivanoff et al. 2017, Sabeti et al. 2018). Tatsächlich bereitet die Durchführung der Kanalfüllung und der koronalen Restauration vor dem Bruchtest nicht nur die Proben ordnungsgemäß für den Test vor, sondern reproduziert auch die technischen Verfahren, die bei jedem wurzelfüllten Zahn in einem klinischen Umfeld beteiligt sind. Daher wurden in der vorliegenden Studie beide Gruppen anatomisch ausgewogen gemäß den Volumina des Hartgewebes und des Wurzelkanalraums vor der Präparation der Zugangshöhle (Tabelle 1), und dann wurden die Kanäle gefüllt und der Zahn restauriert, um anatomische und experimentelle Verzerrungen zu vermeiden, die nachweislich die Bruchfestigkeitstests beeinflussen. Obwohl frühere Studien eine Reduzierung der Schrumpfspannungen durch die Verwendung eines fließfähigen Harzes zwischen dem Komposit und dem Boden der Pulpenkammer berichteten (De Gee et al. 1993, Oliveira et al. 2010, Aggarwal et al. 2014) und dass die Restauration von Molaren mit UltraAC mit einer hohen Inzidenz von Hohlräumen assoziiert war (Silva et al. 2020c), wurde in diesem Experiment kein fließfähiges Komposit verwendet, da kein Unterschied in der Bruchfestigkeit der Zähne beobachtet wurde, bei denen UltrAC und TradAC mit diesem Material restauriert wurden (Silva et al. 2020a). Auf diese Weise deuten die vorliegenden Ergebnisse darauf hin, dass die Bruchfestigkeit von Molaren, die mit UltrAC oder TradAC nur mit Komposit restauriert wurden, möglicherweise nicht betroffen ist. Andererseits ist es wichtig zu berücksichtigen, dass in dieser Studie nur gesunde Molaren verwendet wurden und der Einfluss von Lücken und Hohlräumen in kompromittierten Zähnen, die mit verschiedenen Materialien restauriert wurden, noch unklar ist und zusätzliche Forschung benötigt.
Um einen ordnungsgemäßen Validierung und eine solide Korrelationstest zwischen den entfernten Zahnhartgeweben und dem Ergebnis der Frakturergebnisse zu gewährleisten, ist es relevant, einen statistisch signifikanten Unterschied in der Menge des entfernten Gewebes zwischen den beiden Gruppen nach der Präparation der Zugangskavität zu bestätigen, während die anderen Variablen konstant gehalten werden (Tabelle 1). Wie bereits erwähnt, ist die Annahme, dass UltraAC zu kleineren Prozentsätzen von entferntem Gewebe im Vergleich zu TradAC führen würde, durchaus logisch und würde somit eine Korrelation mit den Frakturergebnissen implizieren. Tatsächlich diktiert logisches Denken, dass für jeden Verlust an Hartgewebevolumen ein korrelativer Rückgang der Fähigkeit, Kompressionskräften zu widerstehen, resultieren würde. Da Zähne jedoch hinsichtlich des Hartgewebevolumens unterschiedlich sind, ist es besser, die prozentuale Reduktion im Verhältnis zum ursprünglichen Zahnvolumen zu bestimmen und sie mit der Bruchfestigkeit zu korrelieren. In dieser Studie waren die Volumina der von dem gesamten Zahn oder nur von der Krone entfernten Zahnhartgewebe bei Zähnen, die mit TradAC präpariert wurden, signifikant größer als bei denen, die mit UltraAC präpariert wurden; andererseits wurde keine Korrelation zwischen diesem Prozentsatz der Reduktion und der Frakturergebnisse gefunden (Tabelle 1). Dies impliziert, dass die erhaltenen Hartgewebe die Widerstandsfähigkeit der restaurierten mandibulären Molaren nicht erhöhten. Dieses Ergebnis weist den angeblichen Vorteil der Frakturergebnisse von minimalinvasiven Zugangskavitäten zurück, wenn der Zahn wurzelgefüllt und restauriert ist. Tatsächlich wurde berichtet, dass minimalinvasive Zugangskavitäten das allgemeine Ergebnis der Wurzelkanalbehandlung negativ beeinflussen, indem sie die Erkennung des Wurzelkanals beeinträchtigen (Rover et al. 2017, Saygili et al. 2018), die ordnungsgemäße Kanalreinigung (Neelakantan et al. 2018) und die allgemeine Qualität der Kanalsformung (Krishan et al. 2014, Barbosa et al. 2020), die Kanald desinfektion (Vieira et al. 2020) und die Kanaldfüllung (Barbosa et al. 2020, Silva et al. 2020a) beeinträchtigen. Darüber hinaus beschrieben frühere Studien einen signifikant größeren Grad an Wurzelkanaltransportation nach der Formung durch konservative endodontische Zugangskavitäten (ConsAC) im Vergleich zu traditionellen (Alovisi et al. 2018, Rover et al. 2017). Dies könnte durch die Tatsache gerechtfertigt werden, dass minimale Zugangskavitäten erhebliche koronale Störungen aufweisen, die eine übermäßige Ablenkung des aktiven Teils der Instrumente verursachen können und folglich eine unregelmäßige Verteilung der seitlichen Kräfte innerhalb des Wurzelkanalraums bewirken, der auf der inneren Oberfläche des Kanals überpräpariert wird (Eaton et al. 2015, Rover et al. 2017, Alovisi et al. 2018). Frühere Ergebnisse berichteten, dass die Wurzelkanalpräparation in Zähnen mit ConsAC unter Verwendung von thermisch behandelten Instrumenten zu erheblichen Abweichungen von der ursprünglichen Anatomie auf apikalem Niveau des palatinalen Kanals der maxillären Molaren führte (Rover et al. 2017) und in den mesialen Kanälen der mandibulären Molaren (Alovisi et al. 2018). Das Volumen der nach der Präparation aus dem Wurzelbereich entfernten Hartgewebe ist in der UltraAC-Gruppe leicht geringer (auch wenn nicht statistisch signifikant). Daher unterstützt die bisherige Evidenz im Gegensatz zur ursprünglichen Annahme nicht die regelmäßige Verwendung von minimalinvasiven Zugangskavitäten in der routinemäßigen klinischen Praxis.
Obwohl diese experimentelle Forschung versucht hat, mehrere methodologische Mängel zu überwinden, die in früheren Studien auftraten, hat sie auch eine wichtige Einschränkung: Das Zahnalter wurde bei der Stichprobenauswahl nicht berücksichtigt. Verschiedene Studien erkennen an, dass das Zahnalter die Zähnehärte und -dehnbarkeit negativ beeinflusst, indem es die Ermüdungsgrenze des Dentin verringert (Arola & Reprogel 2005, Kinney et al. 2005, Bajaj et al. 2006, Nazari et al. 2009, Ivancik et al. 2012). Folglich sollten weitere Studien durchgeführt werden, um den Einfluss des Zahnalters auf die Bruchfestigkeit von wurzelgefüllten und restaurierten Zähnen mit verschiedenen Zugangshohlendesigns zu bewerten. Darüber hinaus ist es wichtig zu betonen, dass es zwei Arten von Methoden gibt, die verwendet werden können, um die Bruchfestigkeit von Zähnen zu testen: (i) der statische Test, der in der vorliegenden Anordnung verwendet wird, der aus einer einzelnen und kontinuierlichen Last besteht, die auf die okklusale Fläche der Zähne von einer universellen Prüfmaschine aufgebracht wird, und (ii) der dynamische Test, bei dem die Zähne mehreren Ladezyklen mit unterschiedlichen Stärken und Temperaturen ausgesetzt werden, um klinische Bedingungen zu simulieren. Dies ist eine weitere Einschränkung der vorliegenden Studie, da der statistische Test die Dynamik der kausalen Kräfte auf Zähne in Funktion nicht repliziert und tatsächlich die maximale Tragfähigkeit der Zähne misst. Daher wird empfohlen, weitere Forschungen mit der dynamischen Methode durchzuführen, um die Bruchfestigkeit von Zähnen mit unterschiedlichen Zugangshohlenvorbereitungen zu testen. Ein weiteres Thema, das diskutiert werden sollte, ist, dass die Wurzelkanalbehandlung klinisch hauptsächlich an Molaren durchgeführt wird, die von umfangreicher Karieszerstörung und Verlust von koronarem Gewebe betroffen sind, was normalerweise als bestimmend für die Bruchfestigkeit angesehen wird. Zukünftige Studien sollten auch ein experimentelles Setup in Betracht ziehen, bei dem eine oder zwei proximale Wände fehlen, um deren Beziehung zur Bruchfestigkeit von Zähnen mit minimalinvasiven Zugangshöhlen zu testen.
Fazit
Das Volumen der entfernten harten Zahnhartsubstanz war bei Zähnen mit TradAC größer als bei UltraAC, jedoch korrelierte dies nicht mit den Ergebnissen der Bruchfestigkeit, was darauf hinweist, dass die minimalinvasive Zugangskavität die Widerstandsfähigkeit von wurzelgefüllten und restaurierten mandibulären ersten Molaren gegen Brüche nicht erhöhte.
Autoren: E. J. N. L. Silva, C. O. Lima, A. F. A. Barbosa, C. M. Augusto, E. M. Souza, R. T. Lopes, G. De-Deus, M. A. Versiani
Referenzen:
- Abou-Elnaga MY, Alkhawas MAM, Kim H, Refai AS (2019) Einfluss des Truss-Zugangs und der künstlichen Truss-Restauration auf die Bruchfestigkeit von endodontisch behandelten mandibulären ersten Molaren. Journal of Endodontics 45, 813–7.
- Aggarwal V, Singla M, Yadav S, Yadav H (2014) Einfluss von fließfähigem Komposit-Liner und Glas-Ionomer-Liner auf die gingivale Randanpassung von direkten Kompositrestaurationen der Klasse II mit unterschiedlichen Bonding-Strategien. Journal of Dentistry 42, 619–25.
- Alovisi M, Pasqualini D, Musso E et al. (2018) Einfluss des verkleinerten endodontischen Zugangs auf die Wurzelkanalgeometrie: eine in vitro Studie. Journal of Endodontics 44, 614–20.
- Arola D, Reprogel RK (2005) Auswirkungen des Alterns auf das mechanische Verhalten von menschlichem Dentin. Biomaterials 26, 4051–61.
- Atalay C, Yazici AR, Horuztepe A, Nagas E, Ertan A, Ozgunaltay G (2016) Bruchfestigkeit von endodontisch behandelten Zähnen, die mit Bulk-Fill-, Bulk-Fill-fließfähigem, faserverstärktem und konventionellem Harzkomposit restauriert wurden. Operative Dentistry 41, E131–E140.
- Augusto CM, Barbosa AFA, Lima CO et al. (2020) Eine Laborstudie über die Auswirkungen von ultrakonservativen Zugangskavitäten und minimalen Wurzelkanalverjüngungen auf die Fähigkeit, Kanäle in extrahierten mandibulären Molaren zu formen, und deren Bruchfestigkeit. International Endodontic Journal 53, 1516–29.
- Bajaj D, Sundaram N, Nazari A, Arola D (2006) Alter, Dehydrierung und Ermüdungsrisswachstum im Dentin. Biomaterials 27, 2507–17.
- Barbosa AFA, Silva EJNL, Coelho BP, Ferreira CMA, Lima CO, Sassone LM (2020) Der Einfluss des Designs der endodontischen Zugangskavität auf die Wirksamkeit der Kanalinstrumentierung, die mikrobielle Reduktion, die Wurzelkanalfüllung und die Bruchfestigkeit in mandibulären Molaren. International Endodontic Journal 53, 1666–79.
- Chlup Z, Zizka R, Kania J, Pribyl M (2017) Bruchverhalten von Zähnen mit konventionellen und minimalinvasiven Designs der Zugangskavität. Journal of the European Ceramic Society 37, 4423–9.
- Clark D, Khademi JA (2010a) Moderner molarer endodontischer Zugang und gezielte Dentin-Konservierung. Dental Clinics of North America 54, 249–73.
- Clark D, Khademi JA (2010b) Fallstudien zu modernem molarem
- endodontischem Zugang und gezielter Dentin-Konservierung. Dental Clinics of North America 54, 275–89.
- Corsentino G, Pedullà E, Castelli L et al. (2018) Einfluss der
- Vorbereitung der Zugangskavität und der verbleibenden Zahnsubstanz auf die Bruchfestigkeit von endodontisch behandelten Zähnen. Journal of Endodontics 44, 1416–21.
- De Gee AF, Feilzer AJ, Davidson CL (1993) Echte lineare Polymerisationsschrumpfung von ungefüllten Harzen und Kompositen, bestimmt mit einem Linometer. Dental Materials 9, 11–4.
- De-Deus G, Simões-Carvalho M, Belladonna FG et al. (2020) Pfeilspitzen-Design als ergänzendes Werkzeug zur Kanalreinigung. International Endodontic Journal 53, 410–20.
- Eaton JA, Clement DJ, Lloyd A, Marchesan MA (2015) Mikro-Computertomographische Bewertung des Einflusses von Landmarken des Wurzelkanalsystems auf die Zugangskonturen und die Kanalverkrümmungen in mandibulären Molaren. Journal of Endodontics 41, 1888–91.
- Hamouda IM, Shehata SH (2011) Bruchfestigkeit von posterioren Zähnen, die mit modernen restaurativen Materialien restauriert wurden. The Journal of Biomedical Research 25, 418–24.
- Hsu YY, Kim S (1997) Die resezierte Wurzeloberfläche. Das Problem der Kanal-Isthmus. Dental Clinics of North America 41, 529–40.
- Ingle JI (1985) Endodontische Kavitätenvorbereitung. In: Ingle JI, Tamber J, Hrsg. Endodontics, 3. Auflage. Philadelphia, PA: Lea & Febiger, S. 102–67.
- Isufi A, Plotino G, Grande NM et al. (2016) Bruchfestigkeit von endodontisch behandelten Zähnen, die mit einem Bulk-Fill-fließfähigen Material und einem Harzkomposit restauriert wurden. Annali di Stomatologia (Roma) 7, 4–10.
- Isufi A, Plotino G, Grande NM, Testarelli L, Gambarini G (2020) Standardisierung von endodontischen Zugangskavitäten basierend auf einer dreidimensionalen quantitativen Analyse des entfernten Dentins und Schmelzes. Journal of Endodontics 46, 1495–500.
- Ivancik J, Majd H, Bajaj D, Romberg E, Arola D (2012) Beiträge des Alterns zur Ermüdungsrisswachstumsresistenz von menschlichem Dentin. Acta Biomaterialia 8, 2737–46.
- Ivanoff CS, Marchesan MA, Andonov B et al. (2017) Bruchfestigkeit von mandibulären Prämolaren mit verkleinerten oder traditionellen endodontischen Zugangskavitäten und temporären Kompositrestaurationen der Klasse II. Endodontic Practice Today 11, 7–14.
- Kinney JH, Nalla RK, Pople JA, Breunig TM, Ritchie RO (2005) Altersbedingtes transparentes Wurzel-Dentin: Mineralienkonzentration, Kristallitgröße und mechanische Eigenschaften. Biomaterials 26, 3363–76.
- Kishen A (2006) Mechanismen und Risikofaktoren für die Bruchneigung bei endodontisch behandelten Zähnen. Endodontic Topics 13, 57–83.
- Krishan R, Paqué F, Ossareh A, Kishen A, Dao T, Friedman S (2014) Auswirkungen von konservativen endodontischen Kavitäten auf die Wirksamkeit der Wurzelkanalinstrumentierung und die Bruchfestigkeit, bewertet an Schneidezähnen, Prämolaren und Molaren. Journal of Endodontics 40, 1160–6.
- Moore B, Verdelis K, Kishen A, Dao T, DipProstho FS (2016) Auswirkungen von verkleinerten endodontischen Kavitäten auf die Instrumentierungseffizienz und biomechanischen Reaktionen in maxillären Molaren. Journal of Endodontics 42, 1779–83.
- Nazari A, Bajaj D, Zhang D, Romberg E, Arola D (2009) Altern und die Verringerung der Bruchzähigkeit von menschlichem Dentin. Journal of the Mechanical Behavior of Biomedical Materials 2, 550–9.
- Neelakantan P, Khan K, Hei GP, Yip CY, Zhang C, Pan Cheung GS (2018) Beeinflusst das orifice-gesteuerte Dentin-Konservierungszugangsdesign die Reinigung der Pulpenkammer und der mesialen Wurzelkanalsysteme von mandibulären Molaren ähnlich wie ein traditionelles Zugangsdesign? Journal of Endodontics 44, 274–9.
- Oliveira LC, Duarte S Jr, Araujo CA, Abrahaõ A (2010) Einfluss von Liner und Basis mit niedrigem Elastizitätsmodul als stressabsorbierende Schicht in Kompositrestaurationen. Dental Materials 26, 159–69.
- Patel S, Rhodes J (2007) Ein praktischer Leitfaden zur Vorbereitung von endodontischen Zugangskavitäten in Molaren. British Dental Journal 203, 133–40.
- Plotino G, Grande NM, Isufi A et al. (2017) Bruchfestigkeit von endodontisch behandelten Zähnen mit unterschiedlichen Designs der Zugangskavität. Journal of Endodontics 43, 995–1000.
- Rover G, Belladonna FG, Bortoluzzi EA, De-Deus G, Silva EJNL, Teixeira CS (2017) Einfluss des Designs der Zugangskavität auf die Erkennung des Wurzelkanals, die Wirksamkeit der Instrumentierung und die Bruchfestigkeit, bewertet an maxillären Molaren. Journal of Endodontics 43, 1657–62.
- Sabeti M, Kazem M, Dianat O et al. (2018) Einfluss des Designs der Zugangskavität und der Wurzelkanalverjüngung auf die Bruchfestigkeit von endodontisch behandelten Zähnen: eine ex vivo Untersuchung. Journal of Endodontics. 44, 1402–6.
- Sandikci T, Kaptan RF (2014) Vergleichende Bewertung der Bruchfestigkeiten von endodontisch behandelten Zähnen, die mit fünf verschiedenen Wurzelkanalfüllsystemen gefüllt wurden. Nigerian Journal of Clinical Practice 17, 667–72.
- Saygili G, Uysal B, Omar B, Ertas ET, Ertas H (2018) Bewertung der Beziehung zwischen Typen von endodontischen Zugangskavitäten und der Erkennung des sekundären mesiobuccalen Kanals. BMC Oral Health 18, 121.
- Silva AA, Belladonna FG, Rover G et al. (2020a) Beeinflusst ultrakonservativer Zugang die Wirksamkeit der Wurzelkanalbehandlung und die Bruchfestigkeit von zweiwurzeligen maxillären Prämolaren? International Endodontic Journal 53, 265–75.
- Silva EJNL, Oliveira VB, Silva AA et al. (2020c) Einfluss des Designs der Zugangskavität auf Lücken und Hohlraumbildung in Kompositrestaurationen nach der Wurzelkanalbehandlung an extrahierten Zähnen. International Endodontic Journal 53, 1540–8.
- Silva EJNL, Pinto KP, Ferreira CM et al. (2020b) Aktueller Stand der minimalen Zugangskavitätenvorbereitungen: eine kritische Analyse und ein Vorschlag für eine universelle Nomenklatur. International Endodontic Journal 53, 1618–35.
- Silva EJNL, Rover G, Belladonna FG, De-Deus G, Teixeira CS, Fidalgo TKS (2018) Einfluss von verkleinerten endodontischen Kavitäten auf die Bruchfestigkeit von endodontisch behandelten Zähnen: eine systematische Überprüfung von in vitro Studien. Clinical Oral Investigations 22, 109–18.
- Tang W, Wu Y, Smales RJ (2010) Identifizierung und Reduzierung von Risiken für potenzielle Brüche in endodontisch behandelten Zähnen. Journal of Endodontics 36, 609–17.
- Tzimpoulas NE, Alisafis MG, Tzanetakis GN, Kontakiotis EG. (2012) Eine prospektive Studie über die Inzidenz von Extraktionen und Retentionen endodontisch behandelter Zähne mit ungewissem Prognose nach endodontischer Überweisung. Journal of Endodontics 38, 1326–9.
- Vertucci FJ (1984) Wurzelkanalanatomie der menschlichen bleibenden Zähne. Oral Surgery Oral Medicine Oral Pathology 58, 589–99.
- Vieira GCS, Pérez AR, Alves FRF et al. (2020) Einfluss von verkleinerten endodontischen Kavitäten auf die Desinfektion und Formgebung des Wurzelkanals. Journal of Endodontics 46, 655–61.
- Wang Q, Liu Y, Wang Z et al. (2020) Einfluss von Zugangskavitäten und Kanalvergrößerung auf die Biomechanik von endodontisch behandelten Zähnen: eine finite Elementanalyse. Journal of Endodontics 46, 1501–7.
- Zhang Y, Liu Y, She Y, Liang Y, Xu F, Fang C (2019) Der Einfluss von endodontischen Zugangskavitäten auf die Bruchfestigkeit des ersten maxillären Molaren unter Verwendung der erweiterten Finite-Elemente-Methode. Journal of Endodontics 45, 316–21.
